Hipertensión arterial
Hipertensión arterial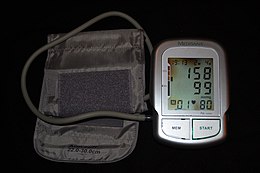 Un manómetro electrónico que muestra una presión arterial de 158 mmHg de sistólica y 99 diastólica , con una frecuencia cardíaca de 80 latidos por minuto.
Un manómetro electrónico que muestra una presión arterial de 158 mmHg de sistólica y 99 diastólica , con una frecuencia cardíaca de 80 latidos por minuto.
| Especialidad | Medicina general |
|---|
| CISP - 2 | K86 |
|---|---|
| ICD - 10 | I10 , I13 , I15 |
| CIM - 9 | 401 |
| OMIM | 145500 |
| Enfermedades DB | 6330 |
| MedlinePlus | 000468 |
| eMedicina | 241381 |
| eMedicina | med / 1106 ped / 1097 emerg / 267 |
| Malla | D006973 |
| Tratamiento | APBS Cambio dietético higiénico y RDR : alcohol de tabaco , |
| Medicamento | antihipertensivo (s) |
| Paciente del Reino Unido | Hipertensión |
La presión arterial (hipertensión) es una enfermedad cardiovascular persistente definida por una presión arterial demasiado alta. A menudo multifactorial , la hipertensión puede ser aguda o crónica, con o sin signos de gravedad. Se denomina comúnmente presión arterial alta para la presión arterial sistólica por encima de 140 mmHg y la presión arterial diastólica por encima de 90 mmHg .
Definición
La presión arterial debe medirse más de una vez, sentado o acostado, después de 5 a 10 minutos de descanso. El médico mide dos números:
- la de la presión arterial sistólica o PAS que refleja la presión durante la contracción del ventrículo izquierdo ( sístole ), así como la resistencia vascular periférica;
- presión arterial diastólica o PAD;
- una presión arterial promedio se calcula a partir de los dos primeros.
Para hablar de hipertensión arterial (hipertensión), la medición debe confirmarse durante tres consultas médicas durante un período de 3 a 6 meses, excepto en casos de hipertensión severa, donde en Francia se considera que dos consultas en un período de unos días son suficiente.
Las medidas se expresan en centímetros o milímetros de mercurio (Hg). Se considera que la presión arterial precede a la hipertensión arterial para valores de presión arterial sistólica entre 120 y 139 mmHg y / o presión arterial diastólica entre 80 y 89 mmHg .
La noción de hipertensión límite ya no existe.
- Si los valores aumentados se encuentran solo ocasionalmente, entonces hablamos de hipertensión lábil que luego solo requiere un monitoreo simple, posiblemente acompañado de medidas higiénico-dietéticas.
- Hablamos de un efecto de "bata blanca" si la presión arterial es alta en el consultorio del médico y normal en la vida diaria. Este aumento de presión es secundario al estrés de la consulta y no es anormal. Este efecto afectaría a casi una cuarta parte de los pacientes diagnosticados como hipertensos.
- Por el contrario, hablamos de hipertensión enmascarada cuando los niveles de presión arterial son normales en el consultorio del médico y son altos en caso contrario.
Esta definición de presión arterial alta se basa en realidad en la relación beneficio / riesgo de un tratamiento y no refleja la normalidad de un valor desde un punto de vista estadístico. Ha variado a lo largo del tiempo, tendiendo a disminuir las cifras a alcanzar. Por ejemplo, las recomendaciones estadounidenses de 2017 definen la hipertensión por un valor superior a 130/80 mmHg.
Por tanto, la hipertensión arterial no es una enfermedad, sino que representa un factor de riesgo que, si se trata, ayuda a prevenir las complicaciones hasta cierto punto.
El riesgo aumenta con el aumento de la presión arterial y es deseable mantener los niveles de presión arterial lo más bajos posible. Sin embargo, la Organización Mundial de la Salud (OMS) ha establecido umbrales, teniendo en cuenta tanto los riesgos de presión arterial como los inconvenientes asociados con los tratamientos. La última revisión que define los umbrales a continuación fue realizada en 1999 por un grupo de trabajo convocado bajo los auspicios de la OMS y la Sociedad Internacional de Hipertensión (OMS-ISH): estas conclusiones han sido criticadas debido a conflictos de intereses con empresas que comercializan antihipertensivos.
Por tanto, una tensión se considera normal:
- si la presión arterial sistólica es inferior a 140 milímetros de mercurio (Hg) (130 mmHg según las recomendaciones estadounidenses),
- y si la presión arterial diastólica es inferior a 90 milímetros de Hg (80 mmHg según las recomendaciones americanas).
| Limitar cifras para diferentes niveles de hipertensión. | ||||
|---|---|---|---|---|
| presión sistólica | presión diastólica | |||
| Hipertensión severa | > 180 mmHg | > 110 mmHg | ||
| Etapa 2 de HTA | > 160 mmHg | > 100 mmHg | ||
| Etapa 1 de HTA | > 140 y ≤ 159 mmHg | > 90 y ≤ 99 mmHg | ||
| pre HTA | > 120 y ≤ 139 mmHg | > 80 y ≤ 89 mmHg | ||
Teóricamente, se podrían apuntar a niveles más bajos de presión arterial para reducir aún más el riesgo de complicaciones. El interés aún no se ha demostrado:
- en ancianos: una revisión sistemática Cochrane de 3 estudios (8221 participantes, edad media 74,8 años) hasta ahora no ha mostrado ningún beneficio en términos de mortalidad, accidente cerebrovascular y eventos cardiovasculares adversos graves, para apuntar a una presión arterial objetivo de menos de 140/90 mmHg en comparación con un objetivo de menos de 160-150 / 105-95 mmHg
- en personas con hipertensión y antecedentes de enfermedad cardiovascular: una revisión Cochrane de 6 estudios (9484 participantes, seguimiento medio de 3,7 años) no mostró ninguna diferencia en términos de mortalidad, eventos adversos graves y eventos cardiovasculares. para una presión arterial inferior a 135/85 mmHg en comparación con un objetivo de 140-160 / 90-100 mmHg
Debe hacerse una distinción entre criterios estadísticos puramente descriptivos y umbrales de intervención útiles, umbrales a partir de los cuales existe interés para los pacientes en iniciar el tratamiento. Así, en base a los resultados de ensayos clínicos de buena calidad metodológica, existe una indicación para tratar la hipertensión arterial para valores superiores a 160 ⁄ 95 mmHg en ausencia de otros factores de riesgo o complicaciones, y a 140 ⁄ 80 mmHg en diabéticos. pacientes y / o después de un accidente cerebrovascular. El concepto de prehipertensión es innecesario para la atención.
Se dice que la hipertensión es "resistente" si permanece alta a pesar de la administración concomitante de tres fármacos antihipertensivos, incluido un diurético de tipo tiazida. Afectaría del 20 al 30% de las HTA.
Epidemiología
Es difícil producir estadísticas completas, porque se refieren principalmente a los pacientes tratados, pero a veces hablamos de una epidemia en relación al aumento del número de personas que padecen hipertensión, probablemente debido a nuestra dieta, a los estilos de vida más sedentarios y a la exposición. (a corto plazo y / o crónico) al aire contaminado (especialmente en ciudades y áreas de alta contaminación del aire).
En el mundo
En 2000, se estima que alrededor del 26,4% de la proporción de hipertensos (26,6% de hombres y 26,1% de mujeres) y 29,2% debería alcanzarse en 2025 (29% de hombres y 29% de mujeres, 5% de mujeres). De los 972 millones de adultos con hipertensión, 333 millones, o el 34,3%, provienen de países "desarrollados", y 639 millones, o el 65,7%, son de países "en desarrollo". El número de adultos con hipertensión para el 2025 podría aumentar en un 60% a 1,56 mil millones.
Se cree que la presión arterial alta es responsable de poco menos de 8 millones de muertes por año en todo el mundo y casi 100 millones de días de discapacidad. Se cree que es la causa de casi la mitad de los accidentes cerebrovasculares y los ataques cardíacos .
En Francia
La hipertensión arterial afectaría del 10 al 15% de la población francesa (8 millones de personas tratadas con un coste de 3.000 millones de euros, probablemente 14 millones de pacientes). La cifra tiende a crecer de 8,6 a 10,5 millones de personas atendidas entre 2000 y 2006, lo que plantea un problema de salud pública. El apoyo costó cerca de 2.300 millones de euros en 2006, solo para medicamentos antihipertensivos. El costo se duplica si tenemos en cuenta otros tratamientos administrados para reducir los factores de riesgo. En este caso, corresponde aproximadamente a 420 € anuales y por paciente tratado.
En Canadá
En 2006-2007, el 22,7% de los adultos mayores de 20 años habían diagnosticado hipertensión arterial. La proporción de personas de 60 años o más que toman antihipertensivos es del 46% para las mujeres y del 38% para los hombres. Mensualmente se emiten más de 4 millones de recetas de medicamentos antihipertensivos. Los costos asociados con la hipertensión, que consisten en consultas médicas, medicamentos y pruebas de laboratorio, ascendieron a C $ 2.3 mil millones en 2003.
Técnicas de medición
La presión arterial se mide con un monitor de presión arterial manual ( estetoscopio ) o automático. Debe realizarse en reposo, en posición sentada o acostada. Debe repetirse debido a la variabilidad de la presión arterial y debe realizarse al menos una vez en ambos brazos para verificar la ausencia de asimetría de la presión arterial.
Se mide en el brazo, pero los tensiómetros automáticos se diseñan cada vez más para una medición en la muñeca (facilidad de instalación). También se puede hacer si es necesario a la altura de una pierna (pantorrilla). El tamaño del manguito debe adaptarse al del brazo (manguito ancho para personas obesas con brazos grandes).
Se puede realizar en el consultorio del médico o en el hogar del paciente. Los sistemas automatizados de automedida (tensiómetro electrónico) permiten que las medidas las realice el propio paciente en su domicilio.
El MAPA es un sistema de presión arterial repetida que se toma y registra 24 horas .
Todas las mediciones de voltaje van acompañadas de la medición de la frecuencia cardíaca , realizada automáticamente por los sistemas electrónicos.
Causas
En el 90% de los casos, se dice que la hipertensión arterial es esencial: en este caso no se puede encontrar una causa conocida.
En el 10% de los casos, la hipertensión arterial es secundaria: varias causas pueden estar en el origen de la hipertensión, algunas con curación permanente.
Después del descubrimiento de la hipertensión arterial, se recomienda un estudio para detectar una posible causa secundaria.
Si no se descubre una causa secundaria, se reanuda la investigación etiológica si la hipertensión persiste a pesar de tomar tres fármacos antihipertensivos, incluido un diurético.
Hipertensión esencial
El aumento de la presión arterial sistólica durante el envejecimiento se explica por la disminución de la distensibilidad de las paredes arteriales (endurecimiento de las paredes), con un aumento de la relación colágeno / elastina y la fragmentación de la elastina, tanto más importante cuanto que hay aterosclerosis asociada. La elastina da elasticidad a las paredes arteriales, que tiene la propiedad principal de reducir el trabajo del corazón. Para que el flujo sanguíneo periférico permanezca igual, el corazón aumenta gradualmente la fuerza de sus contracciones con la edad.
Factores de riesgoEn la gran mayoría de los casos, se desconoce el mecanismo preciso de la hipertensión. Sin embargo, se pueden determinar una serie de circunstancias asociadas estadísticamente con la hipertensión. A esto se le llama factor de riesgo . Este término implica que el vínculo causal no es sistemático (riesgo establecido estadísticamente). La frecuente coexistencia de varios de estos factores en un mismo paciente, la convierte en una enfermedad multifactorial .
No editable EdadEn las personas que siguen una dieta de estilo occidental , la presión arterial aumenta con la edad. Este aumento es continuo para la sistólica , mientras que la diastólica disminuye después de los sesenta años, probablemente por un mecanismo de rigidez de las arterias . Así, menos del 2% de los sujetos menores de 20 años son hipertensos, mientras que más del 40% después de los 60 años.
SexoAntes de la menopausia , las hormonas femeninas representan un factor protector frente al riesgo cardiovascular. Después de la menopausia, la curva de riesgo cardiovascular de las mujeres converge gradualmente con la de los hombres de la misma edad y constitución.
HerenciaExiste un determinismo genético de la hipertensión esencial, cuya naturaleza compuesta se ha demostrado.
Editable Comida Exceso de ingesta de salEl factor más estudiado ha sido el consumo de sal dietética ( NaCl ), cuya importancia podría, si no desencadenar, al menos mantener la hipertensión. Se cree que el exceso de sal es responsable de 25.000 muertes al año en Francia (75.000 accidentes cardiovasculares). Se cree que el ion sodio (Na + ) juega un papel esencial en la sensibilidad a la sal de las personas hipertensas.
La relación sodio / potasio podría ser un factor determinante. En cualquier caso, la reducción del consumo de cloruro de sodio (del 30 al 35% en 30 años) en Finlandia parece ser un factor importante en la caída de más de 1 punto de la presión arterial media de la población y, por tanto, de la caída superior al 75% de la mortalidad cardiovascular en menores de 65 años y aumento de la esperanza de vida de 6 a 7 años . Otros autores atribuyen un papel igualmente importante al ión cloro (Cl - ) o incluso, en determinadas formas de hipertensión, al ión calcio (Ca ++ ).
La forma en que la sal actúa sobre la hipertensión se ha malinterpretado durante mucho tiempo. Existe un vínculo entre el consumo de sal y la disfunción del agua dérmica y los sistemas de regulación de la presión arterial.
El exceso de sal se almacena en el intersticio de la piel (tejido entre las células de la piel), en un proceso controlado por ciertos glóbulos blancos ( macrófagos ). En los macrófagos en cuestión, existen " conmutadores genéticos " particulares. Estos interruptores son proteínas que regulan la transcripción de un gen y, por lo tanto, controlan el nivel de expresión de otra proteína. Se denominan "TonEBP" ( proteína de unión potenciadora responsable de la tonicidad ) y se activan al aumentar el nivel de sal en el cuerpo. Luego "despiertan" un gen ( VEGF-C- factor de crecimiento endotelial vascular C ) que regula la formación de vasos linfáticos . Al hacerlo, afectan el sistema linfático que participa en la defensa inmunológica, el sistema hormonal, el transporte de líquidos y la circulación sanguínea. Si el sistema linfático no es suficiente para evacuar la sal, esta última se acumula en el intersticio donde desequilibra los intercambios osmóticos y celulares de iones sodio y potasio, entre el interior y el exterior de las células. Las células luego contienen un exceso de iones de sodio y funcionan mal al aumentar la presión arterial. Esto explica el aumento de la densidad y la hiperplasia de la red linfática que acompaña al exceso de sal en la dieta.
Una disminución en el número de macrófagos o la desactivación del receptor del gen VEGF induce una menor movilización de la sal almacenada en la piel y también induce hipertensión.
Otros- El consumo crónico de alcohol conduce a un aumento de la presión arterial. Los bebedores empedernidos ( alcohólicos ) tienen un aumento en la presión sistólica de más de 1 cm Hg, en promedio, en comparación con los no bebedores.
- El consumo de ácidos grasos poliinsaturados tiene una relación inversa con el nivel de presión arterial.
- El consumo de café se acompaña de un aumento de la presión arterial pero el efecto es mínimo debido al desarrollo de tolerancia a la cafeína .
- Consumo excesivo de regaliz (ver intoxicación por glicirricina más arriba).
- El extracto de Stevia es un agente antihipertensivo clasificado como complemento alimenticio .
Existe una fuerte correlación entre el índice de masa corporal ( índice de sobrepeso , que relaciona el peso con la altura) y el nivel de presión arterial.
Por el contrario, una dieta baja en calorías en un obeso hipertenso se acompaña de una caída de la presión arterial.
EstrésExiste mucha evidencia que relaciona el estrés con la presión arterial alta y las enfermedades cardiovasculares .
DiabetesLas personas con diabetes tipo 2 tienen, en promedio, una presión arterial más alta que el resto de la población.
Esfuerzo físico y estilo de vida sedentarioUn aumento de la presión arterial durante el ejercicio es una reacción fisiológica aguda completamente normal.
Por el contrario , el efecto crónico del entrenamiento físico adaptado suele ir acompañado de una disminución de la presión arterial en reposo. Generalmente se observa una presión sanguínea más baja en el sujeto entrenado en comparación con el sujeto sedentario.
Calidad del aireLa exposición a partículas en el aire , como parte de la campaña de contaminación del aire interior , especialmente para los ancianos , ya corto, mediano o largo plazo, aumenta significativamente el riesgo de hipertensión. Los experimentos de filtración de aire en interiores (PM10 y PM2.5) mediante filtro HEPA han demostrado que en las personas mayores con enfermedades cardíacas que viven en una ciudad grande típica de los Estados Unidos, se observa una mejora significativa en la presión arterial justo después de 3 días de filtración de su aire interior .
Otros factoresTrastornos del sueño: los roncadores son dos veces más hipertensos que los no roncadores. El síndrome de apnea del sueño puede ser una causa de hipertensión arterial.
Hipertensión secundaria
Origen renal- Estenosis de la arteria renal , por ateroma o fibrosis : se produce una hipoperfusión del parénquima renal en el lado afectado, con, como consecuencia, un aumento de la actividad del sistema renina - angiotensina - aldosterona , provocando retención de agua y sal como así como vasoconstricción de las arterias ;
- Insuficiencia renal crónica , secundaria a poliquistosis renal , glomerulonefritis , etc.
- El feocromocitoma . Es un tumor que secreta un exceso de catecolaminas . Estas sustancias aumentan la frecuencia cardíaca , la fuerza de contracción del corazón y provocan la vasoconstricción de las arterias, los tres elementos provocan un aumento de la presión arterial. Sin embargo , el tumor, con mayor frecuencia suprarrenal , puede tener otras localizaciones. Los síntomas se asocian con aumentos repentinos de la presión arterial, dolores de cabeza, sudoración y palpitaciones . El diagnóstico es posible mediante el análisis biológico de derivados de catecolaminas , en particular ácido vanilmandélico , en la sangre o en la orina . El escáner suprarrenal o la gammagrafía pueden localizar el tumor (diagnóstico topográfico).
- El síndrome de Cushing (un tumor o hiperplasia suprarrenal bilateral ) resulta en la secreción de cortisol o sus derivados. Los signos son generalmente sugerentes: eritrosis (enrojecimiento) de la cara, etc.
- El síndrome de Conn provoca una secreción de aldosterona en exceso, lo que provoca una retención de agua posterior, una retención de sodio y una fuga de potasio . El elemento que guía el diagnóstico es la observación de hipopotasemia (descenso del nivel de potasio en sangre). Este hiperaldosteronismo , que puede medirse en sangre y en orina, se dice que es primario porque no se debe al aumento de renina (nivel normal o bajo de esta última en sangre). Se opone a los hiperaldosteronismos secundarios (aumento de aldosterona y renina) como se observa en la estenosis de la arteria renal.
El estrechamiento congénito (nacimiento) de la unión entre la aorta horizontal y la descendente (istmo aórtico) da como resultado:
- un aumento de la presión arterial aguas arriba del estrechamiento, en particular en ambos brazos,
- una disminución de la presión arterial aguas abajo, que se manifiesta por pulsos femorales que son difíciles o no perceptibles.
Este diagnóstico debe evocarse sistemáticamente en caso de hipertensión en el niño.
Presión arterial alta durante el embarazo.La presión arterial alta, que aparece en una mujer embarazada, se llama hipertensión del embarazo. El mecanismo preciso no está aclarado, pero implica fenómenos hormonales y probablemente inmunoalérgicos .
La hipertensión arterial durante el embarazo debe diagnosticarse lo antes posible para poder tratarla de forma eficaz. Suele aparecer después de la semana 20 de embarazo. Se debe a insuficiencia placentaria.
Orígenes tóxicos- La glicirricina y el regaliz provienen de la raíz del regaliz . Actúa sobre la inhibición de una enzima, la 11β-hidroxiesteroide deshidrogenasa (tipo 2) , normalmente presente en ciertas células renales para metabolizar el cortisol en cortisona para permitir que la aldosterona regule la reabsorción de sodio en su receptor (el receptor de mineralocorticoides ). Al inactivar la acción de la 11β-hidroxiesteroide deshidrogenasa ( tipo 2 ), el regaliz permite la activación permanente del receptor de aldosterona por el cortisol y, por lo tanto, una reabsorción no regulada de sodio. El exceso de regaliz reproduce la imagen de un adenoma de Conn . La intoxicación es secundaria al consumo abundante (más de un gramo al día de glicirricina) de bebidas a base de regaliz (en su mayoría pastis sin alcohol ) o productos sólidos (palitos de regaliz, etc. ).
- El envenenamiento leve por plomo puede causar hipertensión. Existe una correlación entre el riesgo de hipertensión y el plomo contenido de la rótula , medida in situ por fluorescencia de rayos X .
- endocrino: hipertiroidismo , hipotiroidismo , acromegalia , hiperparatiroidismo y las causas suprarrenales ya mencionadas.
- medicamentos: terapia con corticosteroides y hormonas
- Un tumor cerebral o un derrame cerebral .
Sintomatología clínica
Muchas personas hipertensas no presentan síntomas y la hipertensión es entonces un hallazgo de un examen sistemático o una consulta motivada por otra cosa.
En algunos casos, los síntomas pueden reflejar el impacto del aumento de la presión arterial en el cuerpo. Aunque no es específico, los principales síntomas que se pueden encontrar con la hipertensión son:
- de dolor de cabeza (dolor de cabeza) son especialmente característicos de la hipertensión severa. Están clásicamente presentes por la mañana, en la región occipital (cuello y arriba);
- de tinnitus (zumbido auditivo), los fosfenos (percepción de puntos brillantes);
- de mareos ;
- de palpitaciones (sensación de aumento del ritmo cardíaco );
- una astenia (fatiga);
- una disnea (dificultad para respirar);
- una epistaxis (hemorragias nasales);
- una hematuria (sangre en la orina).
Los signos pueden ser característicos de una afección causal ( enfermedad de Cushing , feocromocitoma , etc. ), por ejemplo: dolor de cabeza (dolor de cabeza), sudoración , palpitaciones en el feocromocitoma .
En otros casos, los síntomas encontrados son el resultado de una complicación.
Complicaciones
Si la presión arterial alta no se controla con tratamiento, pueden desarrollarse complicaciones. Es importante aclarar que la hipertensión en sí no es una enfermedad: es solo un factor contribuyente. En otras palabras, su existencia no es necesaria ni suficiente para que se desarrollen enfermedades en el individuo.
A escala poblacional, la hipertensión es un problema importante de salud pública. A nivel individual, solo tiene un valor predictivo bastante bajo sobre el desarrollo de problemas vasculares.
Ellos pueden ser:
- la consecuencia "mecánica" del aumento de la presión arterial sobre los vasos (rotura de estos últimos con hemorragias );
- la consecuencia "mecánica" de que la bomba cardíaca funcione a altas presiones durante mucho tiempo;
- la consecuencia de la participación en la formación o crecimiento del ateroma , obstruyendo más o menos gradualmente las arterias .
Son principalmente cardíacos, neurológicos y renales.
Complicaciones cardiacas
El aumento de la carga de trabajo en el corazón debido al aumento de la presión arterial causa hipertrofia ventricular izquierda (aumento de volumen) muy temprano, que puede detectarse mediante electrocardiografía (ECG) o ecografía cardíaca . Esta hipertrofia puede retroceder con el tratamiento antihipertensivo.
Posteriormente, las cámaras cardíacas se dilatan y la función contráctil del miocardio (músculo cardíaco) se deteriora, mostrando signos de insuficiencia cardíaca .
Además, el logro aterosclerótico de las arterias coronarias y el aumento de las necesidades de oxígeno de un corazón agrandado explican la frecuente aparición de enfermedades coronarias en pacientes hipertensos.
La hipertensión facilita la formación de placa ateromatosa, que al romperse forma un trombo (coágulo) que puede alojarse en una arteria coronaria. El corazón coronario se bloqueará entonces y la zona cardíaca normalmente irrigada por éste se necrosará gradualmente: es el infarto de miocardio.
Complicaciones neurológicas
Se pueden observar cambios retinianos en el fondo de ojo , lo que permite monitorizar la afectación vascular ligada a la hipertensión: espasmos , estrechamiento de las arteriolas , aparición de exudados o hemorragias , edema papilar, etc.
Es común el deterioro del sistema nervioso central . Se manifiesta en particular por la posible aparición de:
- de un accidente cerebrovascular hemorrágico , por rotura de un vaso cerebral, o isquémico por obstrucción de una arteria por el ateroma o por un trombo (consecuencia de la rotura de una placa de ateroma). Según la OMS, una persona hipertensa tiene de 2 a 3 veces más probabilidades de sufrir un derrame cerebral;
- encefalopatía hipertensiva (hipertensión grave, alteraciones de la conciencia, retinopatía con edema papilar, ataques convulsivos ), en casos de hipertensión con cifras muy elevadas;
- un infarto de demencia por arterias cerebrales difusas de ateroma .
Complicaciones renales
En los riñones , la hipertensión arterial es responsable de la nefroangiosclerosis y promueve la aparición de insuficiencia renal .
![]()
El deterioro de la función renal suele ser muy temprano y moderado, pero es probable que empeore gradualmente.
Según la OMS, este riesgo se multiplica entre 2 y 10 veces en hipertensos
Otras complicaciones
- Accidentes de embarazo (es decir, en mujeres embarazadas ). La hipertensión favorece los accidentes del embarazo: eclampsia , mortalidad perinatal , etc.
- Varias complicaciones vasculares: aneurismas , disección aórtica , arteriopatía de miembros inferiores ;
- Hipertensión arterial maligna : que se ha convertido raro hoy en día debido a las posibilidades de tratamiento, hipertensión maligna se caracteriza por la presión arterial muy alta con renal, neurológica (encefalopatía hipertensiva, cambios significativos en el fundus) y cardiacas ( insuficiencia ventricular trastornos). Dejó con aguda edema pulmonar).
Tratamiento de la hipertensión arterial
En los raros casos en los que se encuentra una causa, el tratamiento de esta última a veces puede conducir a la curación de la hipertensión (mediante la extirpación quirúrgica de un adenoma de Conn, por ejemplo).
El tratamiento se basa en la comprensión de los mecanismos fisiopatológicos de la regulación de la presión arterial .
El tratamiento de la hipertensión arterial tiene como objetivo la normalización de las cifras de presión arterial, con el fin de prevenir complicaciones. Esta prevención, mediante determinados fármacos, y sobre criterios de morbilidad y mortalidad, ha sido comprobada mediante pruebas para umbrales de 160 ⁄ 95 mmHg ( 140 ⁄ 80 mmHg en diabéticos o tras un ictus ). No hay justificación para el procesamiento de umbrales más bajos. Las recomendaciones estadounidenses apuntan a una PA por debajo de 130/80.
En todos los casos, el cribado y el tratamiento de otros factores de riesgo cardiovascular son fundamentales.
Hay varios medios disponibles.
Normas higiénico-dietéticas
Las reglas relacionadas con la vida sana y los hábitos alimenticios a veces pueden ser suficientes para normalizar la presión arterial y siempre deben proponerse:
- práctica de actividad física : actividad física aeróbica regular (al menos 30 minutos 3 veces por semana);
- cambio en las prácticas de higiene y alimentación y pérdida de peso, en caso de sobrepeso, para mantener el IMC (índice de masa corporal) por debajo de 25 kg m −2 , o en su defecto, para obtener una disminución del 10% del valor inicial peso;
- si es necesario, eliminación de regaliz;
- disminución del consumo de sal, si es posible inferior a 6 g / día , evitar saleros en la mesa, embutidos , platos cocinados;
- aumentar el consumo de fibra dietética , en particular con una dieta rica en verduras y frutas, y disminuir el de grasas, en particular ácidos grasos saturados; la dieta vegetariana reduce la presión arterial en un promedio de 4.8 mmHg ;
- la dieta DASH puede ser adoptado;
- aumentar la ingesta de potasio (siempre que tenga una función renal normal);
- luchar contra los factores de riesgo asociados ( tabaco , colesterol , diabetes, sedentarismo);
- EIAS : reevalúe otras drogas y use una pastilla de estrógeno de dosis baja u otro método anticonceptivo;
- en neurotónicos, evite el té , el café ; posiblemente asocie la relajación;
- si es posible lleve una vida tranquila y regular, respetando las horas de sueño.
- Ciertos productos de hierbas medicinales como el ajo , el espino , la alholva o sus extractos, posiblemente podrían producir efectos hipotensores.
- El ayuno intermitente podría tener efecto.
- El consumo regular de chocolate solo reduciría la presión arterial muy levemente (duraciones muy cortas, semanas ); El chocolate pertenece a los alimentos ultraprocesados que generalmente aumentan la ingesta energética , el riesgo cardiovascular y la mortalidad .
Tratamiento médico
El beneficio de los tratamientos con fármacos antihipertensivos en pacientes hipertensos sin complicaciones cardiovasculares es modesto: reducción de 2 a 10 ictus / 1.000 pacientes tratados durante 2 a 6 años, reducción de 2 a 5 infartos de miocardio / 1.000 pacientes tratados durante 2 a los 6 años.
En adultos (18-59 años) con hipertensión leve a moderada (PAS de 140 mmHg o más o PAD de 90 mmHg o más), algunos tratamientos parecen reducir ligeramente la mortalidad y morbilidad cardiovascular, principalmente al reducir los eventos cerebrovasculares.
Se da de por vida. Idealmente, debería ser simple, eficaz y bien tolerado. Naturalmente, debe explicarse al paciente. La multiplicidad de drogas implica que ninguna es perfecta. La elección la realiza el médico según el tipo de hipertensión, las enfermedades asociadas, la eficacia y la tolerancia de los diferentes productos. Es habitual que sea necesario probar sucesivamente varios fármacos antes de encontrar el adecuado para el paciente que se está tratando.
En primera intención (es decir, el paciente nunca ha sido tratado), el médico puede elegir una molécula a dosis convencional ( monoterapia ) o dos moléculas a pequeñas dosis ( biterapia ), reconocidas como efectivas en primera intención para la indicación de hipertensión. . La evaluación de la eficacia para una modificación del tratamiento debe evaluarse al menos cuatro semanas después del inicio del tratamiento. El retraso puede ser menor si las cifras de presión arterial son muy elevadas: una PA superior a 180 y 110 mmHg o una PA de 140 a 179 y 90 a 109 mmHg con alto riesgo cardiovascular.
En caso de ineficacia (o eficacia insuficiente), se puede continuar la monoterapia con otra clase de fármacos o realizar una terapia dual a la dosis completa. Cabe señalar, sin embargo, que la primera causa de ineficacia sigue siendo la ingesta irregular o la ausencia de toma del fármaco prescrito ( cumplimiento deficiente ).
Si la hipertensión es grave, puede ser necesario combinar tres, o incluso más, clases diferentes de moléculas. La ineficacia de un tratamiento con tres fármacos de tres clases diferentes define la "hipertensión resistente"
Las principales clases de fármacos antihipertensivos son los diuréticos, los betabloqueantes, los inhibidores de la ECA, los antagonistas de la angiotensina II y los bloqueadores de los canales de calcio.
DiuréticosLos diuréticos actúan por eliminación a través de la orina , parte del agua y el contenido de sodio en la sangre: esto induce una disminución del volumen sanguíneo y, por lo tanto, una disminución de la presión arterial. Ejemplo de diuréticos: furosemida y amilorida . Este último, aunque menos eficaz, previene la pérdida de potasio, y está indicado en determinados cuadros clínicos.
Bloqueadores betaLos betabloqueantes actúan principalmente reduciendo la actividad de las catecolaminas en el corazón y reduciendo la secreción de renina . Están especialmente indicados en caso de cardiopatía isquémica asociada.
En pacientes hipertensos, es preferible utilizar las llamadas moléculas selectivas (bisoprolol, nebivolol) que tienen menos efectos secundarios.
Deben observarse las contraindicaciones (absolutas en pacientes hipertensos): asma , trastornos graves de la conducción , acrosíndrome (dedos azules y dolorosos por el frío).
Inhibidores de la ECALa enzima convertidora de angiotensina (ACE, IEC) combate el sistema de estimulación renina - angiotensina - aldosterona y reduce los niveles circulantes de angiotensina II y aldosterona. Por lo tanto, los inhibidores de la ECA reducirán la vasoconstricción normalmente inducida por la angiotensina II, así como la reabsorción de agua normalmente causada por la acción de la aldosterona en el riñón. Por tanto, provocan vasodilatación y disminución del volumen sanguíneo. Además, previenen la degradación de la bradicinina , una sustancia vasodilatadora .
Los inhibidores de la enzima convertidora son tanto más eficaces cuando se estimula el sistema renina-angiotensina-aldosterona: de este modo se pueden observar fuertes caídas de presión en determinadas circunstancias: depleción previa de sodio (falta de sodio en la sangre), estrechamiento de la arteria renal.
Se obtienen buenos resultados, en particular, mediante el uso de dosis bajas de inhibidores de la enzima convertidora, asociados con una dieta baja en sodio, o incluso con dosis bajas de diuréticos (estos últimos aumentan la fuga de sodio a la orina y estimulan así el sistema. Renina-angiotensina -aldosterona).
Los inhibidores de la ECA están contraindicados en el embarazo y en pacientes que consumen:
- sales de potasio;
- de inmunosupresores ;
- de litio .
Los antagonistas del receptor de la angiotensina II ( antagonistas del receptor ara II o angiotensina II) son una clase relativamente nueva que genera un gran interés por su muy buena tolerabilidad y un mecanismo de acción original (bloqueo directo del receptor de la angiotensina II ). Tienen efectos muy similares a los de los inhibidores de la ECA (pero sin bloquear la degradación de la bradicinina ).
Un estudio estadounidense publicado a principios de 2010 , que involucró a 820,000 veteranos del ejército seguidos durante 4 años, mostró que estos medicamentos también redujeron en gran medida el riesgo de enfermedad de Alzheimer y su gravedad, así como el riesgo de morir (en 4 años, como parte de este estudio) para aquellos que lo tenían al inicio del estudio.
Tras la publicación de un metanálisis que muestra un ligero aumento del riesgo de desarrollar cáncer en pacientes tratados con sartán, el Comité Europeo de Medicamentos de Uso Humano (CHMP) de la Agencia Europea de Medicamentos (EMA) ha reevaluado esta clase de medicamentos. En vista de todos los datos disponibles y los resultados poco convincentes de este metanálisis, cree que el balance beneficio / riesgo de los ARA II sigue siendo positivo, pero el acuerdo entre los expertos no es unánime.
Bloqueadores de los canales de calcioLos bloqueadores de los canales de calcio reducen el tono de las arterias reduciendo la capacidad vasoconstrictora (dependiente del calcio) del músculo liso arterial al inhibir la transferencia transmembrana de calcio .
Otros antihipertensivosMás bien, se utilizan como tratamiento complementario.
- Fármacos antihipertensivos centrales:
- Alfa estimulantes centrales: reducen el tono simpático vasoconstrictor. Sus efectos indeseables limitan su uso (sequedad de boca, somnolencia, hipotensión postural, náuseas, etc. ).
- Los dispositivos alfabloqueantes .
- Los vasodilatadores .
- Los inhibidores de renina .
El silicio puede tener propiedades antihipertensivas. De hecho, la elastina responsable de la distensibilidad arterial, que se reduce mucho en la hipertensión, necesita silicio para su síntesis; también es la proteína que más contiene. La administración de silicio en un modelo experimental de ateroma en conejos por sobrecarga lipídica, mantiene la integridad de las fibras elásticas e incluso favorece su desarrollo. Entonces, la dieta alta en colesterol se tolera sin la producción de placa ateromatosa.
Caso de hipertensión resistenteSe define por hipertensión arterial no controlada a pesar de tomar al menos tres fármacos de tres clases diferentes y que comprendan al menos un diurético, todos en dosis adecuadas. La prevalencia ronda el 5% en la población general pero puede llegar al 50% en consultas especializadas. Otros datos apuntan a cifras mucho más altas.
El pronóstico es entonces significativamente peor que para la hipertensión arterial estabilizada.
Antes de realizar el diagnóstico de hipertensión arterial resistente conviene eliminar un “efecto bata blanca” así como una mala adherencia al tratamiento, situación muy habitual (hasta el 50% de los casos en algunos estudios).
El tratamiento sigue siendo difícil e incierto. El uso de dosis crecientes de diuréticos sigue siendo esencial, pero puede verse limitado por la aparición de insuficiencia renal .
![]()
La denervación simpática renal consiste en trazar una línea circular de quemadura superficial a nivel de las dos arterias renales mediante un catéter provisto de generador de radiofrecuencia . Los resultados en hipertensión refractaria parecen prometedores.
Recomendaciones de buenas prácticas
Varias sociedades científicas han publicado "recomendaciones" (tipos de guías de buenas prácticas o "directrices" en inglés) sobre el tratamiento de la hipertensión arterial:
- las recomendaciones americanas están en la octava versión (JNC1 que data de 1976 a JNC8 publicado en 2014). En 2018 se publica una nueva versión, cuyo principal cambio es definir la hipertensión arterial en una PA superior a 130/80 mmHg;
- la Sociedad Europea de Cardiología publicada enjunio de 2007 sus propias recomendaciones, actualizadas en 2013;
- en Francia, la Haute Autorité de Santé (HAS) publica recomendaciones de buenas prácticas, en particular para “el tratamiento de pacientes adultos con hipertensión arterial esencial”.
- La dieta DASH es un enfoque nutricional desarrollado por los NIH y científicamente validado para reducir la presión arterial alta al reducir la ingesta diaria de sodio.
- En 2019, las conclusiones de un ensayo aleatorizado realizado en más de 19.000 pacientes hipertensos, como el de una revisión de conocimientos recientes sobre el tema, llevan a recomendar la toma de fármacos antihipertensivos por la tarde en lugar de por la mañana; el riesgo de un evento cardiovascular importante ( “muerte de origen cardiovascular, infarto de miocardio, revascularización coronaria, insuficiencia cardíaca o accidente cerebrovascular” ) disminuye entonces en un 45%.
Notas y referencias
- Según el Prescrire revista n o 278 diciembre de 2006, el concepto de pre-hipertensión es inútil en la atención. El riesgo cardiovascular aumenta desde el umbral de 115 ⁄ 75 mmHg , pero los umbrales de presión arterial para los cuales el balance riesgo-beneficio de ciertos tratamientos es favorable es 160 ⁄ 95 mmHg en pacientes sin diabetes o complicaciones, y 140 ⁄ 80 mmHg en pacientes con diabetes o haber tenido un derrame cerebral.
- (en) Brown MA, ML Buddle, Martin A, " ¿Es realmente resistente la hipertensión resistente? " Soy J hipertensos . 2001; 14: 1263–1269.
- Whelton PK, Carey RM, Aronow WS et al. 2017 ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA Directriz para la prevención, detección, evaluación y manejo de la presión arterial alta en adultos: Resumen ejecutivo: Informe del American College of Grupo de trabajo sobre guías de práctica clínica de cardiología / American Heart Association , JACC, 2018; 71: 2199-2269
- Prescrire (opinión) Diciembre de 2006 / Tome26 n o 278.
- (en) Scott R Garrison , Michael R Kolber , Christina S Korownyk y Rita K McCracken , " Objetivos de presión arterial para la hipertensión en adultos mayores " , Base de datos Cochrane de revisiones sistemáticas ,8 de agosto de 2017( PMID 28787537 , PMCID PMC6483478 , DOI 10.1002 / 14651858.CD011575.pub2 , leído en línea , consultado el 13 de mayo de 2019 )
- (in) Luis Carlos Saiz Javier Gorricho Javier Garjón y Mª Concepción Celaya , " Objetivos de presión arterial para el tratamiento de personas con presión arterial alta y enfermedades cardiovasculares " , Base de datos Cochrane de revisiones sistemáticas ,20 de julio de 2018( DOI 10.1002 / 14651858.CD010315.pub3 , leído en línea , consultado el 13 de mayo de 2019 )
- (en) Calhoun DA, Jones D, Textor S. et al. “ Hipertensión resistente: diagnóstico, evaluación y tratamiento. Una declaración científica del Comité de Educación Profesional de la Asociación Estadounidense del Corazón del Consejo para la Investigación de la Presión Arterial Alta ” Circ . 2008; 117: e510-e526.
- Rahimi K, Emdin CA & MacMahon S (2015) La epidemiología de la presión arterial y su manejo mundial . Circ Res. ; 116 (6): 925-936. doi: 10.1161 / CIRCRESAHA.116.304723
- Cai Y, Zhang B, Ke W, et al. (2016) Asociaciones de exposición a corto y largo plazo a contaminantes del aire ambiental con hipertensión: una revisión sistemática y metanálisis. Hipertensión. 2016; 68 (1): 62-70. doi: 10.1161 / HYPERTENSIONAHA.116.07218
- Brook RD, Bard RL, Burnett RT, et al. (2011) Diferencias en la presión arterial y las respuestas vasculares asociadas con la exposición ambiental a partículas finas medidas a nivel personal versus comunitario . Occup About Med. ; 68 (3): 224-230. doi: 10.1136 / oem.2009.053991
- Dvonch JT, Kannan S, Schulz AJ, et al. (2009) Efectos agudos del material particulado ambiental sobre la presión arterial: efectos diferenciales en las comunidades urbanas . Hipertensión. ; 53 (5): 853-859. doi: 10.1161 / HYPERTENSIONAHA.108.123877
- Brook RD, Sun Z, Brook JR, et al. (2016) Las condiciones extremas de contaminación del aire afectan negativamente la presión arterial y la resistencia a la insulina: el Estudio de contaminación del aire y enfermedades cardiometabólicas . Hipertensión. ; 67 (1): 77-85. doi: 10.1161 / HYPERTENSIONAHA.115.06237
- (En) Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J, " Carga global de hipertensión: análisis de datos mundiales ", The Lancet , 15 de enero de 2005, vol. 365, n o 9455, 217-23. .
- (en) MM Lawes C. Vander Hoorn S, Rodgers A, " Carga global de enfermedades relacionadas con la presión arterial, en 2001 " , Lancet , 2008; 371: 1513-1518.
- "Manejo de la hipertensión esencial y el nivel de riesgo cardiovascular: encuesta nacional de fenómenos ", Mounier-Vehier C, Amah G, Covillard J, Arch Mal Cœur Vaiss, 2002; 95; 667-72.
- Estadísticas de seguros de salud, Hipertensión arterial y factores de riesgo asociados: evolución de los tratamientos entre 2000 y 2006 [PDF] , octubre de 2007.
- “ Facts and Figures Hipertensión , ” Agencia de Salud Pública de Canadá ,15 de mayo de 2009(consultado el 30 de septiembre de 2012 ) .
- (in) Loeper J., J. Loeper, Mr. Fragny " El papel fisiológico del silicio y su acción antiateromatosa " en Bioquímica del silicio y problemas relacionados , 40º Simposio Nobel (G. Bendz I. Lindqvist Eds.) Plenum Press , Nueva York (1978) ( ISBN 0-306-33710-X ) .
- (in) DP Burkitt , " Enfermedades occidentales y su aparición en relación con la dieta " , South African Medical Journal , vol. 61, n o 26,1 st 06 1982( ISSN 0256-9574 y 2078-5135 , leído en línea , consultado el 22 de diciembre de 2017 )
- (in) Pedro Carrera-Bastos , Maelan Fontes Villalba , James H O'Keefe y Staffan Lindeberg , " La dieta occidental y el estilo de vida y las enfermedades de la civilización " , Informes de investigación en cardiología clínica , vol. 2,9 de marzo de 2011( DOI 10.2147 / RRCC.S16919 , leído en línea , consultado el 17 de marzo de 2018 )
- Según el trabajo del profesor Pierre Menneton, investigador de Inserm . Ver sal amarga Sal e hipertensión y ¡ Menos sal en nuestros platos!
- (en) " Los macrófagos regulan dependiente de sal volumen y la presión arterial por un mecanismo de almacenamiento en búfer factor de crecimiento endotelial-C-dependiente vascular ", Machnik, Neuhofer, Jantsch, Dahlmann, Tammela, Machura, Park, Beck, Müller, Derer, Goss, Ziomber, Dietsch, Wagner, van Rooijen, Kurtz, Hilgers, Alitalo, Eckardt, Luft, Kerjaschki & Titze - Nature Medecine ( Resumen del artículo ).
- "Stevia: no se trata solo de calorías"
- (En) Barnes V. Schneider HR, Alexander CN, Staggers F , " Estrés, reducción del estrés e hipertensión en afroamericanos: una revisión actualizada " , J Natl Med Assoc. , vol. 89 (7), julio de 1997, pág. 464–476 ( ISSN 0027-9684 , PMID 9220696 , leído en línea , consultado el 27 de febrero de 2016 )
- (en) George S. Everly Jr., Jeffrey M. Lating , Una guía clínica para el tratamiento de la respuesta al estrés humano , Nueva York, Springer Science & Business Media,3 de diciembre de 2012, 488 p. ( ISBN 978-1-4614-5538-7 , leer en línea ) , pág. 488
- Morishita, M., Adar, SD, D'Souza, J., Ziemba, RA, Bard, RL, Spino, C., y Brook, RD (2018). Efecto de los sistemas portátiles de filtración de aire sobre la exposición personal a partículas finas y la presión arterial entre los residentes de una instalación para personas mayores de bajos ingresos: un ensayo clínico aleatorio . Medicina interna JAMA, 178 (10), 1350-1357.
- Recomendaciones profesionales - Seguimiento y orientación de gestantes según situaciones de riesgo identificadas , Justificación; HA Mayo de 2007. P23-25, 7-79.
- (en) Korrick SA, Hunter DJ, Rotnitzky A, H y Hu Speizer FE, 1999. " Plomo e hipertensión en una muestra de mujeres de mediana edad. » Am. J. Publ. Hlth , 89, 330-335. Nota: el plomo en el tejido óseo es un mejor indicador de exposición crónica que el plomo en sangre).
- (en) Diao D, Wright JM, Cundiff DK, F Gueyffier, Farmacoterapia para la hipertensión leve , Cochrane Database Syst Rev , 2012; (8): CD006742.
- (en) Whelton SP, Chin A, Xin X, He J. "El efecto del ejercicio aeróbico es la presión arterial: un metanálisis de ensayos controlados aleatorios " Ann Intern Med . 2002; 136: 493–503 .
- http://www.has-sante.fr/portail/upload/docs/application/pdf/hta_patient_adulte_synthese.pdf [PDF]
- (en) Horvath K, Jeitler K Siering U et al. Efectos a largo plazo de las intervenciones para reducir el peso en pacientes hipertensos, revisión sistemática y metanálisis , Arch Int Med , 2008; 168: 571-580.
- Manejo de pacientes adultos con hipertensión esencial por la Autoridad Nacional de Salud de Francia (HAS) (leer en línea) [PDF] .
- (in) He FJ, Li J, MacGregor GA, El efecto de la reducción moderada de la sal a lo largo del término es la presión arterial: revisión sistemática Cochrane y metanálisis de ensayos aleatorios , BMJ 2013; 346: F1325.
- (en) Llame a LJ, Moore TJ, Obarzanek E , et al. “ Un ensayo clínico de los efectos de los patrones dietéticos sobre la presión arterial. Grupo de investigación colaborativa DASH » N Engl J Med. 1997; 336: 1117–24. .
- (en) Yokoyama Y, Nishimura K, Barnard ND. et al. “ Dietas vegetarianas y presión arterial, un metaanálisis ” JAMA Intern Med. 2014. .
- Dieta DASH para detener la hipertensión
- (en) Aburto NJ, Hanson S, Gutierrez M, Hooper L, P Elliott, Cappuccio FP. “ Efecto del aumento de la ingesta de potasio sobre los factores de riesgo cardiovascular y la enfermedad: revisión sistemática y metanálisis ” BMJ , 2013; 346: f1378. .
- (in) Stabler SN Tejani AM Huynh F, Fowkes C. " Ajo para la prevención de la morbilidad y mortalidad cardiovascular en pacientes hipertensos " Base de datos Cochrane de revisiones sistemáticas 2012, número 8 . Arte. N ° : CD007653. DOI : 10.1002 / 14651858.CD007653.pub2 .
- Espino (Crataegus spp.) En el tratamiento de enfermedades cardiovasculares
- Efecto antihipertensivo de Trigonella foenum-Greacum. Semillas en la hipertensión inducida experimentalmente en ratas
- Ayuno intermitente en trastornos cardiovasculares: una descripción general
- (en) Ried K, Sullivan TR, Fakler P, Frank OR, Stocks NP. “ Efecto del cacao en la presión arterial ” Base de datos Cochrane de revisiones sistemáticas 2012, número 8 . Arte. N. ° : CD008893. DOI : 10.1002 / 14651858.CD008893.pub2 .
- (en) Megan Zhou, " Las dietas ultraprocesadas causan un exceso de ingesta de calorías y aumento de peso: un ensayo controlado aleatorio para pacientes hospitalizados de ingesta de alimentos ad libitum " sobre el metabolismo celular (consultado el 4 de julio de 2019 ) .
- (en) Mathilde Touvier, " Ingesta de alimentos ultraprocesados y riesgo de enfermedad cardiovascular: un estudio de cohorte prospectivo (NutriNet-Health) " en bmj.com ,29 de mayo de 2019( DOI 10.1136 / bmj.l1451 , consultado el 4 de julio de 2019 ) .
- (in) Maira Bes-Rastrollo, " Asociación entre el consumo de alimentos ultraprocesados y todas las causas de mortalidad: estudio de cohorte prospectivo de SUN " en bmj.com ,29 de mayo de 2019( DOI 10.1136 / bmj.l1949 , consultado el 4 de julio de 2019 ) .
- Review Prescribing, n o 293, marzo de 2008.
- (in) Vijaya M Musini , Francois Gueyffier , Lorri Puil y Douglas M Salzwedel , " Farmacoterapia para la hipertensión en adultos de 18 a 59 años " , Base de datos Cochrane de revisiones sistemáticas ,16 de agosto de 2017( DOI 10.1002 / 14651858.CD008276.pub2 , leído en línea , consultado el 13 de mayo de 2019 )
- Manejo de pacientes adultos con hipertensión esencial por la Autoridad Nacional de Salud de Francia (HAS) [PDF] .
- (en) Yiannakopoulou ECh, Papadopulos JS, Cokkinos DV, TD Mountlkalakis. “ Adherencia al tratamiento antihipertensivo: factor crítico para el control de la presión arterial ” Eur J Cardiovasc Prev Rehabil. 2005; 12: 243–9. .
- (en) Nien-Chen Li, Austin Lee, Rachel A Whitmer Miia Kivipelto, Elizabeth Lawler, E Lewis Kazis y Benjamin Wolozin; Uso de bloqueadores de los receptores de angiotensina y riesgo de demencia en una población predominantemente masculina: análisis de cohortes prospectivo ; BMJ 2010; 340: b5465, doi: 10.1136 / bmj.b5465 (12 de enero de 2010).
- (en) Sipahi I, Debanne SM, Rowland DY, Simon DI, Fang JC, Bloqueo del receptor de angiotensina y riesgo de cáncer: metaanálisis de ensayos controlados aleatorios , Lancet Oncol 2010; 11: 627-636.
- (en) La Agencia Europea de Medicamentos concluye que el balance beneficio-riesgo de los antagonistas del receptor de angiotensina II sigue siendo positivo [PDF] , 20 de octubre de 2011.
- Lorgeril M , fármacos antihipertensivos en la prevención del infarto y el ictus , Éditions Thierry Souccar, páginas 179 y 180 , Capítulo 2 .
- (in) Fusako Maehira Kyoko Motomura Nau Ishimine, Ikuko Miyagi Yukinori Eguchi Shoei Teruya, la sílice soluble y la arena de coral suprimen la presión arterial alta y mejoran la expresión del gen aórtico relacionado en ratas espontáneamente hipertensas , Nutrition Research 2011; 31 (2): 147- 156.
- (en) Schwarz K, Ricci BA Punsar S Karvonen M. Relación inversa de silicio en agua potable y aterosclerosis en Finlandia , Lancet (1977) 1: 538-539.
- James PA, Oparil S, Carter BL et al. 2014 Guía basada en evidencia para el manejo de la presión arterial alta en adultos, informe de los miembros del panel designados para el Octavo Comité Nacional Conjunto ( JNC 8 ) , JAMA, 2014; 311: 507-520.
- (en) Kaplan SL, " Hipertensión resistente " J Hypertens. 2005; 23: 1441–1444.
- (en) Wolf-Maier K, Cooper RS, H Kramer et al. “ Tratamiento y control de la hipertensión en cinco países europeos, Canadá y Estados Unidos ” Hypertension 2004; 43: 10–17.
- (en) Calhoun DA, Jones D, Textor S et al. “ Hipertensión resistente: diagnóstico, evaluación y tratamiento: declaración científica del Comité de Educación Profesional del Consejo para la Investigación de la Presión Arterial Alta de la Asociación Estadounidense del Corazón ” Circulación 2008; 117: e510 - e526.
- (en) Vrijens B, G Vincze, Kristanto P, J Urquhart, Burnier M, " Adherencia a tratamientos con fármacos antihipertensivos prescritos: estudio longitudinal de historias de dosificación compiladas electrónicamente " BMJ 2008; 336: 1114-1117.
- (en) Sarafidis PA, Bakris GL, " Hipertensión resistente: una descripción general de la evaluación y el tratamiento " J Am Coll Cardiol. 2008; 52: 1749-1757.
- (en) Esler MD, Krum H, Sobotka PA et al. “ Denervación simpática renal en pacientes con hipertensión resistente al tratamiento (ensayo Symplicity HTN-2): ensayo controlado aleatorio ” Lancet 2010; 376: 1903-1909.
- (en) directrices de 2007 para el tratamiento de la hipertensión arterial .
- (en) Guías de la ESH / ESC de 2013 para el manejo de la hipertensión arterial: Grupo de trabajo para el manejo de la hipertensión arterial de la Sociedad Europea de Hipertensión (ESH) y de la Sociedad Europea de Cardiología (ESC) , Eur Heart J , 2013; 34 : 2159-2219.
- Manejo de pacientes adultos con hipertensión arterial esencial - actualización de 2005 , recomendación de buenas prácticas, Haute Autorité de Santé (HAS).
- Hermida RC et al. El tratamiento de la hipertensión a la hora de acostarse mejora la reducción del riesgo cardiovascular: el ensayo de cronoterapia Hygia. Eur Heart J 2019. Publicación online el 22 de octubre. doi: 10.1093 / eurheartj / ehz754.
- Bowles NP et al. Cronoterapia para hipertensión. Curr Hypertens Rep 2018 28 de septiembre; 20 (11): 97. doi: 10.1007 / s11906-018-0897-4.
- resumen de VIDAL , consultado el 1 de diciembre de 2019