Depresión (psiquiatría)
Depresión En la puerta de la eternidad (1890), una pintura de Vincent van Gogh a menudo interpretada como una representación de la desesperación que se siente en la depresión.
En la puerta de la eternidad (1890), una pintura de Vincent van Gogh a menudo interpretada como una representación de la desesperación que se siente en la depresión.
| Especialidad | Psiquiatría |
|---|
| CISP - 2 | P 76 |
|---|---|
| ICD - 10 | F32 , F33 |
| CIM - 9 | 296 |
| OMIM | 608516 |
| Enfermedades DB | 3589 |
| MedlinePlus | 003213 |
| eMedicina | 286759 |
| Malla | D003865 |
| Síntomas | Disforia , agotamiento y trastorno de las funciones ejecutivas ( en ) |
| Causas | Factor genético y ecológico |
| Tratamiento | Antidepresivo , terapia electroconvulsiva y psicoterapia |
| Medicamento | Inhibidor selectivo de la recaptación de serotonina , neuroléptico , estabilizador del estado de ánimo , inhibidor de la recaptación de serotonina-norepinefrina , bupropiona , 5-HTP , agomelatina , amoxapina , levomilnacipran ( en ) , hidrocloruro de vilazodona ( d ) , hidrocloruro de maprotonina ( d ) , maprotonina , hidrocloruro de maprotonina ( d ) , maprotonina , levosulpirida ( en ) y ketamina |
| Paciente del Reino Unido | Depresión-pro |
La depresión , también llamada depresión mayor , depresión clínica o depresión mayor , es un trastorno mental caracterizado por la disminución de episodios del estado de ánimo (tristeza) acompañados de baja autoestima , pérdida de memoria, pérdida o más o menos aumento de peso así como un pérdida de placer o interés en actividades que el individuo suele sentir como placenteras. Este conjunto de síntomas ( síndrome individualizado y anteriormente clasificado en el grupo de trastornos del estado de ánimo por el manual de diagnóstico de la Asociación Estadounidense de Psiquiatría ) aparece desde el lanzamiento del DSM-5 en mayo de 2013 en la categoría denominada "trastornos depresivos". Sin embargo, el término "depresión" es ambiguo; de hecho, a veces se utiliza en el lenguaje cotidiano como un nombre inapropiado para describir otros trastornos del estado de ánimo u otros tipos menos importantes de caída del estado de ánimo que no son depresiones reales.
La dépression est une condition handicapante qui peut retentir sur le sommeil, l'alimentation et la santé en général avec notamment un risque de suicide dans les cas les plus graves (surtout dans la dépression mélancolique), ainsi que sur la famille, la scolarité ou el trabajo. En los Estados Unidos , aproximadamente el 3,4% de las personas con depresión mueren por suicidio, y más del 60% de las personas que se han suicidado padecen depresión u otro trastorno del estado de ánimo. Las personas con depresión tienen una esperanza de vida más corta en comparación con otras personas, en parte debido a una mayor susceptibilidad a otras enfermedades y al riesgo de suicidio. A veces se estigmatiza a los pacientes que están deprimidos actualmente o anteriormente .
El diagnóstico de depresión se basa en varios elementos: los sentimientos personales relatados por el paciente, el comportamiento percibido por quienes lo rodean y el resultado de un examen psicológico . Los médicos pueden solicitar pruebas adicionales para buscar otras afecciones que puedan estar causando síntomas similares. La enfermedad es más común entre los 20 y los 30 años , con un pico posterior entre los 30 y los 40 años .
Los pacientes suelen ser tratados con un medicamento antidepresivo y, en algunos casos, se someten a psicoterapia . La hospitalización puede ser necesaria en caso de auto-negligencia , si existe un riesgo significativo de suicidio o por la seguridad de quienes lo rodean. Las depresiones resistentes al tratamiento farmacológico y a la psicoterapia pueden tratarse con terapia electroconvulsiva o mediante estimulación magnética transcraneal . La duración de la depresión es muy variable, desde un solo episodio de unas pocas semanas hasta un largo período de episodios depresivos prolongados y repetidos (en este caso, se trata de depresión recurrente o trastorno unipolar , a veces llamado incorrectamente depresión. Unipolar ).
A lo largo de los siglos, el conocimiento de la naturaleza y las causas de la depresión ha evolucionado, aunque su comprensión hasta el día de hoy es incompleta y todavía está sujeta a debate. Las causas que podrían proponerse incluyen factores biológicos , psicológicos y psicosociales o ambientales. Las psicoterapias pueden basarse en teorías de la personalidad , la comunicación interpersonal y el aprendizaje . La mayoría de las teorías biológicas se centran en los neurotransmisores , moléculas presentes de forma natural en el cerebro que permiten la comunicación química entre neuronas . Se estudian más particularmente los neurotransmisores de tipo monoaminérgico como la serotonina , la noradrenalina y la dopamina .
El uso y abuso a largo plazo de ciertas drogas y sustancias puede promover o empeorar los síntomas depresivos.
Supuestos causales
Los factores que causan la depresión pueden ser, según las hipótesis, biológicos, psicológicos, sociales o ambientales.
El modelo biopsicosocial , por ejemplo, destaca una interpolación de estos factores. El modelo diátesis-estrés propone que la depresión que surge de una vulnerabilidad preexistente, o diátesis (medicina) , ocurre durante eventos estresantes en la vida de un individuo. La vulnerabilidad preexistente puede incluir influencia genética.
La depresión puede ser causada por lesiones del cerebelo , como en el caso del síndrome cerebeloso cognitivo afectivo (in) .
Modelos interactivos Validación empírica avanzada . Por ejemplo, los estudios de cohortes muestran cómo la depresión surge del llamado comportamiento normal.
Los investigadores concluyeron que la variación del gen que codifica el transportador de serotonina (5-HTT) afecta el riesgo de depresión cuando las personas enfrentan eventos muy estresantes. Específicamente, la depresión puede seguir a tales eventos, pero parece más probable en individuos con uno o más alelos cortos del gen 5-HTT.
Por otro lado, la heredabilidad de la depresión (es decir, el grado en que las diferencias individuales en el inicio se deben a diferencias genéticas) es de aproximadamente el 40% en las mujeres y el 30% en los hombres.
Sin embargo, otros investigadores cuestionan la hipótesis de la serotonina y de cualquier desequilibrio químico en el cerebro como factor causal, ya que la depresión no se puede reducir a un trastorno biológico.
Los trastornos del estado de ánimo identificables como síndrome depresivo mayor también pueden ser causados por el consumo prolongado de drogas, el abuso de drogas o la abstinencia de algunos sedantes o hipnóticos .
Biología
Varias hipótesis intentan explicar la biología de la depresión .
Hipótesis monoaminérgicaLa hipótesis monoaminérgica postula que la depresión se debe a un desequilibrio químico de monoaminas ( serotonina , dopamina , noradrenalina ) en el cerebro.
La hipótesis monoaminérgica fue propuesta originalmente a fines de la década de 1950 por George Ashcroft y Donald Eccleston y obtuvo el apoyo adicional de Alex Coppen y Herman van Praag. La farmacología de los antidepresivos se basa en esto.
A favor de la hipótesis monoaminérgicaSe supone que la serotonina regula otros sistemas de neurotransmisores. Una disminución de la actividad de la serotonina puede provocar la desorganización de estos sistemas. Según esta hipótesis permisiva, la depresión ocurre cuando los niveles bajos de serotonina conducen a niveles bajos de norepinefrina . Estas observaciones dieron lugar a la hipótesis monoaminérgica de la depresión. En su formulación actual, la hipótesis monoaminérgica propone que la deficiencia de ciertos neurotransmisores es responsable de las características correspondientes a la depresión. “La norepinefrina podría proporcionar cierto grado de alerta, energía, pero también ansiedad, atención e interés por la vida. La falta de serotonina daría lugar a ansiedad, obsesiones y compulsiones. La dopamina mejoraría la atención, la motivación, el placer, el deseo de ser recompensado pero también el interés por la vida. " .
Los defensores de esta teoría recomiendan la elección de un antidepresivo con un mecanismo de acción que actúa principalmente sobre los síntomas. Los pacientes ansiosos e irritables deben ser tratados con ISRS o un inhibidor de la recaptación de serotonina y noradrenalina . Aquellos que carecen de energía y entusiasmo por la vida deben ser tratados con noradrenalina y medicamentos que aumentan la dopamina. Los grupos farmacéuticos plantearon la hipótesis de las monoaminas en sus comunicaciones de marketing: los antidepresivos podrían corregir un desequilibrio químico (hipótesis de las monoaminas). GSK ha sido señalada por convertir la suposición de "puede ser causada" en la declaración de "es causada".
Cuestionando la hipótesisLa depresión no es causada solo por una simple deficiencia de monoaminas. Desde el final del XX ° siglo, la investigación ha demostrado muchas limitaciones a la hipótesis de la monoamina. Este modelo es insuficiente para comprender la depresión. Un contraargumento muestra que los efectos estimulantes del estado de ánimo de los inhibidores de la monoaminooxidasa y los ISRS tardan semanas en actuar, mientras que el aumento de las monoaminas aparece en las primeras horas. Otro contraargumento se basa en experimentos con moléculas que provocan una disminución de monoaminas. Si bien la disminución artificial de la concentración de monoaminas disponibles en el sistema nervioso debería disminuir ligeramente el estado de ánimo de los pacientes depresivos no tratados, esta disminución no afecta el estado de ánimo de los sujetos sanos. La ya limitada hipótesis monoaminérgica se simplificó demasiado cuando se utilizó como eslogan publicitario con el público en general, hablando de "desequilibrio químico" .
En 2003, se propuso una interacción gen-ambiente (G x para interacción gen-ambiente ) (en) para explicar por qué los factores de estrés predicen episodios depresivos en algunos individuos pero no en otros. Esto dependería de la variación alélica en la región promotora vinculada al transportador de serotonina: 5-HTTLPR (in) . Sin embargo, un metaanálisis de 2009 muestra que los eventos estresantes de la vida se asociaron con la depresión, pero no encontró asociación con el genotipo 5-HTTLPR . Otro metanálisis de 2009 confirmó esta evaluación. Por otro lado, una revisión de la literatura de 2010 encontró una relación sistemática entre el método utilizado para evaluar el estrés ambiental y los resultados de los estudios. Esta revisión también encontró que los metanálisis de 2009 estaban significativamente sesgados a favor de los estudios negativos que usaban cuestionarios autoadministrados para medir el estrés.
Algunos estudios sugieren que las personas con depresión tienen un exceso de serotonina (el doble que una persona normal).
Entre los que cuestionan la hipótesis de la monoamina, se encuentran David Healy , Icarus Project , Elliot Valenstein (in) , David D. Burns (in) , George Ashcroft. George Ashcroft, pionero de la hipótesis monaminérgica, abandonó la idea de un nivel bajo de serotonina alrededor de 1970, considerando que el nivel bajo de serotonina es más una medida de la actividad funcional de los sistemas (posiblemente reflejando un declive general como un espejo, un síntoma entre otros) que una causa de depresión.
El predominio de la hipótesis monoaminérgica podría explicarse por el hecho de que la industria farmacéutica tiene interés en proteger esta hipótesis. Para ello, la práctica del negro literario es la redacción por grupos farmacéuticos de artículos que luego son firmados por líderes de opinión e investigadores universitarios.
Numerosos estudios muestran que la hipótesis monoaminérgica es errónea. Por ejemplo, una caída artificial de los niveles de serotonina en una persona no la sumerge en la depresión; o no hay evidencia de que las mujeres que están deprimidas con más frecuencia tengan un sistema serotoninérgico menos eficaz que los hombres; dos estudios indican que el bupropión y la reboxetina son tan efectivos como los ISRS en el tratamiento de la depresión, excepto que ninguna de estas moléculas afecta a la serotonina en un grado significativo. El razonamiento inverso es fundamentalmente incorrecto. Si bien el tratamiento que aumenta la serotonina alivia la depresión, no significa que la depresión se deba a un nivel bajo de serotonina. Sería como decir que debido a que la aspirina cura los dolores de cabeza, quien tiene dolor de cabeza tiene deficiencia de aspirina en el cerebro.
Imagen mentalLas tomas de resonancia magnética de pacientes con depresión muestran diferencias cerebrales estructurales en comparación con individuos no deprimidos. Metanálisis recientes muestran un aumento en el volumen de sus ventrículos laterales y sus glándulas suprarrenales . Por otro lado, estas imágenes muestran una reducción del tamaño de los núcleos grises centrales, el tálamo , el hipocampo y los lóbulos frontales , en particular las cortezas orbitofrontales y la circunvolución del recto . Se han encontrado hiperseñales en pacientes con depresión de inicio tardío, lo que llevó al desarrollo de la teoría de la depresión vascular .
Neurogénesis hipocampalPodría haber un vínculo entre la depresión y la neurogénesis en el hipocampo. La pérdida de neuronas del hipocampo que se encuentran en algunos pacientes depresivos está relacionada con la disfunción de la memoria y los trastornos del estado de ánimo . Los medicamentos pueden aumentar los niveles de serotonina en el cerebro, lo que estimula la neurogénesis y, por lo tanto, aumenta la masa total del hipocampo. Este aumento podría ayudar a mejorar el estado de ánimo y la memoria. Se han observado relaciones similares entre la depresión y una región de la corteza cingulada anterior involucrada en la modulación del comportamiento emocional. Una de las neurotrofinas responsables de la neurogénesis es el factor neurotrófico derivado del cerebro (FNDC, BDNF). Las concentraciones de FNDC en el plasma sanguíneo de pacientes depresivos disminuyen (más de tres veces) en comparación con lo normal. Los antidepresivos aumentan los niveles sanguíneos de FNDC. Aunque se han encontrado concentraciones disminuidas de FNDC en otros trastornos, existe alguna evidencia con respecto a la participación de FNDC en el mecanismo de depresión como un posible mecanismo de acción de los antidepresivos.
Hipótesis inflamatoriaLa depresión mayor podría deberse en parte a una sobreactivación del eje hipotalámico-pituitar-suprarrenal (eje HPA-A para la glándula suprarrenal ). Es el resultado de una respuesta neuroendocrina al estrés. Los estudios han demostrado un aumento de los niveles de cortisol , agrandamiento de la glándula pituitaria y las glándulas suprarrenales, lo que sugiere una alteración endocrina que puede desempeñar un papel en las enfermedades psiquiátricas, incluida la depresión. La hipersecreción de corticoliberina por el hipotálamo podría causar esto y está implicada en los síntomas cognitivos y la aparición de los síntomas.
La investigación adicional ha explorado el papel potencial de las citocinas . Los síntomas del síndrome depresivo mayor son bastante similares a los que se encuentran en el comportamiento de un paciente que lucha contra una infección. En enfermedades como infecciones sistémicas , cánceres o enfermedades inmunes, el sistema inmunológico periférico se activa durante largos períodos de tiempo; luego, el cerebro recibe señales que pueden conducir a una exacerbación de la enfermedad y al desarrollo de síntomas de depresión. Esto podría deberse a anomalías en las citocinas circulantes. La implicación de citocinas proinflamatorias en la depresión está fuertemente sugerida por un metaanálisis que muestra que las concentraciones de IL-6 y TNF-α son más altas en sujetos que padecen depresión que en sujetos sanos. Estas anomalías inmunológicas podrían provocar una producción excesiva de prostaglandina E2 y posiblemente una expresión excesiva de COX -2. Las anomalías en la forma en que la enzima indolamina 2,3-dioxigenasa también activa el metabolismo del triptófano - quinurenina podría conducir a un metabolismo excesivo de estos y conducir a una mayor producción de la neurotoxina ácido quinolínico , que contribuye al síndrome depresivo mayor. También puede contribuir la activación de NMDA que conduce a un exceso de neurotransmisión glutamatérgica.
Los procesos inflamatorios pueden ser estimulados por cogniciones negativas o sus consecuencias, como el estrés, la violencia o el retraimiento. Por lo tanto, las condiciones negativas pueden causar inflamación que a su vez puede conducir a la depresión.
La correlación entre patologías neurovasculares y depresión favorece la hipótesis de una desregulación del sistema inmunológico ligada a procesos inflamatorios. Más específicamente, parece que la exposición al estrés crónico permite que las proteínas , citocinas proinflamatorias , atraviesen la barrera hematoencefálica y desencadenen ciertas depresiones.
Enlaces a hormonasLa hormona estrógeno se ha implicado en los trastornos depresivos debido a un aumento del riesgo de episodios depresivos después de la pubertad y durante el embarazo - momentos en que sus niveles son particularmente altos - y una disminución después de la menopausia - cuando el nivel desciende drásticamente, pero premenstruales y posparto períodos , cuando Los niveles de estrógeno son bajos y también se asocian con un mayor riesgo.
La abstinencia abrupta, las fluctuaciones o los períodos prolongados de niveles bajos de estrógeno se han relacionado con una disminución significativa del estado de ánimo. La mejoría clínica en la depresión posparto , la perimenopausia y la posmenopausia muestra que es posible una vez que se estabilizan o restauran los niveles de estrógeno.
La terapia de reemplazo de testosterona también puede tener un efecto antidepresivo .
Alcohol y otras drogasMuchos pacientes con trastornos psiquiátricos consumen sustancias, especialmente alcohol , sedantes y cannabis . La depresión y otros problemas psiquiátricos pueden deberse al consumo de estas sustancias. Se debe realizar un diagnóstico diferencial para determinar si un trastorno mental es causado o no por una sustancia. Según el DSM- IV , no se puede realizar un diagnóstico de trastorno del estado de ánimo si es causado por "efectos fisiológicos directos relacionados con una sustancia" . En este caso, se denomina "trastorno del estado de ánimo inducido por sustancias" . La dependencia del alcohol aumenta el riesgo de desarrollar depresión. La depresión también puede ocurrir durante un síndrome de abstinencia prolongado . Aproximadamente una cuarta parte de las personas destetadas por el alcohol experimentan ansiedad o depresión que persiste hasta por dos años .
Como el alcohol, las benzodiazepinas son depresores del sistema nervioso central . Aumentan el riesgo de desarrollar depresión. Estos tratamientos alteran el equilibrio biológico del cerebro, ya sea reduciendo los niveles de serotonina y norepinefrina, por ejemplo, o activando vías mediadas por el sistema inmunológico del cerebro. El uso crónico de benzodiazepinas también puede causar o empeorar la depresión.
El abuso de metanfetamina también se asocia comúnmente con la depresión.
Psicología
Muchos aspectos de la personalidad y su desarrollo parecen tener una parte integral en cómo aparece y persiste la depresión, principalmente el neuroticismo , pero también una actitud pesimista es un precursor común. Los episodios depresivos están fuertemente ligados a eventos vitales negativos, pero la capacidad de la persona para afrontar un evento también es muy importante para adaptarse a él ( resiliencia ). La baja autoestima y los pensamientos pesimistas, negativos o indefensos están relacionados con la depresión. La depresión es menos común y más fácil de curar entre los creyentes religiosos. No siempre está claro qué factores pueden causar depresión y / o ser una consecuencia de ella, sin embargo, las personas con depresión que pueden cambiar positivamente la forma en que piensan sobre sí mismas a menudo se encuentran de mejor humor y confianza en sí mismas.
El psiquiatra estadounidense Aaron T. Beck , inspirado por el trabajo de George Kelly y Albert Ellis , desarrolló lo que ahora se conoce como el modelo cognitivo de la depresión a principios de la década de 1960 . Ofrece tres conceptos que subyacen a la depresión: una tríada de pensamientos negativos formada por errores cognitivos sobre uno mismo, el mundo y el futuro de uno; patrones de pensamiento negativos repetidos y procesamiento alterado y distorsionado de la información de su entorno. A partir de estos tres principios, desarrolló una técnica estructurada de terapia cognitivo conductual (TCC). Según el psicólogo estadounidense Martin Seligman , la depresión en los humanos es similar a la indefensión aprendida en los animales de laboratorio, donde se encuentran en una situación desagradable en la que pueden encontrar una salida, pero no logran hacerlo porque han aprendido a no tener control. sobre esta situación.
La teoría del apego , desarrollada por el psiquiatra inglés John Bowlby en la década de 1960 , ofrece una relación entre el trastorno depresivo en la edad adulta y la calidad del vínculo entre el niño y los padres. En particular, piensa que “la experiencia de pérdida, separación o rechazo de los padres (que devuelve el mensaje de un niño no amado) puede, en cualquier caso, conducir a modelos internos. Inseguro ... Representaciones cognitivas internas de un niño no amado y no amado o figuras de apego poco confiables son parte de la tríada cognitiva de Beck. " Si bien muchos estudios confirman los principios básicos de la teoría del apego, la investigación no puede concluir que exista un vínculo entre el apego emocional temprano y la depresión en la edad adulta.
Las personas con depresión a menudo se arrepienten a sí mismas como resultado de eventos negativos que han experimentado y, como se muestra en un estudio de 1993 de adolescentes deprimidos en el hospital, aquellos que se culpan a sí mismos de manera negativa, no esperan experimentar un evento positivo en el futuro. Esta tendencia es característica de una atribución depresiva o de un estado de ánimo pesimista. Según Albert Bandura , psicosociólogo canadiense, asociado con la teoría social cognitiva , los individuos deprimidos se subestiman a sí mismos, como resultado de experiencias de fracaso, de observar las debilidades de los modelos sociales, basándose en una falta de persuasión social. su propio estado somático y emocional que implica tensión y estrés. Puede influir negativamente en la autoimagen y provocar una falta de autoeficacia. Como resultado, piensan que no tienen influencia en los eventos o en su proyecto de vida.
Las pruebas de depresión en mujeres indican que los factores de vulnerabilidad, como la pérdida temprana de un ser querido, la falta de una relación de confianza, el cuidado de varios niños pequeños en el hogar y el desempleo, pueden estar asociados con otros factores de estrés y aumentar el riesgo de desarrollar depresión. . Para las personas mayores, los factores a menudo están relacionados con problemas de salud, cambios en el estado de la relación entre los cónyuges relacionados con la crianza de los hijos y la muerte de un ser querido, o el cambio en la relación con los amigos causado por eventos.
El conocimiento basado en la depresión también ha sido interpretado por las ramas psicoanalítica y humanística de la psicología. Según la perspectiva psicoanalítica del neurólogo y psicoanalista austriaco Sigmund Freud , la depresión o " melancolía " puede estar relacionada con la pérdida interpersonal y las experiencias de la vida temprana. Los terapeutas existenciales han relacionado la depresión con una falta de significado en el presente y en el futuro. El fundador del enfoque humanista y psicólogo estadounidense Abraham Maslow sugiere que la depresión puede ocurrir en personas que no pueden satisfacer sus necesidades o desarrollarse (para demostrar su máximo potencial).
Social y ambiental
La precariedad y el aislamiento social se asocian a un mayor riesgo de padecer problemas de salud mental en general. El abuso infantil (abuso físico , emocional , sexual o negligencia) también se asocia con un mayor riesgo de desarrollar depresión durante la edad adulta. Durante los primeros años de su vida, el niño aprende a convertirse en un ser social. El abuso de un niño por parte de los padres puede interferir negativamente con el desarrollo de la personalidad y crear un mayor riesgo de desarrollar depresión y otras afecciones psiquiátricas. Los problemas familiares, como la depresión de los padres (especialmente la depresión materna), los conflictos o divorcios graves entre los padres, la muerte de uno de los padres u otras disfunciones en la crianza de los hijos son otros factores de riesgo. En la edad adulta, los eventos estresantes están fuertemente asociados con el desarrollo de episodios depresivos. En este contexto, los eventos de la vida asociados con el rechazo social parecen estar particularmente relacionados con la depresión. El hecho de que un primer episodio depresivo con mayor frecuencia e inmediatamente preceda a un evento estresante en lugar de un episodio recurrente apoya la hipótesis de que los sujetos se vuelven mucho más sensibles a los cambios en su condición después de sucesivas recurrencias de depresión.
El vínculo entre los acontecimientos vitales estresantes y el bienestar ha sido objeto de mucho debate. La falta de apoyo social aumenta el riesgo de desarrollar depresión o la falta de apoyo social puede ser una presión que conduce directamente a la depresión. Existe alguna evidencia de que los disturbios en el vecindario, por ejemplo, con la adicción a las drogas o problemas delictivos, es un factor de riesgo, mientras que un círculo de ingresos es un factor de protección. Las duras condiciones laborales, especialmente entre quienes buscan empleo y tienen pocas oportunidades de tomar decisiones por sí mismos, están asociadas con la depresión, aunque la diversidad y el número de factores de confusión son importantes, es difícil establecer una relación causal.
La depresión puede ser causada por un daño. Ocurre cuando un individuo mantiene una imagen negativa y estereotipada de sí mismo. Este estigma puede deberse a la pertenencia a un grupo. Si alguien tiene ideas preconcebidas sobre un grupo y posteriormente se convierte en miembro de ese grupo, esto puede internalizar estas ideas preconcebidas y conducir a la depresión. Por ejemplo, un niño que crece en una cultura en la que incorpora la suposición de que los homosexuales son inmorales, puede, como adulto, autoestigmatizarse si descubre que él mismo es homosexual. Los individuos también podrían internalizar prejuicios , como resultado de un autoestigma causado por una infancia con experiencias negativas como el abuso físico y verbal.
Se han informado algunas relaciones entre subtipos específicos de depresión y condiciones climáticas. Así, el riesgo de desarrollar depresión con síntomas psicóticos aumentaría cuando la presión barométrica es baja, mientras que el riesgo de melancolía aumenta cuando la temperatura y / o la luz solar son bajas.
Desde la perspectiva de la dieta, se encontró una correlación entre el consumo más frecuente de comida rápida y la incidencia de depresión. El consumo frecuente de productos azucarados y carnes procesadas podría ser un factor de riesgo. Por el contrario, la dieta mediterránea tendría un efecto protector.
Diagnóstico
Sintomatología
La depresión es una condición discapacitante que puede afectar negativamente a la familia, la educación, el trabajo, el sueño, la dieta y la salud en general. Su impacto en la función y el bienestar se compara con el de afecciones clínicas crónicas como la diabetes .
Una persona que sufre un episodio depresivo mayor suele mostrar una caída muy marcada de la moral, lo que afecta negativamente su perspectiva de su entorno, y una incapacidad para disfrutar de actividades que antes consideraba agradables. Las personas con depresión pueden rumiar o preocuparse por pensamientos o sentimientos de impotencia, inutilidad, arrepentimiento o culpa, desesperanza y odio a sí mismos. En algunos casos más graves, también pueden ser víctimas de psicosis . Estos síntomas incluyen paranoia, delirios o, con menor frecuencia, alucinaciones , que suelen ser desagradables. Otros síntomas de depresión pueden incluir dificultad para concentrarse y recordar información (especialmente en pacientes con síntomas psicóticos o melancólicos ), alejamiento de las actividades familiares o sociales, reducción del deseo sexual y pensamientos de muerte o suicidio. El insomnio es común en personas deprimidas. Por lo general, se despiertan temprano sin poder volver a dormirse después. El insomnio afecta al menos al 80% de las personas con depresión. La hipersomnia también pueden ocurrir o sueño excesivo,. Algunos antidepresivos pueden promover el insomnio debido a sus efectos estimulantes. De manera más general, la clinofilia se asocia debido a un estilo de vida sedentario y falta de ejercicio físico.
Una persona con depresión puede mostrar signos no psiquiátricos como dolores de cabeza o problemas digestivos. Los problemas físicos son los problemas más prevalentes en los países en desarrollo, según los criterios de la Organización Mundial de la Salud . El apetito a menudo disminuye y provoca pérdida de peso. Aunque, en ocasiones, el apetito también puede aumentar y provocar un aumento de peso significativo. Quienes rodean al paciente pueden notar un comportamiento activo o letárgico en este último . Las personas mayores con depresión pueden mostrar síntomas cognitivos como una pérdida significativa de memoria y movimientos muy lentos. La depresión también está presente en las personas mayores con síntomas físicos, como los de un accidente cerebrovascular u otra enfermedad cardiovascular , la enfermedad de Parkinson y la enfermedad pulmonar obstructiva crónica .
Los niños con depresión muestran irritabilidad en lugar de un estado de ánimo deprimido, y los síntomas varían ampliamente según la edad y la situación. La mayoría de ellos pierde interés en su educación y ven una disminución en su rendimiento académico. Pueden describirse como demasiado dependientes, exigentes o agresivos. El diagnóstico puede hacerse o no cuando estos síntomas se interpretan como normales. La depresión puede coexistir con el trastorno por déficit de atención con o sin hiperactividad , lo que complica el diagnóstico y tratamiento de estos dos trastornos .
Evaluación clínica
Un psiquiatra o psicólogo puede realizar un diagnóstico que recopile la condición actual, la vida personal y familiar del paciente, así como los síntomas actuales. El objetivo clínico general es determinar los factores biológicos, psicológicos y sociales que pueden determinar el estado de ánimo del individuo. El evaluador también puede discutir las formas en que la persona usa para regular su estado de ánimo (saludable o no), como el consumo de alcohol u otras drogas. La evaluación también puede incluir un examen del estado mental (in) , evaluando el estado de ánimo y el pensamiento actual del individuo, particularmente la presencia de sentimientos de desesperanza o pesimismo, de autolesión o suicidio y falta de propósito o proyectos positivos. Los profesionales de la salud mental están mucho menos presentes en las zonas rurales. Por lo tanto, el diagnóstico y la atención los brindan los médicos tratantes. Este problema también es más pronunciado en los países en desarrollo. El examen psicológico puede incluir escalas clínicas como la escala de depresión de Hamilton o el inventario de depresión de Beck . El resultado de la escala como único diagnóstico es insuficiente según los manuales DSM e ICD , pero proporciona una indicación de la gravedad de los síntomas durante un período definido, de modo que cuando un paciente alcanza una puntuación superior a la normal, este último puede evaluarse con más detalle como parte del diagnóstico de depresión. Se han creado muchas escalas clínicas para este propósito . Se ofrecen programas de cribado para la prevención de la depresión, la evidencia no muestra que mejoren la detección, el tratamiento o la evolución de la depresión .
Los médicos y otros profesionales no especializados en el dominio psicológico pueden tener dificultades para diagnosticar la depresión, ya que están capacitados para reconocer primero los síntomas físicos y la depresión puede causar una serie de síntomas físicos ( psicosomáticos ). Dos de cada tres veces estos médicos diagnostican incorrectamente y tratan a otros pacientes innecesariamente.
Exámenes adicionales
Antes de diagnosticar la depresión mayor, un médico generalmente realiza un examen físico y pruebas adicionales para determinar otras causas de los síntomas. Esto puede incluir un análisis de sangre que mide el nivel de hormona estimulante de la tiroides y tiroxina para descartar hipotiroidismo , un ionograma y nivel de calcio para descartar una enfermedad metabólica, un hemograma completo para descartar una enfermedad sistémica o crónica. Se busca el deterioro de la función renal y hepática. La tasa de testosterona podría evaluarse para diagnosticar el hipogonadismo, una causa de depresión en los hombres.
Las quejas cognitivas aparecen en pacientes ancianos con depresión, pero también pueden promover el desarrollo de demencia , como la enfermedad de Alzheimer . Las pruebas cognitivas y las imágenes cerebrales pueden ayudar a distinguir la depresión de la demencia. Una tomografía computarizada puede descartar patología cerebral en pacientes con síntomas psicóticos, síntomas que se desarrollan rápidamente o síntomas inusuales. En general, las búsquedas no se repiten para episodios posteriores a menos que esté médicamente indicado.
No existe una prueba biológica confirmatoria para la depresión. Se han realizado investigaciones sobre biomarcadores de depresión para proporcionar un método objetivo de diagnóstico. Hay varios biomarcadores potenciales, incluido el factor neurotrófico derivado del cerebro (FNDC, BDNF), además de varias técnicas de resonancia magnética funcional. Un estudio desarrolló un árbol de decisiones para interpretar una serie de resonancias magnéticas funcionales durante diferentes actividades. En sus sujetos, los autores del estudio lograron una sensibilidad del 80% y una sensibilidad del 87%, lo que corresponde a un valor predictivo negativo del 98% y un valor predictivo positivo del 32% (reporta probabilidades positivas y negativas de 6,15 y 0,23 respectivamente). Sin embargo, se necesita más investigación para el uso de estas pruebas en la clínica.
Criterios y clasificación
Los criterios más utilizados en el diagnóstico de depresión mayor se pueden encontrar en la Quinta Edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales ( DSM-5 ) editado por la Asociación Americana de Psiquiatría , y en la Clasificación Internacional de Enfermedades ( CIE-10 ). editado por la Organización Mundial de la Salud .
Usan el término “episodio depresivo” para un solo episodio y “trastorno depresivo recurrente” para episodios repetidos . La primera clasificación se usa en los Estados Unidos, así como en otros países no europeos, y la segunda clasificación se usa en países europeos. Los autores observaron criterios comunes en las dos clasificaciones.
El DSM-5 y la ICD-10 identifican los síntomas depresivos típicos (mayores). La CIE-10 define tres síntomas depresivos (estado de ánimo triste, anhedonia y baja energía), dos de los cuales deben estar presentes para diagnosticar un trastorno depresivo. Según el DSM-5 , hay dos síntomas principales de depresión: estado de ánimo triste y anhedonia. Al menos uno de estos síntomas debe estar presente para diagnosticar el trastorno depresivo.
La depresión se clasifica como un trastorno del estado de ánimo según el DSM-5 . El diagnóstico depende de la presencia de uno o más episodios depresivos. Se utilizan otros términos para clasificar tanto el episodio como el curso de la enfermedad. La categoría de trastorno depresivo no especificado se diagnostica si la manifestación del episodio depresivo no cumple con ningún criterio que describa un episodio depresivo mayor.
La clasificación de la CIE-10 no utiliza el término “trastorno depresivo mayor” , pero enumera un criterio muy similar para el diagnóstico de un episodio depresivo (leve, moderado, severo). Se agrega el término “recurrente” cuando ya ha habido múltiples episodios sin un episodio maníaco que entonces estaría a favor del trastorno bipolar .
Episodio depresivo mayorUn episodio depresivo mayor se caracteriza por la presencia de un estado de ánimo muy triste que persiste durante al menos dos semanas. Los episodios pueden ser aislados o repetidos y caracterizados según su intensidad: leves (pocos síntomas para alcanzar el criterio mínimo), moderados o severos (que afectan el funcionamiento social y la ocupación). Un episodio acompañado de características psicóticas, generalmente denominado " depresión psicótica " , se clasifica automáticamente como grave. Si el paciente tiene antecedentes de episodios maníacos o de un estado de ánimo anormalmente elevado (hipomanía), se realiza el diagnóstico de trastorno bipolar . La depresión sin una tendencia maníaca a menudo se denomina "unipolar" porque el estado de ánimo se estabiliza en un solo estado emocional o "polo" emocional .
El DSM-5 excluye los casos en los que los síntomas implican la muerte de un ser querido , aunque un episodio con síntomas depresivos y tristeza persistente puede seguir después del duelo. Este criterio ha sido debatido porque no tiene en cuenta ningún otro aspecto del contexto personal o social en el que puede ocurrir la depresión. Además, algunos estudios encuentran poca confirmación empírica sobre los criterios delimitados del DSM- IV e indican que se trata más bien de un diagnóstico consensual realizado sobre un continuo de síntomas depresivos de duración y gravedad variable: excluye diagnósticos relacionados, como la distimia que implica un trastorno del estado de ánimo crónico pero menos severo, depresión breve recurrente , que implica episodios repetidos pero breves de depresión, trastorno depresivo menor , en el que sólo se presentan unos pocos síntomas de depresión, y el trastorno para hacer frente al estado de ánimo depresivo que incluye baja moral en respuesta a una evento estresante.
SubtiposEl DSM-5 reconoce además cinco subtipos de depresión llamados 'determinantes' , en función de su duración, gravedad y también la presencia de síntomas psicóticos:
- La melancolía se caracteriza por una pérdida de placer en (casi) todas las actividades, una falta de respuesta a los estímulos asociados con el placer, un mayor estado de ánimo de declive que durante el duelo o la pérdida de un ser querido, empeoramiento de los síntomas por la mañana, despertar temprano, retraso psicomotor , pérdida excesiva de peso (que no debe confundirse con anorexia ) o culpa excesiva.
- La depresión atípica se caracteriza por un estado de ánimo reactivo (anhedonia paradójica) y un aumento de peso positivo, significativo o un apetito más agudo (placer de comer), sueño excesivo o dormir demasiado , sensación de pesadez en ciertas partes del cuerpo y mala adaptación social marcada por hipersensibilidad al rechazo interpersonal. .
- La depresión catatónica es una forma rara y grave de depresión que implica alteraciones en la conducta motora y otros síntomas. En este caso, el paciente está mudo, incluso letárgico, puede quedarse quieto o realizar movimientos extraños y sin rumbo. Los síntomas catatónicos también ocurren en pacientes con esquizofrenia , durante episodios maníacos, o pueden ser causados por un síndrome neuroléptico maligno . Una causa no psiquiátrica debe eliminarse como una prioridad.
- La depresión posparto , o el trastorno mental y el comportamiento asociado con un embarazo ligero no calificado en otra parte , se refiere a una depresión intensa, sostenida y, a menudo, incapacitante que se presenta en madres jóvenes después de dar a luz. La incidencia de depresión posparto está entre el 10% y el 15% en madres jóvenes. El DSM-5 señala que para diagnosticar la depresión posparto , los síntomas ocurren dentro de un mes después del nacimiento. Es posible que la depresión posparto dure más de tres meses.
- El SAD es una forma de depresión en la que se producen episodios depresivos con la llegada del otoño o el invierno y desaparecen con la llegada de la primavera. El diagnóstico solo se puede hacer cuando se han producido al menos dos episodios durante los dos meses más fríos del año pero ningún episodio durante los otros meses del año, esto por un período de dos años o más.
Diagnóstico diferencial
Para confirmar el diagnóstico de depresión, se deben considerar otros posibles diagnósticos , como distimia, trastorno de adaptación con estado de ánimo deprimido o trastorno bipolar. La distimia es un trastorno del estado de ánimo leve y crónico durante el cual el paciente muestra un deterioro del estado de ánimo casi diario durante al menos dos años. Los síntomas no son tan graves como los de la depresión, aunque los pacientes diagnosticados con distimia son susceptibles a una segunda depresión (a menudo denominada "depresión doble" ). El trastorno de adaptación con estado de ánimo deprimido es un trastorno del estado de ánimo caracterizado por una respuesta a un evento o factor estresante identificable, en el que los síntomas emocionales y conductuales son importantes pero no cumplen los criterios de depresión. El trastorno bipolar , también conocido como "trastorno maníaco-depresivo", es una enfermedad en la que las fases depresivas se alternan con períodos de manía o hipomanía . Con la depresión categorizada como un trastorno separado, todavía existe un debate sobre la experiencia de los síntomas hipomaníacos en pacientes depresivos, lo que indica un continuo en los trastornos del estado de ánimo.
También se deben considerar otros trastornos al diagnosticar la depresión. Estos implican un estado de ánimo depresivo causado por otras enfermedades no psiquiátricas, la toma de medicamentos o sustancias que promueven el bajo estado de ánimo. La depresión por enfermedad no psiquiátrica se caracteriza como un trastorno médico general del estado de ánimo. Esta condición está determinada por la historia de la enfermedad, a través de pruebas clínicas y exámenes físicos. Cuando la depresión es causada por la ingestión de drogas, medicación o exposición a una toxina , se diagnostica como un trastorno del estado de ánimo inducido por sustancias. En este caso, la sustancia es la causa del trastorno del estado de ánimo. Además, durante la suspensión de ciertos tratamientos antidepresivos, la reaparición de la enfermedad puede confundirse con el síndrome de suspensión de antidepresivos que tiene síntomas similares.
Comorbilidades
La depresión está presente con frecuencia en muchos problemas psiquiátricos. Los resultados de la Encuesta Nacional de Comorbilidad (en) (1990-1992) informan que el 51% de las personas deprimidas sufren ansiedad a lo largo de su vida. Los síntomas de ansiedad pueden afectar el trastorno depresivo, provocando un retraso en la recuperación, un mayor riesgo de recaída, así como una mayor discapacidad y un mayor riesgo de suicidio. Existe un vínculo entre el estrés, la ansiedad y la depresión que se puede medir y demostrar biológicamente. Existe un alto riesgo de abuso sustancial y dependencia del alcohol, y aproximadamente un tercio de las personas diagnosticadas con trastorno por déficit de atención con o sin hiperactividad desarrollan depresión comórbida. La depresión también se encuentra comúnmente en personas con trastorno de estrés postraumático .
La depresión suele acompañar a un intenso dolor físico. Uno o más síntomas dolorosos ocurren en el 65% de los pacientes deprimidos y aproximadamente el 85% de los pacientes con dolor sufren depresión. La prevalencia es menor en la medicina general que en la práctica especializada. El diagnóstico de depresión suele faltar o es tardío, y la depresión puede empeorar con el tiempo. También puede empeorar cuando los síntomas depresivos no se tratan adecuadamente.
La depresión se asocia con un alto riesgo de enfermedad cardiovascular , independientemente de otros factores de riesgo, y directa o indirectamente, vinculada a factores de riesgo como el tabaquismo y la obesidad . Las personas con depresión tienen menos probabilidades de buscar tratamiento médico para prevenir problemas cardiovasculares, lo que aumenta el riesgo de desarrollarlos. A su cargo, es posible que un cardiólogo no reconozca la depresión como una causa complicada de un problema cardiovascular.
La depresión puede causar disfunción cognitiva que puede durar incluso después de la recuperación.
En psicooncología de adultos, se estima que alrededor del 15 al 25% de los pacientes a los que se les ha diagnosticado cáncer padecen depresión. Hay muchas razones para esto, pero el dolor aumenta el riesgo de episodios depresivos.
Pronóstico
Solo un pequeño porcentaje de los pacientes que no reciben tratamiento ven que sus síntomas de depresión mejoran por sí solos. Así, los pacientes no hospitalizados en lista de espera muestran una reducción de los síntomas del 10 al 15% en unos pocos meses, y alrededor del 20% ya no entra dentro de los criterios de episodio depresivo. Se estima que la duración promedio de un episodio es de 23 semanas, con una mayor probabilidad de recuperación en 3 meses.
Los estudios muestran que el 80% de los pacientes con un primer episodio depresivo mayor volverán a tener al menos un episodio más en su vida, con un promedio de cuatro episodios en su vida. Otros estudios poblacionales indican que aproximadamente la mitad de los que han sufrido un episodio (tratado o no) se recuperan y sanan bien, mientras que la otra mitad de ellos tendrá al menos otro episodio, de los cuales alrededor del 15% experimentará una recurrencia crónica. Los estudios en pacientes hospitalizados sugieren una menor probabilidad de recuperación y un mayor riesgo de cronicidad, mientras que los estudios de la mayoría de los pacientes ambulatorios muestran que casi todos se recuperan, con una duración promedio del episodio de 11 meses. Aproximadamente el 90% de los pacientes con depresión grave o psicótica, la mayoría de los cuales cumplen los criterios de otros trastornos mentales, experimentan una recaída.
El riesgo de recaída aumenta cuando los tratamientos no logran curar completamente los síntomas. Se recomiendan prescripciones de antidepresivos de cuatro a seis meses después de la recuperación para evitar recaídas. Un estudio de ensayo controlado aleatorio indica que el uso continuo de antidepresivos después de la recuperación puede reducir el riesgo de recaída al 70% (41% con placebo versus 18% con antidepresivo). El efecto preventivo probablemente dure al menos los primeros 36 meses después de su uso.
Las personas con episodios repetidos de depresión requieren un tratamiento a largo plazo para evitar el riesgo de desarrollar una depresión más prolongada y grave. En algunos casos, las personas necesitan seguir su tratamiento durante un tiempo prolongado o por el resto de sus vidas. Los casos en los que se reducen las posibilidades de recuperación se asocian con un tratamiento inadecuado, síntomas iniciales graves que pueden implicar psicosis, desarrollo temprano de síntomas, antecedentes de episodios, recuperación parcial después de un año, trastorno médico o problemas mentales preexistentes o incluso familiares. .
Las personas con depresión tienen una esperanza de vida más corta en comparación con las personas sin depresión, en parte debido al alto riesgo de muerte por suicidio. Sin embargo, el alto riesgo de muerte para las personas con depresión puede involucrar otras causas, incluida la susceptibilidad a desarrollar otras afecciones médicas como enfermedades cardiovasculares. Más del 60% de los suicidios involucraron trastornos del estado de ánimo, incluida la depresión, y el riesgo es particularmente alto en un individuo marcado por la desesperación o que padece tanto el trastorno límite de la personalidad como la depresión. En los Estados Unidos , la tasa de suicidio asociada con un diagnóstico de depresión se estima en un 3,4%, con un riesgo más alto en los hombres (7%) que en las mujeres (1%) (aunque los intentos de suicidio son más comunes en las mujeres).
La depresión a menudo se asocia con el desempleo y la inseguridad. La depresión es actualmente La principal causa de enfermedades relacionadas con el nivel socioeconómico en América del Norte y otros países de altos ingresos, y la cuarta causa principal en el mundo. En 2030, parecerá ser la segunda causa principal en el mundo después del sida , según la Organización Mundial de la Salud .
Prevención
Las intervenciones conductuales, como la terapia interpersonal y la psicoterapia cognitiva conductual , son eficaces para prevenir la depresión. Tales intervenciones, que parecen ser efectivas cuando se llevan a cabo individualmente o en pequeños grupos, podrían llegar a un mayor nivel de audiencia en Internet .
Sin embargo, un metaanálisis más antiguo muestra que los programas preventivos, con un programa que mejora las habilidades, son más efectivos que un programa generalmente orientado a la conducta, y muestra que este último no ayudó en los ancianos, para los cuales solo la asistencia social fue beneficiosa. Además, los programas de prevención más efectivos contra la depresión que comprenden más de ocho sesiones, cada una con una duración de entre 60 y 90 minutos , y un grupo compuesto por trabajadores profesionales y no profesionales, mostraron un mayor impacto beneficioso.
El sistema de salud mental holandés promueve intervenciones preventivas como el programa "Lucha contra la depresión" para pacientes con depresión menor. Esta intervención psicoeducativa demostraría su eficacia como tratamiento y en la prevención de la depresión (tanto por su adaptabilidad como por su accesibilidad), con una reducción del 38% en el desarrollo de depresión mayor y una eficacia comparable a la de las psicoterapias . Los esfuerzos de prevención podrían reducir el riesgo de desarrollar depresión entre un 22% y un 38%. Una intervención paso a paso (vigilancia activa, psicoterapia cognitivo-conductual (CCP) y la ingesta de fármacos para algunos) reduciría el riesgo de incidencia en un 50% en pacientes de 75 años o más. Un estudio sobre la depresión muestra un efecto neutral en comparación con la educación personal, social y para la salud e incluyó un comentario sobre el potencial de aumentar las puntuaciones de depresión de las personas que recibieron terapia cognitivo-conductual debido a una mayor detección y autorreconocimiento de los síntomas existentes de depresión y especialmente estilos de pensamiento negativo . Otro estudio también muestra un efecto neutral.
Tratamiento
El tratamiento del trastorno depresivo se basa en varios métodos que se abordarán en paralelo, tratamiento farmacológico con antidepresivos , psicoterapia y ayuda psicosocial. Para formas resistentes , puede ser necesaria la terapia electroconvulsiva . La psicoterapia es el tratamiento de elección para pacientes menores de 18 años. La hospitalización puede ser necesaria en algunos casos agudos: si hay autodescuido , riesgo significativo de lesionarse a uno mismo oa otros o durante una crisis suicida . La duración del trastorno varía ampliamente, desde un episodio que se resuelve en una semana hasta una serie de episodios depresivos mayores que pueden durar años. El tratamiento farmacológico puede dirigirse al tratamiento de trastornos asociados, por ejemplo, trastornos del sueño o ansiedad . El tratamiento debe ser lo más individualizado posible de acuerdo con las necesidades del paciente. La corrección de los niveles de testosterona tiene un efecto beneficioso en el tratamiento de la depresión.
Además, nuevos enfoques están dando lugar a tratamientos especializados de acuerdo con los ritmos circadianos de los pacientes. Este tratamiento, llamado cronoterapia , busca tratar los síntomas de la depresión teniendo en cuenta el reloj biológico del paciente.
Psicoterapia
La psicoterapia puede realizarse de forma individual, en grupo o en familia, por un profesional de la salud mental que incluya psicoterapeuta, psiquiatra y psicólogo . Con formas de depresión más crónicas y complejas, se puede realizar una combinación de medicamentos y terapias.
La terapia cognitivo-conductual (TCC) es un tratamiento que ha demostrado eficacia sobre la depresión en niños y adolescentes. Las TCC y las terapias interpersonales (TPI) son terapias que se realizan principalmente en adolescentes. En pacientes menores de 18 años, según el Instituto Nacional de Salud y Excelencia Clínica (en) , la toma de un medicamento debe tomarse junto con terapia psicológica como CBT, terapia interpersonal y terapia familiar. Obtendría resultados equivalentes a los de los antidepresivos de segunda generación.
Se ha demostrado que la psicoterapia es eficaz en personas mayores. La psicoterapia bien hecha puede reducir drásticamente la recurrencia de la depresión incluso después de que ha terminado o reemplazada por sesiones de refuerzo.
La forma más estudiada de psicoterapia para la depresión es la TCC, que enseña a los pacientes cómo lidiar con pensamientos negativos y persistentes (cogniciones) y, por lo tanto, cambiar comportamientos contraproducentes. La investigación de mediados de la década de 1990 explica que las TCC pueden ser tan eficaces, si no más eficaces, que los antidepresivos en pacientes con depresión moderada a grave. La TCC puede ser eficaz en adolescentes deprimidos, aunque aún no se ha demostrado su eficacia en episodios graves de depresión. Varios factores predicen el éxito de la TCC en los adolescentes: alto nivel de pensamiento positivo, disminución de los sentimientos de fracaso, disminución del pensamiento negativo y distorsionado. Las TCC también son eficaces para prevenir las recaídas. Varias variantes de la psicoterapia cognitivo-conductual se han utilizado en pacientes deprimidos, sobre todo la terapia racional emotiva conductual , y más recientemente La terapia cognitiva basada en la atención plena .
El psicoanálisis , fundado por Sigmund Freud , se basa en la resolución de conflictos mentalmente inconscientes . Algunos médicos utilizan técnicas psicoanalíticas para tratar a pacientes con depresión. Otra técnica más practicada y ecléctica , llamada psicoterapia psicodinámica , se basa en el psicoanálisis, pero principalmente en causas sociales e interpersonales. En un metanálisis de ensayos controlados de psicoterapia breve psicodinámica y de apoyo, se encontró que la mejora es tan eficaz como la medicación para la depresión leve a moderada.
La terapia del habla , una forma de psicoterapia existencial desarrollada por el psiquiatra austriaco Viktor Frankl , se basa en el vacío existencial asociado con los sentimientos de futilidad y sin sentido. Se dice que este tipo de psicoterapia es más eficaz en adolescentes mayores.
Se ha estudiado el tratamiento de la depresión con psicoterapia asistida por psilocibina . En 2018, la Administración de Alimentos y Medicamentos otorgó la designación de Terapia Avanzada para la terapia asistida con psilocibina para la depresión resistente al tratamiento.
Medicinas y comida
AntidepresivosLa farmacología (mecanismo de acción) de los antidepresivos se basa en la hipótesis de un desequilibrio químico en las monoaminas. La mayoría de los tratamientos antidepresivos aumentan los niveles de una o más monoaminas: serotonina , noradrenalina y dopamina en la hendidura sináptica ubicada entre las neuronas . Algunos tratamientos actúan directamente sobre los receptores de monoaminas. Algunos antidepresivos aumentan directamente los niveles de noradrenalina, mientras que otros aumentan los niveles de dopamina. El efecto de los antidepresivos es de cero a mínimo en comparación con el del placebo en pacientes con depresión leve y moderada. El efecto es significativo en pacientes con depresión severa. Los efectos de los antidepresivos son levemente superiores a los de la psicoterapia, especialmente en casos de depresión mayor crónica, aunque la eficacia en los ensayos que miden el efecto a corto plazo, más pacientes - especialmente aquellos con depresión menor en forma severa - suspenden el tratamiento farmacológico que la psicoterapia. Esto probablemente se deba a reacciones adversas a los medicamentos y a las preferencias del paciente por las psicoterapias más que por los tratamientos farmacológicos.
Para encontrar el antidepresivo más eficaz con la menor cantidad de efectos secundarios posibles, se pueden ajustar las dosis y, si es necesario, se puede probar la combinación de diferentes categorías de antidepresivos. Las tasas de respuesta al primer antidepresivo administrado varían del 50 al 75% y pueden tardar al menos de 6 a 8 semanas desde el inicio del tratamiento hasta la remisión, cuando el paciente regresa a su estado normal, o incluso durar más de 1 año si se recomienda. El tratamiento con antidepresivos a menudo se continúa durante 16 a 20 semanas después de la remisión para disminuir el riesgo de recaída. . Incluso recomendamos un tratamiento durante un año. . Es posible que las personas con depresión crónica necesiten recibir tratamiento por tiempo indefinido para evitar una recaída.
Los inhibidores selectivos de la recaptación de serotonina (ISRS) son los primeros fármacos recetados porque tienen relativamente pocos efectos secundarios y son menos tóxicos en caso de sobredosis (en particular, intoxicación voluntaria por fármacos). Los pacientes que no responden a los ISRS pueden tener otro antidepresivo y su condición mejora casi el 50% de las veces. Otra opción es utilizar un antidepresivo atípico, bupropión. . La venlafaxina , un antidepresivo que funciona de manera diferente, es moderadamente más eficaz que los ISRS. Sin embargo, la venlafaxina no es un tratamiento de primera línea recomendado en el Reino Unido porque su relación riesgo-beneficio parece desfavorable. Este tratamiento no se recomienda para niños y adolescentes. Para los adolescentes con depresión, la fluoxetina y el escitalopram son dos opciones recomendadas. No se ha demostrado la eficacia de los antidepresivos en niños. Tampoco hay evidencia de la efectividad de los antidepresivos en la depresión que complica la demencia . Cada antidepresivo puede provocar una disminución del nivel de sodio en sangre ( hiponatremia ). Sin embargo, los ISRS informan con mayor frecuencia esta disminución. No es raro que los ISRS causen o empeoren el insomnio. Enestos casos se puede utilizar elantidepresivo mirtazapina .
Los inhibidores irreversibles de la monoaminooxidasa , una clase más antigua de antidepresivos, no se usan ampliamente porque pueden causar intoxicación debido a ciertas dietas e interacciones medicamentosas. Todavía se utilizan con poca frecuencia, aunque se han desarrollado tratamientos más nuevos y eficaces de esta clase. El perfil de seguridad es diferente con los inhibidores reversibles de la monoaminooxidasa, como la moclobemida, con los que la interacción con la dieta es insignificante y las restricciones dietéticas menos estrictas.
Los términos " depresión resistente al tratamiento " y "depresión resistente al tratamiento" se utilizan para describir casos que no responden a un curso habitual de dos o más tipos de antidepresivos. En muchos estudios grandes, solo alrededor del 35% de los pacientes responden bien a la terapia con medicamentos. Es difícil para un médico determinar si una persona tiene depresión resistente al tratamiento o si el problema está relacionado con otro trastorno coexistente común entre los pacientes con depresión mayor.
Un equipo de psicólogos de diferentes universidades estadounidenses ha demostrado que los tratamientos antidepresivos tienen un efecto apenas mayor que el placebo en casos de depresión leve a moderada. El estudio se centró en paroxetina e imipramina.
En niños, adolescentes y adultos jóvenes probablemente entre 18 y 24 años , existe un mayor riesgo de ideación y comportamiento suicida cuando se trata con ISRS. En los adultos, no hay forma de saber si los ISRS afectan las tendencias suicidas. Un estudio no muestra ningún vínculo; otro muestra un mayor riesgo; y un tercero sin riesgo en pacientes de entre 25 y 65 años con un riesgo reducido en pacientes mayores de 65 años. La evidencia epidemiológica muestra que la propagación generalizada de los antidepresivos en la “nueva era de los ISRS” se asocia con una disminución significativa del riesgo de suicidio en la mayoría de los países donde la tasa de muerte por suicidio suele ser alta. La causalidad de esta relación es completamente incierta. En 2007 se aplicó una indicación en los Estados Unidos en cajas de ISRS y otros antidepresivos debido al mayor riesgo de suicidio en pacientes menores de 24 años. Asimismo, los folletos han sido revisados por el Ministerio de Salud de Japón.
El litio parece reducir y combatir las tendencias suicidas en pacientes con trastorno bipolar o depresión unipolar a un ritmo cercano al de la población general .
Otros medicamentos o complementos alimenticiosLos datos preliminares muestran que los inhibidores selectivos de la COX-2 tienen un efecto beneficioso sobre la depresión mayor.
Algunos suplementos de aceite de pescado que contienen altos niveles de ácido eicosapentaenoico y ácido docosahexaenoico (EPA y DHA, omega-3 ) podrían ser útiles en la depresión mayor, pero otros metanálisis de esta investigación concluyen que los efectos positivos podrían estar relacionados con el sesgo de publicación . El omega-3 ha sido destacado por varios libros convencionales como un tratamiento para la depresión, especialmente en Healing escrito por David Servan-Schreiber . La investigación no puede decidir sobre los efectos reales de los omega-3. Los efectos de la suplementación con omega-3 solo pueden estar relacionados con la corrección de deficiencias en las poblaciones objetivo.
Se sospechaba que la suplementación con vitamina D era beneficiosa, pero esto no se confirmó. Los fabricantes de suplementos dietéticos también promueven los suplementos dietéticos que contienen 5-HTP , a menudo extraído de la griffonia .
En algunos países, se prescriben comúnmente plantas o extractos de plantas para combatir la depresión como la hierba de San Juan , la valeriana , la pasión , las coneflowers , la lima , la amapola de California (Eschscholtzia).
No hay pruebas suficientes de la efectividad del Reiki y la terapia de movimiento de baile para la depresión. A partir de 2019, el cannabis no se recomienda específicamente como tratamiento.
Comida y estilo de vidaAdemás de los factores de riesgo mencionados anteriormente - comida rápida, productos dulces, carnes procesadas (ver párrafo "Social y ambiental" ) - algunos estudios sugieren que una dieta de tipo mediterráneo, o el alto consumo de frutas y verduras, podría tener un efecto protector efecto. La fructosa y el azúcar alteran las respuestas al estrés, aumentan la ansiedad y la depresión. Otros productos pueden tener un efecto ligeramente protector, como el café ( cafeína ), los alimentos fermentados ( chucrut o miso por ejemplo), el consumo de omega-3 . Además, el ayuno puede tener un efecto beneficioso sobre los síntomas de la depresión.
La práctica de ejercicio físico de intensidad moderada o fuerte podría tener un efecto beneficioso. La exposición al sol tendría un efecto a través de la producción de serotonina y melatonina más cercana a los niveles naturales, y un efecto indirecto a través de un mejor sueño. Dado que el alcohol , el tabaco y las drogas son factores de depresión, también se recomienda dejar de fumar y moderar el consumo de alcohol.
Terapia electroconvulsiva
La terapia electroconvulsiva (TEC) es un procedimiento durante el cual se envían pulsos eléctricos a través del cerebro a través de dos electrodos, que a menudo se cuelgan a cada lado de la sien para causar convulsiones mientras el paciente está bajo anestesia general . Los psiquiatras de los hospitales recomiendan la TEC para los casos de depresión mayor en los que los antidepresivos no funcionan o con menos frecuencia que durante la psicoterapia o la terapia de apoyo. . La TEC puede curar más rápidamente que los antidepresivos, por lo que puede considerarse un tratamiento eficaz en casos de urgencia como la depresión catatónica en la que el paciente descuida su nutrición o cuando el riesgo de suicidio es muy elevado. La TEC probablemente sea más eficaz a corto plazo que el tratamiento farmacológico. Cuando se aplica una sola TEC a un paciente, el riesgo de recaída es muy alto y se encuentra dentro de los primeros seis meses. Los estudios antiguos muestran una posibilidad de alrededor del 50%. Una prueba realizada a principios de la década de 2000 bajo control muestra una tasa del 84% incluso con placebos. El riesgo temprano de recaída se puede reducir con la terapia con medicamentos u otras TEC.
Estimulación magnética transcraneal
Desde el comienzo del XXI ° siglo, la estimulación magnética transcraneal , específicamente repetitivos de estimulación magnética transcraneal (EMT), se utiliza en algunos países (Canadá, Estados Unidos, Alemania, etc.) para el tratamiento de la depresión mayor. El uso de esta técnica ha sido aprobado por Health Canada desde 2002 y por la Administración de Alimentos y Medicamentos desde 2008.
Epidemiología
En 2010, aproximadamente 298 millones de personas en todo el mundo padecían depresión (4,3% de la población mundial). La prevalencia varía ampliamente, del 3% en Japón al 17% en los Estados Unidos . En la mayoría de los países, las personas que han padecido síntomas depresivos se encuentran entre el 8 y el 12%. En América del Norte , la probabilidad de desarrollar depresión, o episodio depresivo, durante un período de un año es del 3 al 5% en los hombres, en comparación con el 8 al 10% en las mujeres. En Francia , la depresión golpea cada año a 3 millones de personas de entre 15 y 75 años (el 8% de la población), el doble de mujeres que de hombres. Sabiendo que uno de cada dos casos no se trata, esta cifra aumenta con la precariedad , el envejecimiento y la soledad . En Suiza , la prevalencia media anual de depresión es del 5,1% (6,2% en mujeres y 3,9% en hombres) . Los estudios muestran que la depresión se desarrolla dos veces más en las mujeres que en los hombres, aunque esta diferencia no se puede explicar y los factores que contribuyen a ella siguen siendo desconocidos. El aumento de los síntomas depresivos se produce durante el desarrollo durante la adolescencia y no en la edad misma, luego en la edad adulta temprana, y parece estar asociado con factores psicológicos y hormonales.
Los individuos suelen sufrir su primera presión negativa entre los 30 y los 40 años , con un segundo pico más pequeño entre los 50 y los 60 años . El riesgo de desarrollar depresión aumenta durante los trastornos neurológicos relacionados con afecciones como accidente cerebrovascular , enfermedad de Parkinson o esclerosis múltiple , y durante los pocos años posteriores al parto (consulte Depresión perinatal ). También se desarrolla durante los trastornos cardiovasculares y se asocia con un estado de salud degradado. Los estudios no están de acuerdo sobre la prevalencia de la depresión en los ancianos, pero la mayoría de los datos sugieren que se reduce el desarrollo de la depresión. Se dice que los trastornos depresivos están más extendidos en las áreas urbanas que en las rurales, y la mayor prevalencia se encuentra en individuos solos o con dificultades socioeconómicas.
En Bélgica, el Consejo Superior de Salud publicó un dictamen titulado "Trastorno depresivo: atención al paciente y uso óptimo del sistema de atención y directrices terapéuticas", que se ocupa más particularmente del manejo de los trastornos depresivos dentro del sistema de salud belga.
Historia
El médico griego Hipócrates en su día describió el síndrome de melancolía como una enfermedad distinta con síntomas mentales y físicos peculiares. Se caracteriza por la perseverancia del miedo o la tristeza. Era un concepto similar pero mucho más amplio que la depresión conocida actualmente; Se atribuye importancia a los síntomas de tristeza, desánimo y, a menudo, miedo, ira, delirios y obsesiones.
El término "depresión" en sí mismo se deriva del latín deprimere , "estar desanimado" . Desde el XIV ° siglo , "deprimir" significan subyugado o degradan la mente. Es usado en 1665 por el autor británico Richard Baker en su libro Crónica para designar a alguien con una gran "depresión de la mente" , y por el también británico Samuel Johnson designando un significado similar en 1753. El término también se usa en meteorología y campos económicos . El psiquiatra francés Louis Delasiauve hizo un primer uso para designar un término psiquiátrico en 1856 y, a partir de la década de 1860 , apareció en enciclopedias médicas para determinar una disminución fisiológica y metafórica de la función emocional. Desde Aristóteles , la melancolía se ha asociado con hombres de inmensa capacidad intelectual, fuente de contemplación y creatividad. Un nuevo concepto abandonó más adelante esa idea y asociados, desde el XIX ° siglo , a las mujeres. Aunque "melancolía" ha llegado a ser referido como el término médico, el término "depresión" está ganando popularidad en los diagnósticos y se está convirtiendo oficialmente en sinónimo de melancolía; Se dice que el psiquiatra alemán Emil Kraepelin fue el primero en utilizar el término al referirse a diferentes tipos de melancolía como "estados depresivos" .
Sigmund Freud comparó el estado de melancolía con el duelo en su estudio titulado Duelo y melancolía en 1917. Explica que una pérdida objetiva (o de relación), como la muerte de un cónyuge o una ruptura romántica, también conduciría a una pérdida. de la vida pérdida subjetiva ; el individuo deprimido se ha identificado con el objeto de la afección a través de un proceso inconsciente y narcisista llamado catexis libidinal del yo . Tal pérdida puede causar síntomas de melancolía severa incluso más profundos que el dolor; el ego mismo se ve amenazado y la percepción del mundo exterior se vuelve negativa. La propia percepción del paciente declina según sus creencias y su sentimiento de inferioridad, en particular. También destaca las experiencias de la vida temprana como factores de riesgo. Adolf Meyer presenta un marco biológico y social mixto que enfatiza las "reacciones" en el contexto de la vida diaria de un individuo, y explica que el término "depresión" debe usarse en lugar de "melancolía" . La primera versión del DSM ( DSM- I , 1952) contiene el término "reacción depresiva" y DSM- II (1968) que de "neurosis depresiva" , que se define como la reacción excesiva a conflicto interno o un evento de identificación personal, también incluye un tipo de de la depresión maníaca que acompaña a los trastornos afectivos mayores.
En el medio del XX ° siglo , los investigadores han sugerido que la depresión fue causada por el equilibrio químico indebido del neurotransmisor cerebral, una tesis basada en observaciones realizadas en los años 1950 .
La novedad introducida por Kazimierz Dąbrowski es que una depresión puede ser parte de un proceso de desintegración positiva , y ser útil o incluso necesaria para la construcción de la personalidad.
El término "trastorno depresivo mayor" fue introducido por un grupo de médicos estadounidenses en la década de 1970 como un criterio de diagnóstico basado en los niveles de síntomas y se incorporó al DSM- III en 1980. Para mantener una definición similar, la CIE-10 utiliza el mismo criterio , con solo dos pequeñas diferencias, pero utilizando el diagnóstico del DSM , el de “episodio depresivo leve” , con la adición de las categorías de depresión moderada a severa.
Las nuevas definiciones de depresión han sido ampliamente aceptadas, pero con algunas contradicciones y diferentes puntos de vista. Algunos argumentos empíricos optaron por volver al diagnóstico de melancolía. Se han hecho algunas críticas a la extensión del diagnóstico, ligada al desarrollo y venta creciente de antidepresivos y al modelo biológico desde finales de la década de 1950 . “A diferencia de la enfermedad maníaco-depresiva”, dice Healy, “el diagnóstico de depresión era casi irrelevante antes de la existencia de los antidepresivos; se consideraba que sólo entre cincuenta y cien personas por millón padecían lo que entonces era melancolía. Las estimaciones actuales sitúan ese número entre cien mil y un millón. Es un crecimiento por mil a pesar de la existencia de tratamientos que supuestamente curan esta terrible enfermedad ”. Según el profesor Jean-Claude Maleval, la depresión forjada por el discurso de la psiquiatría moderna ha adquirido un alcance desproporcionado en unas pocas décadas. El DSM forjó las bases de una patologización de la tristeza al llevar a cabo una descontextualización histórica y social del trastorno depresivo: la investigación biológica y ha creado confusión que potencialmente puede llevar a los investigadores a sacar conclusiones erróneas de sus datos ”.
Sociedad
El concepto de depresión varía entre países y culturas. "Debido a la falta de precisión científica" , un individuo observa que "el debate sobre la depresión es una cuestión de lenguaje. Lo que llamamos 'enfermedad' , 'trastorno' , 'estado de ánimo' afecta lo que vemos, diagnosticamos y tratamos ” . En diferentes culturas, la depresión severa se ve como una enfermedad que requiere un tratamiento personal profesional o como un indicador de otros problemas, como la necesidad de compartir problemas físicos y sociales o un reflejo de diferencias individuales que pueden reforzar sentimientos. Angustia o vínculos emocionales .
El diagnóstico de depresión es menos conocido en algunos países como China . La tradición china niega y somatiza la depresión emocional (aunque en la década de 1980 esta negación ha cambiado drásticamente). Alternativamente, puede ser que la cultura occidental considere ciertas expresiones de angustia humana como perturbaciones psicológicas. El psicólogo australiano Gordon Parker , en particular, explica que en Occidente la tristeza y la angustia causadas por la depresión están "medicalizadas" . Asimismo, el psiquiatra húngaro-estadounidense Thomas Szasz , en particular, explica que la depresión es una enfermedad metafórica percibida erróneamente como una enfermedad mental. El psicólogo James Hillman señala que la depresión puede ser buena para el alma , en la medida en que conduce "a la protección, al límite, a la concentración, al peso y a la humilde impotencia" . Hillman explica que los intentos terapéuticos para eliminar la depresión recuerdan el tema cristiano de la resurrección , con un efecto negativo en el alma.
Los personajes históricos a menudo se negaron a discutir o buscar tratamiento para la depresión debido al estigma asociado a la afección, o debido a la falta de conciencia de los síntomas o los medios de tratamiento. Sin embargo, las investigaciones realizadas sobre cartas, periódicos, imágenes, escritos o explicaciones han permitido determinar determinadas formas de depresión en determinados personajes históricos. Estos habrían desarrollado una depresión, como la escritora inglesa Mary Shelley , el escritor estadounidense-británico Henry James y el presidente estadounidense Abraham Lincoln . Las figuras contemporáneas que sufren depresión incluyen al cantautor canadiense Leonard Cohen y al dramaturgo estadounidense Tennessee Williams . Algunos psicólogos, como William James y John B. Watson , incluso se han enfrentado a su propia depresión.
Hay discusiones en las que los trastornos neurológicos y los trastornos del estado de ánimo están vinculados a la creatividad , discusiones que se remontan a la época de Aristóteles. La literatura británica ofrece algunos ejemplos de pensamiento sobre la depresión. El filósofo inglés John Stuart Mill experimentó durante mucho tiempo lo que él llama "un estado de entumecimiento nervioso" , cuando "uno es insensible al disfrute o excitación placentera; uno de esos momentos en los que el placer se vuelve insípido o aburrido ” . Cita Dejection del poeta inglés Samuel Taylor Coleridge como una descripción perfecta de cómo se sentía. El escritor inglés Samuel Johnson usó el término "perro negro" en la década de 1780 para describir su propia depresión y fue popularizado por el ex primer ministro británico Sir Winston Churchill , quien también sufría de depresión.
El estigma asociado con la depresión está muy extendido, pero el contacto con los servicios psiquiátricos lo reduce ligeramente. La opinión pública sobre el tratamiento de la depresión difiere mucho de la de los profesionales de la salud; los tratamientos alternativos parecen ser más eficaces que los tratamientos farmacológicos, y estos últimos resultan menos eficaces. En el Reino Unido, el Royal College of Psychiatrists (in) y el Royal College of General Practitioners (in) hicieron campaña, la Derrota de la depresión de cinco años entre 1992 y 1996, para reducir el estigma asociado con la depresión; un estudio MORI (en) realizado más tarde mostró un cambio positivo en la opinión pública y el tratamiento de la depresión.
Notas y referencias
- Barlow 2005 , p. 248–49.
- (in) " Major Depressive Disorder " , American Medical Network, Inc. (consultado el 15 de enero de 2011 ) .
- (en) Departamento de Salud y Servicios Humanos , " Los fundamentos de la salud mental y las enfermedades mentales " [PDF] en Salud Mental: Informe del Cirujano General ,1999(consultado el 11 de noviembre de 2008 ) .
- (en) Caspi A, Sugden K, Moffitt TE, “ Influencia del estrés de la vida sobre la depresión: La moderación por un polimorfismo en el 5-HTT gen ” , Ciencia , vol. 301, n o 5631,2003, p. 386–389 ( PMID 12869766 , DOI 10.1126 / science.1083968 , Bibcode 2003Sci ... 301..386C ).
- (en) Haeffel GJ, Getchell M, Koposov RA, Yrigollen CM, DeYoung CG, af Klinteberg B. et al. , “ Asociación entre polimorfismos en el gen transportador de dopamina y depresión: evidencia de una interacción gen-ambiente en una muestra de menores detenidos ” , Psychological Science , vol. 19, n o 1,2008, p. 62-69 ( lea en línea [PDF] , consultado el 11 de noviembre de 2008 ).
- (in) Slavich GM, " Deconstrucción de la depresión: una perspectiva de diátesis-estrés " ( Archivo • Wikiwix • Archive.is • Google • ¿Qué hacer? ) , APS Observer (consultado el 11 de noviembre de 2008 ) .
- (en) Schmahmann JD. “ Trastornos del cerebelo: ataxia, dismetría del pensamiento y síndrome afectivo cognitivo cerebeloso ” J Neuropsychiatry Clin Neurosci , verano de 2004 ; 16 (3): 367-78. .
- (en) Konarski JZ. et al. “ ¿Es el cerebelo relevante en los circuitos de los trastornos neuropsiquiátricos? » J Psiquiatría Neurosci . Mayo de 2005; 30 (3): 178-86. .
- (en) Schmahmann JD. et al. “ La neuropsiquiatría del cerebelo: conocimientos de la clínica ” Cerebellum , 2007; 6 (3): 254-67. .
- (en) Gatz M Kendler KS , " Un estudio nacional sueco de gemelos sobre la depresión mayor de por vida " , American Journal of Psychiatry , vol. 163, n o 1,2006, p. 109-114 ( DOI 10.1176 / appi.ajp.163.1.109 ).
- (en) Joanna Moncrieff (en) , El mito de la cura química un crítico del tratamiento de drogas psiquiátricas , Berlín, Springer,2008( ISBN 978-0-230-58944-5 )
- Thomas Rabeyron , " Del neoliberalismo al tsunami cognitivo-conductual en Gran Bretaña: ¿es todavía tiempo de que Francia evite la catástrofe británica?" », Investigación en psicoanálisis , vol. No. 28, n o 22019, p. 118 ( DOI 10.3917 / rep1.028.0112 )
- (En) Tipp JE Schuckit MA , " Comparación de trastornos depresivos mayores e independientes inducidos en 2945 alcohólicos " , Am J Psychiatry , vol. 154, n o 7,1997, p. 948–957.
- (en) Profesor Heather Ashton, " Las benzodiazepinas: cómo funcionan y Cómo retirar " .
- (en) L McHenry, " cuestiones éticas en la psicofarmacología " , J Med Ética , n o 32 (7): 405-410,julio de 2006( leer en línea ).
- (en) " Todo sobre la depresión: causas " en Todo sobre la autoayuda, LLC. ,3 de febrero de 2010(consultado el 3 de diciembre de 2010 ) .
- Barlow , 2005 , p. 226.
- (en) Eisner T y N Shah, " Una descripción general de los ISRS para el tratamiento de la depresión " [PDF] , la Revista de la Sociedad de Farmacia de Wisconsin (consultado el 10 de noviembre de 2008 ) .
- (en) Nutt DJ , " Relación de neurotransmisores a los síntomas del trastorno depresivo mayor " , Journal of Clinical Psychiatry , vol. 69 Suppl E1,2008, p. 4-7.
- (en) Jeffrey R Lacasse, Jonathan Leo, "La serotonina y la depresión: una desconexión entre los anuncios y la literatura científica " , PLoS Med , vol. 2, n o 12,2005, e392. ( leer en línea ) ; Tabla 1: autores que no apoyan la hipótesis; Tabla 2: Publicidad por grupos farmacéuticos
- (in) Janet C. Currie, Women and Health Protection (Organización), The Marketization of Depression: Prescribing SSRI Antidepressants to Women , Women and Health Protection,2005, 27 p. ( ISBN 0-9738701-0-9 , leer en línea ).
- (en) Nestler EJ y Krishnan V, “ La neurobiología molecular de la depresión ” , Naturaleza , vol. 455, n o 7215,Octubre de 2008, p. 894–902 ( DOI 10.1038 / nature07455 ).
- (En) Hirschfeld RM , " Historia y evolución de la hipótesis de monoamina de la depresión " , Revista de Psiquiatría Clínica , vol. 61 Supl 6,2000, p. 4-6. ( leer en línea ).
- (en) Sugden K y Caspi A, "La influencia del estrés vital es la depresión: moderación por un polimorfismo en el gen 5-HTT " , Science , vol. 301, n o 5631,Julio de 2003, p. 386–389 ( PMID 12869766 , DOI 10.1126 / science.1083968 ).
- (in) Herrell R y Risch N, " Interacción entre los genes transportadores de serotonina (5-HTTLPR), eventos vitales estresantes y riesgo de depresión: un metaanálisis " , JAMA , vol. 301, n o 23,Junio de 2009, p. 2462–2471 ( DOI 10.1001 / jama.2009.878 ).
- (in) Durrant C Munafo MR, " Interacciones ambientales del gen X en el locus de transporte de serotonina " , Biol. Psiquiatría , vol. 65, n o 3,Febrero de 2009, p. 211–219. ( PMID 18691701 , DOI 10.1016 / j.biopsych.2008.06.009 ).
- (in) McGuffin P y Uher R, " La moderación por el gen de transporte de serotonina de la adversidad ambiental en la etiología de la depresión: actualización de 2009 " , Mol. Psiquiatría , vol. 15, n o 1,enero 2010, p. 18-22 ( PMID 20029411 , DOI 10.1038 / mp.2009.123 ).
- " Depresión: Desafío de la teoría subyacente a los antidepresivos " , en www.psychomedia.qc.ca ,22 de julio de 2010(consultado el 29 de abril de 2015 )
- The Icarus Project and Freedom Center, Guía para obtener psicofármacos reduciendo los efectos nocivos ,2012( leer en línea [PDF] )
- (en) Jeffrey R. Lacasse, y Jonathan Leo, “ Escritura sustituta en élite académica centros médicos en los Estados Unidos ” , PLoS Med. , N o 7 (2): e1000230,febrero 2010La escritura fantasma médica, la práctica de las compañías farmacéuticas que escriben en secreto artículos de revistas publicados bajo la firma de investigadores académicos, es un fenómeno preocupante porque es peligroso para la salud pública. La escritura fantasma fue una vez el "pequeño secreto sucio" de la literatura médica, pero este ya no es el caso. Las compañías farmacéuticas han utilizado la escritura fantasma para comercializar sertralina, olanzapina, terapia de reemplazo de estrógenos con gabapentina, rofecoxib, paroxetina, metilfenidato, milnaciprina, venlafaxina y dexfenfluramina. Ahora se sabe que la escritura fantasma es una industria importante. ( leer en línea )
- (en) Leemon McHenry ,, " El origen de las grandes ideas: La ciencia en la era de las grandes empresas farmacéuticas ' , Hastings Centro de informes 35 , n o no. 6: 17-19,2005Hasta cierto punto, la medicina académica ha implicado durante mucho tiempo la escritura fantasma. Los escritores científicos a menudo han escrito los resultados de los estudios. Pero si bien esta práctica priva a los autores del crédito que merecen, no amenaza con socavar la integridad científica de la investigación médica. Lo que es relativamente nuevo en la escena es la escritura fantasma patrocinada por la industria. (...) En la nueva escritura fantasma patrocinada por la industria, las compañías farmacéuticas luchan por la participación de mercado utilizando "líderes de opinión clave" pagados para firmar artículos escritos por departamentos de marketing. ( leer en línea )
- (en) Salvador Z Kempton MJ , " Estudios de neuroimagen estructural en el trastorno depresivo mayor: metaanálisis y comparación con el trastorno bipolar " , Arch Gen Psychiatry , vol. 68, n o 7,2011, p. 675–690 ( DOI 10.1001 / archgenpsychiatry.2011.60 , leer en línea ).
- Véase también la base de datos de MRI en “ www.depressiondatabase.org ” (consultado el 15 de agosto de 2013 ) .
- (en) McIntosh AM Arnone D , " estudios resonancia magnética en la depresión unipolar: revisión sistemática y meta-análisis de regresión " , Eur Neuropsychopharmacol , vol. 22, n o 1,julio 2011, p. 1–16 ( DOI 10.1016 / j.euroneuro.2011.05.003 ).
- (en) Le Masurier M Herrmann LL , " Hiperintensidades de la materia blanca en la depresión de la vejez : una revisión sistemática " , Revista de Neurología, Neurocirugía y Psiquiatría , vol. 79, n o 6,2008, p. 619–624 ( PMID 17717021 , DOI 10.1136 / jnnp.2007.124651 ).
- (En) Mayberg H , " La vía del cerebro puede subyacer a la depresión " , Scientific American , vol. 17, n o 4,2007, p. 26–31 ( leer en línea ).
- (en) Gado MH Sheline YI , " Depresión no tratada y pérdida de volumen del hipocampo " , American Journal of Psychiatry , vol. 160, n o 8,2003, p. 1516-1518 ( PMID 12900317 , DOI 10.1176 / appi.ajp.160.8.1516 ).
- (in) Heninger GR Duman RS , " Una teoría molecular y celular de la depresión " , Archives of General Psychiatry , vol. 54, n o 7,1997, p. 597–606 ( PMID 9236543 ).
- (in) Savitz J Drevets WC , " La corteza cingulada anterior subgenual en los trastornos del estado de ánimo " , SNC Spectrums , vol. 13, n o 8,2008, p. 663–681 ( PMID 18704022 , PMCID 2729429 ).
- (en) Duman R Sen S , " Serum derivado del cerebro factor neurotrófico, la depresión y los medicamentos antidepresivos: Meta-análisis e implicaciones " , Biological Psychiatry , vol. 64, n o 6,2008, p. 527–532 ( PMID 18571629 , PMCID 2597158 , DOI 10.1016 / j.biopsych.2008.05.005 ).
- (En) Monteleone P , " Trastornos endocrinos y trastornos psiquiátricos " , Opinión actual en psiquiatría , vuelo de Lippincott Williams & Wilkins, Inc. 14, n o 6,2001, p. 605–610 ( leer en línea )
- (en) O'Connor y JC Dantzer R, " De la ignición a la enfermedad y la depresión: cuando el sistema inmunológico subyuga al cerebro " , Nat Rev Neurosci , vol. 9, n o 1,2008, p. 46–56 ( DOI 10.1038 / nrn2297 , leer en línea ).
- (en) Herrmann Dowlati N e Y, " Un metaanálisis de citocinas en la depresión mayor " , Psiquiatría biológica , vol. 67, n o 5,2010, p. 446–457 ( DOI 10.1016 / j.biopsych.2009.09.033 ).
- Müller N, Myint AM, Schwarz MJ, “ biomarcadores inflamatorios y la depresión ”, Neurotox Res , vol. 19, n o 2febrero 2011, p. 308–318 ( PMID 20658274 , DOI 10.1007 / s12640-010-9210-2 ).
- William TL Cox , Lyn Y. Abramson , Patricia G. Devine y Steven D. Hollon , “ los estereotipos, los prejuicios y la depresión: una perspectiva integrada ”, Perspectives on Psychological Science , vol. 7, n o 5,2012, p. 427–449 ( DOI 10.1177 / 1745691612455204 , leer en línea ).
- Ménard, Caroline et al., “El estrés social induce una patología neurovascular que promueve la depresión”, Nature Neurosciences, 13 de noviembre de 2017, vol. 20, no 12, pág. 1752-1760. DOI: 10.1038 / s41593-017-0010-3
- (en) Norbury R cortador WJ , " El estrógeno, la función cerebral, y trastornos neuropsiquiátricos " , Journal of Neurology, Neurocirugía y Psiquiatría , vol. 74, n o 7,2003, p. 837–840 ( PMID 12810759 , PMCID 1738534 , DOI 10.1136 / jnnp.74.7.837 ).
- ( In ) SL Duma , " Factores del ciclo de vida reproductivo de los trastornos del estado de ánimo relacionados con el estrógeno " , Avances en la ciencia de la enfermería , vol. 28, n o 4,2005, p. 364–375 ( PMID 16292022 ).
- (in) GC Lasiuk y Hegadoren , " Los efectos del estradiol en los sistemas serotoninérgicos centrales y su relación con el estado de ánimo en las mujeres " , Investigación biológica para enfermería , vol. 9, n o 22007, p. 147–160 ( PMID 17909167 , DOI 10.1177 / 1099800407305600 ).
- (en) Zarrouf FA Artz S, Griffith J, C Sirbu, Kommor M, " Testosterona y depresión: revisión sistemática y metanálisis " , J Psychiatr Pract , vol. 15, n o 4,2009, p. 289-305. ( PMID 19625884 , DOI 10.1097 / 01.pra.0000358315.88931.fc , leer en línea [html] )
- (fr) Cottencin O, " [ Depresión severa y adicciones ] ", Encephalon , vol. 35 Suppl 7,diciembre de 2009, S264–8 ( PMID 20141784 , DOI 10.1016 / S0013-7006 (09) 73483-9 ).
- (in) Falk DE, Yi HY, ME Hilton, " Edad de aparición y secuenciación temporal de los trastornos por consumo de alcohol del DSM- IV de por vida relacionados con trastornos comórbidos del estado de ánimo y ansiedad " , Drug Alcohol Depend , vol. 94, núms . 1-3,2008, p. 234–245 ( PMID 18215474 , PMCID 2386955 , DOI 10.1016 / j.drugalcdep.2007.11.022 ).
- (en) Boden JM, Fergusson DM, " Alcohol y depresión " , Addiction , Vol. 106, n o 5,Mayo de 2011, p. 906–914 ( PMID 21382111 , DOI 10.1111 / j.1360-0443.2010.03351.x ).
- (en) Collier, Judith y Longmore, Murray, Manual de especialidades clínicas de Oxford, Oxford University Press,2003, 807 p. ( ISBN 978-0-19-852518-9 ) , cap. 4, pág. 366.
- (en) Janicak, Philip G., Marder, Stephen R. y Pavuluri, N. Mani, Principios y práctica de la psicofarmacoterapia , Filadelfia, Wolters Kluwer Health / Lippincott Williams & Wilkins,2011, 700 p. ( ISBN 978-1-60547-565-3 , leer en línea ) , pág. 507–508.
- (in) Bankole A. Johnson , Medicina de la adicción: ciencia y práctica , Nueva York, Springer,2011( ISBN 978-1-4419-0337-2 , leer en línea ) , pág. 301-303.
- (in) Kelley KW, Dantzer R, " Alcoholismo e inflamación: neuroinmunología de los trastornos del comportamiento y del estado de ánimo " , Brain Behav. Immun. , vol. 25 Suppl 1,junio 2011, S13-20 ( PMID 21193024 , DOI 10.1016 / j.bbi.2010.12.013 ).
- (en) Riss, J. Cloyd J. Gates, J. y Collins, S., " Benzodiazepinas en la epilepsia: farmacología y farmacocinética " , Acta Neurol Scand , vol. 118, n o 22008, p. 69–86 ( PMID 18384456 , DOI 10.1111 / j.1600-0404.2008.01004.x ).
- (en) Semple, David Oxford Handbook of Psychiatry , Reino Unido, Oxford University Press,2007, 953 p. ( ISBN 978-0-19-852783-1 y 0-19-852783-7 , leer en línea ) , cap. 13, pág. 540.
- (en) cómics de Werb D Marshall , " Resultados de salud asociados con el uso de metanfetamina entre los jóvenes: una revisión sistemática " , Adicción , vol. 105, n o 6,junio de 2010, p. 991–1002 ( DOI 10.1111 / j.1360-0443.2010.02932.x ).
- (en) Raphael B, la necesidad insatisfecha en Psiquiatría: Problemas, Recursos, Respuestas , Cambridge (GB), Cambridge University Press,2000, 444 p. ( ISBN 0-521-66229-X ) , “ Necesidad de prevención insatisfecha ” , pág. 138-139.
- (in) Jeronimus BF Kotov, R. Riese, H. y Ormel, J., " La asociación prospectiva del neuroticismo con los trastornos mentales reduce a la mitad el ajuste posterior para los síntomas iniciales y la historia psiquiátrica, la organización de ganancias ajustada apenas decae con el tiempo: un meta - análisis de 59 estudios longitudinales / prospectivos con 443,313 participantes ” , Medicina Psicológica ,2016( PMID 27523506 , DOI 10.1017 / S0033291716001653 , leer en línea )
- (in) Morris BH Bylsma LM Rottenberg J, " ¿La emoción predice el curso del trastorno depresivo mayor? Una revisión de estudios prospectivos ” , Br J Clin Psychol , vol. 48, n o Pt 3,septiembre de 2009, p. 255–273 ( PMID 19187578 , DOI 10.1348 / 014466508X396549 , leer en línea ).
- Sadock, Kaplan y Alcott Sadock 2003 , p. 541.
- (en) McCullough, Michael; Larson, David, " Religión y depresión: una revisión de la literatura " , Twin Research , Australian Academic Press , vol. 2 n o 21 st 06 1999, p. 126–136 ( PMID 10480747 , DOI 10.1375 / 136905299320565997 , leer en línea ).
- (in) Dein, S, " Religión, espiritualidad y depresión: implicaciones para la investigación y el tratamiento " , Atención primaria y psiquiatría comunitaria , vol. 11, n o 22006, p. 67–72 ( DOI 10.1185 / 135525706X121110 , leer en línea [PDF] , consultado el 21 de noviembre de 2008 ).
- (en) Moreira-Almeida, A., Neto, FL. y Koenig, HG., “ Religión y salud mental: una revisión ” , Rev. Brazo. Psyquiatr. , vol. 28, n o 3,Septiembre de 2006, p. 242–250 ( PMID 16924349 , DOI 10.1590 / S1516-44462006005000006 , leer en línea ).
- (in) Warman DM Beck AT , " Acerca del tratamiento y apoyos: terapia cognitivo-conductual " , sitio web de la Alianza Nacional sobre Enfermedades Mentales (NAMI) ,2003(consultado el 17 de octubre de 2008 ) .
- Beck 1987 , p. 10-15.
- Beck 1987 , p. 3.
- (en) Seligman, M, Indefensión: Sobre la depresión, el desarrollo y la muerte , San Francisco, CA, Estados Unidos, WH Freeman,1975( ISBN 0-7167-0751-9 ) , " Depresión " , pág. 75-106.
- (en) Ma, K, “ La teoría del apego en psiquiatría de adultos. Parte 1 : Conceptualizaciones, medición y resultados de la investigación clínica ” , Avances en el tratamiento psiquiátrico , vol. 12,2006, p. 440–449 ( leído en línea , consultado el 21 de abril de 2010 ).
- Barlow 2005 , p. 230–232.
- (in) Pinto A, Francis G, " Correlaciones cognitivas de síntomas depresivos en adolescentes hospitalizados " , Adolescencia , vol. 28, n o 111,1993, p. 661–672 ( PMID 8237551 ).
- (en) Bandura A, Enciclopedia de salud mental , San Diego, Academic Press,1998( ISBN 0-12-226676-5 , leer en línea ) , " Self-Efficacy ".
- (en) Brown GW, Harris TO, Orígenes sociales de la depresión: un estudio del trastorno psiquiátrico en mujeres , Routledge, 1978; 2001, 327 p. ( ISBN 978-0-415-20268-8 y 0-415-20268-X ).
-
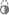 (en) Hinrichsen GA, Emery EE, " Factores interpersonales y depresión en la vejez " , Psicología clínica: ciencia y práctica , vol. 12, n o 3,2006, p. 264–275 ( DOI 10.1093 / clipsy / bpi027 ).
(en) Hinrichsen GA, Emery EE, " Factores interpersonales y depresión en la vejez " , Psicología clínica: ciencia y práctica , vol. 12, n o 3,2006, p. 264–275 ( DOI 10.1093 / clipsy / bpi027 ).
- (en) Carhart-Harris RL, Mayberg SA, Malizia AL, Nutt D, “ El duelo y la melancolía revisited: Correspondencias entre principios de la metapsicología freudiana y hallazgos empíricos en neuropsiquiatría ” , Annals of General Psychiatry , vol. 7,2008, p. 9 ( PMID 18652673 , PMCID 2515304 , DOI 10.1186 / 1744-859X-7-9 ).
- (en) Freud, S. 11.En metapsicología: la teoría de Psycholoanalysis , Aylesbury, Bucks, Pelican,1984( ISBN 0-14-021740-1 ) , “ Duelo y melancolía ” , pág. 245–269.
- (en) J Radden , " ¿Es esto una dama melancólica?: Igualando la depresión actual y la melancolía pasada " , Filosofía, Psiquiatría y Psicología , vol. 10, n o 1,2003, p. 37–52 ( DOI 10.1353 / ppp.2003.0081 , leer en línea ).
- (in) Frankl VE, La búsqueda del hombre por el significado último , Nueva York, NY, Estados Unidos, Basic Books,2000( ISBN 0-7382-0354-8 ) , pág. 139–140.
- (en) Geppert CMA, " Control de daños " en Psychiatric Times ,2006(consultado el 8 de noviembre de 2010 ) .
- Mayo de 1994 , p. 133.
- (en) Boeree, CG, " Abraham Maslow: Teorías de la personalidad " [PDF] , Departamento de Psicología, Universidad de Shippensburg ,1998(consultado el 27 de octubre de 2008 ) .
- (in) Maslow A, The Farther Reaches of Human Nature , Nueva York, NY, Estados Unidos, Viking Books1971( ISBN 0-670-30853-6 ) , pág. 318.
- (en) Newport DJ Heim C , " El trauma infantil enlace entre y depresión: Publicaciones del eje HPA estudios en humanos " , Psiconeuroendocrinología , vol. 33, n o 6,2008, p. 693–710 ( PMID 18602762 , DOI 10.1016 / j.psyneuen.2008.03.008 ).
- (in) RC Kessler , " Los efectos de los eventos estresantes de la vida es la depresión " , Revisión anual de psicología , vol. 48,1997, p. 191–214 ( DOI 10.1146 / annurev.psych.48.1.191 ).
- (en) KS Kendler , JM Hettema , F Butera , CO Gardner et CA Prescott , « Life event dimensions of loss, humiliation, entrapment, and danger in the prediction of onsets of major depression and generalized anxiety » , Archives of General Psychiatry , Vuelo. 60, n o 8,2003, p. 789–796 ( DOI 10.1001 / archpsyc.60.8.789 ).
- (En) Thornton T Slavich GM , "El rechazo dirigido predice la aparición acelerada de la depresión mayor " , Revista de Psicología Social y Clínica , vol. 28,2009, p. 223–243 ( DOI 10.1521 / jscp.2009.28.2.223 ).
- (en) Monroe SM, GM Slavich Torres LD, Gotlib IH, " Los acontecimientos importantes de la vida y las dificultades graves crónicas se asocian diferencialmente con la historia de episodios depresivos mayores " , Journal of Abnormal Psychology , vol. 116, n o 1,2007, p. 116–124 ( PMID 17324022 , DOI 10.1037 / 0021-843X.116.1.116 ).
- Sadock, Kaplan y Alcott Sadock 2003 , p. 540.
- (in) Vilhjalmsson R , " Estrés vital, apoyo social y depresión clínica: un reanálisis de la literatura " , Ciencias sociales y medicina , vol. 37, n o 3,1993, p. 331–342 ( DOI 10.1016 / 0277-9536 (93) 90264-5 ).
- (en) D Kim , "¿ Blues del vecindario? Características del barrio y depresión ” , Revistas epidemiológicas , vol. 30,2008, p. 101-117 ( DOI 10.1093 / epirev / mxn009 ).
- (in) Bonde JP , " Factores psicosociales en el trabajo y riesgo de depresión: una revisión sistemática de la evidencia epidemiológica " , Journal of Occupational and Environmental Medicine , vol. 65, n o 7,2008, p. 438–445 ( DOI 10.1136 / oem.2007.038430 ).
- (in) Joaquim Radua Alberto Pertusa y Narcis Cardoner , " Relaciones climáticas con subtipos clínicos específicos de depresión " , Psychiatry Research , vol. 175, n o 3,28 de febrero de 2010, p. 217–220 ( PMID 20045197 , DOI 10.1016 / j.psychres.2008.10.025 ).
- Síntomas depresivos e ingesta autoinformada de comida rápida en mujeres de mediana edad
- (en) " La dieta se asocia con riesgo de depresión " , en el diario de ciencia .
- Asociación de la dieta mediterránea con la incidencia de la depresión: la Navarra / Universidad de Seguimiento Universidad de Navarra seguimiento (SUN) cohorte
- (en) Depresión , Instituto Nacional de Salud Mental (NIMH) ( leer en línea [PDF] ).
- (in) Wells KB Hays RD , " Resultados de funcionamiento y bienestar de los pacientes con depresión en comparación con enfermedades generales médicas crónicas " , Archives of General Psychiatry , vol. 52, n o 1,1995, p. 11-19.
- American Psychiatric Association 2000 , p. 349.
- Asociación Americana de Psiquiatría, 2000 , p. 412.
- (en) Delgado PL y Schillerstrom J , " Las dificultades cognitivas asociadas con la depresión: ¿Cuáles son las implicaciones para el tratamiento? ” , Psychiatric Times , vol. 26, n o 3,2009( leer en línea ).
- Asociación Americana de Psiquiatría 2000 , p. 350.
- (in) " Bedfellows: Insomnia and Depression " (consultado el 2 de julio de 2010 ) .
- (in) Insomnio: Evaluación y manejo en Atención Primaria .
- (in) Abas M Patel V , "La depresión en los países en desarrollo: lecciones de Zimbabwe " , BMJ , vol. 322, n o 7284,2001, p. 482–484 ( DOI 10.1136 / bmj.322.7284.482 , <span% 20class = "lang-en"% 20> texto completo ) leer en línea ).
- (en) Facultad de Psiquiatría de la Vejez, Rama de NSW, RANZCP , Pautas de consenso para la evaluación y el manejo de la depresión en los ancianos , North Sydney, Nueva Gales del Sur , Departamento de Salud de NSW ,2001( ISBN 0-7347-3341-0 , leer en línea [PDF] ) , pág. 2.
- ... en las niñas en particular: Sanchez-Gonzalez MA, May RW, Koutnik AP, Kabbaj M, Fincham FD (2013), (en) El tono vasomotor simpático se asocia con síntomas depresivos en mujeres jóvenes: un vínculo potencial entre depresión y enfermedad cardiovascular la enfermedad ; Soy J hipertensos. Diciembre de 2013; 26 (12): 1389-97. doi: 10.1093 / ajh / hpt131. Publicación electrónica, 9 de agosto de 2013 ( resumen ).
- (en) Yohannes AM y Baldwin RC , " Comorbilidades médicas en la depresión de la tercera edad " , Psychiatric Times , vol. 25, n o 14,2008( leer en línea ).
- Asociación Estadounidense de Psiquiatría, 2000 , p. 354.
- (in) Oepen G y GL Brunsvold, " Depresión comórbida en el TDAH: niños y adolescentes " , Psychiatric Times , vol. 25, n o 10,2008( leer en línea ).
- (in) Kaufmann IM, " Servicios psiquiátricos rurales. Un modelo colaborativo ” , Canadian Family Physician , vol. 39,1 st de septiembre de 1 993, p. 1957–1961 ( PMID 8219844 ).
- (in) " Llamado a la acción sobre la depresión del Tercer Mundo " , BBC News (Salud) ,1999(consultado el 11 de octubre de 2008 ) .
- (en) Sr. Zimmerman , I Chelminski y Sr. Posternak , " Una revisión de los estudios de la escala de calificación de depresión de Hamilton en controles saludables: implicaciones para la definición de remisión en estudios de tratamiento de la depresión " , J Nerv Ment Dis , vol. 192, n o 9, "` uniq - nowiki-00000502-qinu` "'? . , pág. 595–601 ( DOI 10.1097 / 01.nmd.0000138226.22761.39 ).
- (in) A. McPherson y CR Martin , " Una revisión narrativa del Inventario de depresión de Beck (BDI) e implicaciones para su uso en la población dependiente del alcohol por año de las TIC " , J Psychiatr Ment Health Nurs , vol. 17, n o 1, "` uniq - nowiki-00000503-qinu` "'? . , pág. 19–30 ( DOI 10.1111 / j.1365-2850.2009.01469.x ).
- (en) Lipsky MS y Sharp LK, “ La detección de la depresión durante toda la vida: una revisión de las medidas para su uso en entornos de atención primaria ” , American Family Physician , vol. 66, n o 6,2002, p. 1001–1008.
- (en) House AO, Gilbody S y TA Sheldon , " Instrumentos de detección y detección de casos de depresión " , Base de datos Cochrane de revisiones sistemáticas , n o 4,2005, CD002792 ( DOI 10.1002 / 14651858.CD002792.pub2 , leer en línea ).
- (en) McCusker J y M Cepoiu, " Reconocimiento de la depresión por médicos no psiquiatras: una revisión sistemática de la literatura y un metanálisis " , J Gen Intern Med , vol. 23, n o 1,2008, p. 25-36 ( DOI 10.1007 / s11606-007-0428-5 ).
- (en) Sorour Dale E y J, " ¿Los psiquiatras realizan investigaciones físicas apropiado para sus pacientes? Una revisión de las prácticas actuales en un entorno hospitalario y ambulatorio psiquiátrico general ” , Journal of Mental Health , vol. 17, n o 3,2008, p. 293–298 ( DOI 10.1080 / 09638230701498325 ).
- J. Dale , E. Sorour y G. Milner , “ ¿Los psiquiatras realizan investigaciones físicas adecuadas para sus pacientes? Una revisión de las prácticas actuales en un entorno psiquiátrico general para pacientes hospitalizados y ambulatorios ”, Journal of Mental Health , vol. 17, n o 3,2008, p. 293–298 ( DOI 10.1080 / 09638230701498325 ).
- (in) Fullerton Orengo G y C, " Depresión masculina: una revisión de las preocupaciones de género y la terapia con testosterona " , Geriatría , vol. 59, n o 10,2004, p. 24–30 ( PMID 15508552 ).
- (in) Maclullich AM y Reid LM, " Quejas subjetivas de memoria y deterioro cognitivo en personas mayores " , Demencia y trastornos cognitivos geriátricos , vol. 22, n hueso 5-6,2006, p. 471–485 ( PMID 17047326 , DOI 10.1159 / 000096295 ).
- (en) Katz IR , " Diagnóstico y tratamiento de la depresión en pacientes con enfermedad de Alzheimer y otras demencias " , The Journal of Clinical Psychiatry , vol. 59 Suppl 9,1998, p. 38–44 ( PMID 9720486 ).
- (in) Persad C Wright SL, " Distinguir entre depresión y demencia en personas mayores: correlatos neuropsicológicos y neuropatológicos " , Revista de psiquiatría y neurología geriátrica , vol. 20, n o 4,2007, p. 189-198 ( DOI 10.1177 / 0891988707308801 ).
- Sadock, Kaplan y Alcott Sadock 2003 , p. 108.
- Sadock, Kaplan y Alcott Sadock 2003 , p. 260.
- (in) Marquand AF y Hahn T, " Integración de marcadores neurobiológicos de la depresión " , Arch. Gen. Psiquiatría , vol. 68, n o 4,diciembre de 2010, p. 361–368 ( DOI 10.1001 / archgenpsychiatry.2010.178 , leer en línea ).
- (in) " ICD-10 " , www.who.int (consultado el 8 de noviembre de 2008 ) .
- Sadock, Kaplan y Alcott Sadock 2003 , p. 288.
- Asociación Estadounidense de Psiquiatría, 2000 .
- (en) Organización Mundial de la Salud. La clasificación ICD-10 de trastornos mentales y del comportamiento . Descripción clínica y guía diagnóstica . Ginebra : OMS, 1992.
- Asociación Estadounidense de Psiquiatría . Manual diagnóstico y estadístico de los trastornos mentales . Quinta edición revisada. Psychiatric Press, Inc. , Washington, DC: 2013.
- Asociación Estadounidense de Psiquiatría, 2013 , p. 345.
- (en) " Trastornos (afectivos) del estado de ánimo " , CIE-10, Capítulo V , Trastornos mentales y del comportamiento (consultado el 19 de octubre de 2008 ) .
- Asociación Americana de Psiquiatría, 2000 , p. 372.
- Hadzi-Pavlovic y Parker 1996 , p. 173.
- Asociación Estadounidense de Psiquiatría, 2013 , p. 352.
- (en) Schmitz MF y Wakefield JC, " Extensión de la exclusión por duelo por depresión mayor a otras pérdidas: evidencia de la Encuesta Nacional de Comorbilidad " , Archives of General Psychiatry , vol. 64, n o 4,2007, p. 433–440 ( DOI 10.1001 / archpsyc.64.4.433 , leer en línea ).
- (in) Gardner CO y Kendler KS, " Límites de la depresión mayor: una evaluación de los criterios del DSM- IV " , American Journal of Psychiatry , vol. 155, n o 21998, p. 172-177 ( leer en línea ).
- Sadock, Kaplan y Sadock Alcott 2003 , p. 552.
- Asociación Americana de Psiquiatría, 2000 , p. 778.
- (en) Altamura AC, Carta MG, MC Hardoy , F Pinna y S Medda , " ¿Es la depresión breve recurrente un año de duración de los trastornos del espectro del estado de ánimo en los jóvenes? ” , Archivos Europeos de Psiquiatría y Neurociencia Clínica , vol. 253, n o 3,2003, p. 149-153 ( DOI 10.1007 / s00406-003-0418-5 ).
- (en) Judd LL y Rapaport MH, " Un análisis descriptivo de la depresión menor " , American Journal of Psychiatry , vol. 159, n o 4,2002, p. 637–643 ( DOI 10.1176 / appi.ajp.159.4.637 ).
- Asociación Americana de Psiquiatría 2000 , p. 355.
- Asociación Estadounidense de Psiquiatría, 2013 , p. 419–420.
- Asociación Americana de Psiquiatría, 2000 , p. 421–422.
- Asociación Americana de Psiquiatría, 2000 , p. 417–418.
- " ICD-10: " , www.who.int (consultado el 6 de noviembre de 2008 ) .
- (en) Ruta M Nonacs, " Depresión posparto " , eMedicine,2007(consultado el 30 de octubre de 2008 ) .
- Asociación Estadounidense de Psiquiatría, 2013 , p. 425.
- (in) Benazzi F Akiskal HS, " Las categorías DSM- 5 y ICD-10 de trastornos depresivos recurrentes [mayores] y bipolares II : evidencia de que se encuentran en un espectro dimensional " , Journal of Affective Disorders , vol. 92, n o 1,2006, p. 45–54 ( PMID 16488021 , DOI 10.1016 / j.jad.2005.12.035 ).
- (en) " Episodio depresivo mayor " (publicación del 15 de julio de 2008 en Internet Archive ) , psychnet-uk.com.
- (en) Asociación Estadounidense de Psiquiatría, Manual diagnóstico y estadístico de trastornos mentales, quinta edición (DSM-5) ,2013, 991 p. ( ISBN 978-0-89042-554-1 ) , página 714
- (En) Nelson C. Kessler RC, " Comorbilidad del trastorno depresivo mayor DSM- III -R en la población general: resultados de la Encuesta nacional de comorbilidad de EE. UU. " , British Journal of Psychiatry , vol. 168, n o adicional 301996, p. 17-30.
- (in) Hirschfeld RMA , " La comorbilidad de la depresión mayor y los trastornos de ansiedad: reconocimiento y manejo en la atención primaria " , Compañero de atención primaria de la Revista de Psiquiatría Clínica , vol. 3, n o 6,2001, p. 244-254.
- (en) Sapolsky Robert M , Por qué las cebras no tienen úlceras , Henry Holt and Company, LLC2004( ISBN 0-8050-7369-8 ) , pág. 291-298.
- (in) Grant BF , " Comorbilidad entre los trastornos por consumo de drogas del DSM- IV y la depresión mayor: resultados de una encuesta nacional de adultos " , Journal of Substance Abuse , vol. 7, n o 4,1995, p. 481–487 ( DOI 10.1016 / 0899-3289 (95) 90017-9 ).
- (en) Hallowell EM y Ratey JJ , Liberados de la distracción: aprovechar al máximo la vida con trastorno por déficit de atención , Nueva York, Ballantine Books,2005( ISBN 0-345-44231-8 ) , pág. 253-255.
- (en) Bair MJ, Robinson RL, Katon W y Kroenke, K. Comorbilidad de la depresión y el dolor: una revisión de la literatura , vol. 163,2003( PMID 14609780 , DOI 10.1001 / archinte.163.20.2433 , leer en línea ) , cap. 20, pág. 2433–2445.
- (in) Schulman J y Shapiro BA , " Depresión y enfermedad cardiovascular: ¿Cuál es la correlación?" ” , Psychiatric Times , vol. 25, n o 9,2008( leer en línea ).
- (en) Kay Jamison , " Daño cerebral en la depresión y el trastorno bipolar " ( Archivo • Wikiwix • Archive.is • Google • ¿Qué hacer? ) , McMan's Depression and Bipolar Web ,21 de enero de 2004.
- (en) Massie MJ y Holland JC , "La depresión y el paciente con cáncer. ” , Revista de psiquiatría clínica , vol. 51 Supl,Julio de 1990( ISSN 0160-6689 , leído en línea , consultado el 30 de junio de 2017 )
- (en) Posternak MA, Miller I, " Curso no tratado a corto plazo de la depresión mayor: un metanálisis de los resultados de los estudios que utilizan grupos de control en lista de espera " , Journal of Affective Disorders , vol. 66, sin huesos 2-3,2001, p. 139–146 ( PMID 11578666 , DOI 10.1016 / S0165-0327 (00) 00304-9 ).
- (in) Posternak MA, Solomon DA, Leon AC, " El curso naturalista de la depresión mayor unipolar en la falta de terapia somática " , Journal of Nervous and Mental Disease , vol. 194, n o 5,2006, p. 324–329 ( PMID 16699380 , DOI 10.1097 / 01.nmd.0000217820.33841.53 ).
- (in) Fava GA, Park SK, Sonino N, " Tratamiento de la depresión recurrente " , Revisión de expertos de Neurotherapeutics , vol. 6, n o 11,2006, p. 1735–1740 ( PMID 17144786 , DOI 10.1586 / 14737175.6.11.1735 ).
- (fr) Limosin F, Mekaoui L, Hautecouverture S, " Estrategias terapéuticas profilácticas en la depresión unipolar [ Tratamiento profiláctico para la depresión mayor recurrente ] ", La Presse Médicale , vol. 36, n o 11-C2,2007, p. 1627–1633 ( PMID 17555914 , DOI 10.1016 / j.lpm.2007.03.032 ).
- (en) Eaton WW, Shao H, G Nestadt, " Estudio poblacional de la primera aparición y cronicidad en el trastorno depresivo mayor " , Archives of General Psychiatry , vol. 65, n o 5,2008, p. 513–520 ( PMID 18458203 , PMCID 2761826 , DOI 10.1001 / archpsyc.65.5.513 ).
- (in) Holma KM Holma IA Melartin TK, "El resultado a largo plazo del trastorno depresivo mayor en pacientes psiquiátricos es variable " , Journal of Clinical Psychiatry , vol. 69, n o 22008, p. 196–205 ( PMID 18251627 , DOI 10.4088 / JCP.v69n0205 ).
- (en) Kanai T, Takeuchi H, Furukawa TA, " Tiempo hasta la recurrencia después de la recuperación de episodios depresivos mayores y sus predictores " , Medicina Psicológica , vol. 33, n o 5,2003, p. 839–845 ( PMID 12877398 , DOI 10.1017 / S0033291703007827 ).
- (in) Geddes JR, Carney SM, Davies C, " Prevención de recaídas con tratamiento con fármacos antidepresivos en los trastornos depresivos: una revisión sistemática " , Lancet , vol. 361, n o 9358,2003, p. 653–661 ( PMID 12606176 , DOI 10.1016 / S0140-6736 (03) 12599-8 ).
- (en) " Major Depression " (consultado el 16 de julio de 2010 ) .
- (in) " Prognosis " (consultado el 16 de julio de 2010 ) .
- (en) Cassano P, Fava M, " Depresión y salud pública: una descripción general " , J Psychosom Res , vol. 53, n o 4,2002, p. 849–857 ( PMID 12377293 , DOI 10.1016 / S0022-3999 (02) 00304-5 ).
- (in) Rush AJ, " Las variadas presentaciones clínicas del trastorno depresivo mayor " , The Journal of Clinical Psychiatry , vol. 68, n o suplemento 8 ,2007, p. 4–10 ( PMID 17640152 ).
- (en) Favaron E y P Alboni, “ ¿Existe una asociación entre la depresión y la mortalidad cardiovascular o muerte súbita? ” , Revista de medicina cardiovascular (Hagerstown, Md.) , Vol. 9, n o 4,2008, p. 356-362.
- (en) Blair-West GW, GW Mellsop, " Depresión mayor: ¿Una disminución del riesgo de suicidio basada en el género desafía la validez diagnóstica de las TIC? ” , Revista de Psiquiatría de Australia y Nueva Zelanda , vol. 35, n o 3,2001, p. 322–328 ( PMID 11437805 , DOI 10.1046 / j.1440-1614.2001.00895.x ).
- (en) Oquendo MA, ME Bongiovi-Garcia, Galfalvy H, " Sexo diferencias en predictores clínicos de actos suicidas después de la depresión mayor: un estudio prospectivo " , The American Journal of Psychiatry , vol. 164, n o 1,2007, p. 134–141 ( PMID 17202555 , DOI 10.1176 / appi.ajp.164.1.134 ).
- (in) Weich S, Lewis G, " Pobreza, desempleo y trastornos mentales comunes: estudio de cohorte basado en la población " ( Archivo • Wikiwix • Archive.is • Google • ¿Qué hacer? ) , BMJ ,1998( PMID 9657786 , PMCID 28602 ) ,pág. 115-119.
- (in) Mathers CD, Loncar D, " Proyecciones de mortalidad global y carga de enfermedad de 2002 a 2030 " , PLoS Med. , vol. 3, n o 11,2006, e442 ( PMID 17132052 , PMCID 1664601 , DOI 10.1371 / journal.pmed.0030442 ).
- " Terapia interpersonal en el tratamiento de la depresión mayor " ( Archivo • Wikiwix • Archive.is • Google • ¿Qué hacer? ) [PDF] , en Regroupement.net (consultado el 8 de abril de 2011 ) .
- (en) Ricardo F Muñoz , “ La depresión mayor se puede prevenir ” , American Psychologist , vol. 67, n o 4,2012, p. 285–295 ( DOI 10.1037 / a0027666 ).
- (in) Cuijpers, P., " Prevención y tratamiento temprano de enfermedades mentales " [PDF] ,20 de septiembre de 2012. Centro médico universitario VU .
- (en) van Straten A y Cuijpers P, “ prevención de la aparición de los trastornos depresivos: una revisión meta-analítica de las intervenciones psicológicas ” , Am J Psychiatry , vol. 165, n o 10,2008, p. 1272–1280 ( DOI 10.1176 / appi.ajp.2008.07091422 ).
- (en) Christensen H; Griffiths KM., " La prevención de la depresión utilizando Internet " [PDF] , en Medical Journal of Australia ,2002(consultado el 2 de abril de 2009 ) .
- (en) Jané-Llopis E; Hosman C; Jenkins R; Anderson P., " Predictores de eficacia en programas de prevención de la depresión " [PDF] , en British Journal of Psychiatry ,2003(consultado el 2 de abril de 2009 ) .
- (in) Cuijpers P, Munoz RF, Clarke GN, Lewinsohn PM, " Tratamiento psicoeducativo y prevención de la depresión: la raza " Enfrentando la depresión "treinta años después " , Clinical Psychology Review , vol. 29, n o 5,2009, p. 449–458 ( PMID 19450912 , DOI 10.1016 / j.cpr.2009.04.005 ).
- (en) van't Veer-Tazelaar PJ, van Marwijk HW, van Oppen P et al. , “ Prevención escalonada de la ansiedad y la depresión en la vejez: un ensayo controlado aleatorio ” , Arch. Gen. Psiquiatría , vol. 66, n o 3,Marzo de 2009, p. 297-304 ( PMID 19255379 , DOI 10.1001 / archgenpsychiatry.2008.555 ).
- (en) P Stallard , K Sayal , R Phillips , JA Taylor , M Spears , R Anderson , R Araya , G Lewis y A Millings , " Terapia cognitivo conductual basada en el aula para reducir los síntomas de depresión en adolescentes de alto riesgo: grupo pragmático aleatorizado ensayo controlado ” , BMJ ( Clinical research ed. ) , vol. 345,2012, e6058 ( PMID 23043090 , PMCID 3465253 , DOI 10.1136 / bmj.e6058 , leer en línea ).
- (En) GN Clarke , W. Hawkins , Sr. Murphy y L. Sheeber , " Prevención primaria escolar de la sintomatología depresiva en adolescentes: hallazgos de dos estudios " , Revista de investigación adolescente , vol. 8, n o 21993, p. 183 ( DOI 10.1177 / 074355489382004 , leer en línea ).
- (in) Thase, ME, "¿ Cuándo son las combinaciones de psicoterapia y farmacoterapia el tratamiento de elección para el trastorno depresivo mayor? ” , Psychiatric Quarterly , vol. 70, n o 4,1999, p. 333–346 ( PMID 10587988 , DOI 10.1023 / A: 1022042316895 ).
- (en) " tratamientos y tratamientos de la depresión de adultos ... " [PDF] ,octubre de 2009(consultado el 11 de mayo de 2012 ) .
- (en) " Childhood Depression " (versión del 26 de julio de 2011 en Internet Archive ) , en abct.org .
- Instituto Nacional de Salud y Excelencia Clínica (NICE), Pautas NICE: Depresión en niños y adolescentes , Londres, NICE,2005( ISBN 1-84629-074-0 ) , pág. 5.
- Amick HR, Gartlehner G, Gaynes BN et al. Beneficios y daños comparativos de los antidepresivos de segunda generación y las terapias cognitivo-conductuales en el tratamiento inicial del trastorno depresivo mayor: revisión sistemática y metanálisis , BMJ, 2015; 351: h6019
- (en) Wilson KC, Mottram PG, CA Vassilas, " Tratamientos psicoterapéuticos para personas mayores deprimidas " , Base de datos Cochrane de revisiones sistemáticas , vol. 23, n o 1,2008, CD004853 ( PMID 18254062 , DOI 10.1002 / 14651858.CD004853.pub2 ).
- (En) Cuijpers P, van Straten A, Smit E, " Tratamiento psicológico de la depresión en la vejez : un metanálisis de ensayos controlados aleatorios " , Revista Internacional de Psiquiatría Geriátrica , vol. 21, n o 12,2006, p. 1139-1149 ( PMID 16955421 , DOI 10.1002 / gps.1620 ).
- (in) Dobson KS " Un metaanálisis de la eficacia de la terapia cognitiva para la depresión " , J Consult Clin Psychol , vol. 57, n o 3,1989, p. 414–419 ( PMID 2738214 , DOI 10.1037 / 0022-006X.57.3.414 ).
- (en) Roth, Anthony, ¿Qué funciona para quién? Segunda edición: Revisión crítica de la investigación en psicoterapia , Guilford Press,2005( ISBN 1-59385-272-X ) , pág. 78.
- (in) weersing, RV y Walker, PN, " Revisión: Terapia cognitivo-conductual para adolescentes con depresión " , Salud mental basada en evidencias , vol. 11, n o 3,2008, p. 76 ( PMID 18669678 , DOI 10.1136 / ebmh.11.3.76 , leído en línea , consultado el 28 de noviembre de 2008 ).
- (En) Harrington R, J Whittaker, Shoebridge P, F Campbell, " Revisión sistemática de la eficacia de las terapias cognitivo-conductuales en el trastorno depresivo infantil y adolescente " , BMJ , vol. 325, n o 7358,1998, p. 229–230 ( PMID 9596592 , PMCID 28555 , DOI 10.1136 / bmj.325.7358.229 ).
- (in) SJ, " Terapia cognitivo-conductual para la depresión adolescente: procesos cognitivos de cambio " , Psychiatric Times , vol. 25, n o 14,2008( leer en línea ).
- (in) Almeida, AM y Lotufo Neto, F., " Terapia cognitivo-conductual en la prevención de recaídas y recurrencias de la depresión: una revisión " , Revista Brasileira de psiquiatria (Sao Paulo, Brasil: 1999) , vol. 25, n o 4,2003, p. 239–244 ( PMID 15328551 ).
- (in) Paykel ES, " Terapia cognitiva en la prevención de recaídas en la depresión " , Revista internacional de neuropsicofarmacología / Revista científica oficial del Collegium Internationale Neuropsychopharmacologicum (CINP) , vol. 10, n o 1,2007, p. 131-136 ( PMID 16787553 , DOI 10.1017 / S1461145706006912 ).
- Beck 1987 , p. 10.
- (in) Coelho HF, Canter PH, Ernst E, " Terapia cognitiva basada en la atención plena: evaluación de la evidencia actual y la investigación informativa futura " , Revista de Consultoría y Psicología Clínica , vol. 75, n o 6,2007, p. 1000–1005 ( PMID 18085916 , DOI 10.1037 / 0022-006X.75.6.1000 ).
- (en) Dworetzky J, Psicología , Pacific Grove, CA, Estados Unidos, Brooks / Cole Pub. Co,1997( ISBN 0-314-20412-1 ) , pág. 602.
- (en) Doidge N, Simon B Lancee WJ, " Pacientes psicoanalíticos en los EE. UU., Canadá y Australia: II . Un estudio de validación del DSM- III -R ” , Revista de la Asociación Psicoanalítica Estadounidense , vol. 50, n o 22002, p. 615–627 ( PMID 12206545 , DOI 10.1177 / 00030651020500021101 ).
- Barlow , 2005 , p. 20.
- (in) Maat S, Dekker J, Schoevers R " Psicoterapia de apoyo psicodinámica breve, antidepresivos y su combinación en el tratamiento de la depresión mayor: un megaanálisis basado en tres ensayos clínicos aleatorios " , Depresión y ansiedad , vol. 25, n o 7,2007, p. 565 ( PMID 17557313 , DOI 10.1002 / da.20305 ).
- (in) Blair RG, " Ayudar a los adolescentes mayores a buscar el significado de la depresión " , en Journal of Mental Health Counseling ,2004(consultado el 6 de noviembre de 2008 ) .
- (en) Robin L Carhart-Harris , Leor Roseman , Mark Bolstridge y Lysia Demetriou , " Psilocibina para la depresión resistente al tratamiento: mecanismos medidos por el cerebro de resonancia magnética funcional " , Informes científicos , vol. 7, n o 1,13 de octubre de 2017( ISSN 2045-2322 , DOI 10.1038 / s41598-017-13282-7 , leído en línea , consultado el 13 de octubre de 2018 )
- (en) " ensayos de fármacos hongos mágicos depresión FDA aprueba " , Newsweek ,23 agosto 2018( leer en línea , consultado el 13 de octubre de 2018 )
- (en-US) " COMPASS Pathways recibe la designación de terapia innovadora de la FDA para la terapia con psilocibina para la depresión resistente al tratamiento - COMPASS " (consultado el 12 de diciembre de 2018 )
- (in) "La FDA otorga la designación de terapia innovadora al programa del Instituto de psilocibina de Usona para el trastorno depresivo mayor " en www.businesswire.com ,22 de noviembre de 2019(consultado el 3 de mayo de 2020 )
- (en) Fournier JC, DeRubeis RJ, Hollon SD et al. , " Efectos de los fármacos antidepresivos y gravedad de la depresión: un metanálisis a nivel de paciente " , JAMA , vol. 303, n o 1,enero 2010, p. 47–53 ( PMID 20051569 , DOI 10.1001 / jama.2009.1943 ).
- (in) Cuijpers P, van Straten A, van Oppen P, Andersson G, " ¿Son igualmente eficaces las intervenciones farmacológicas y psicológicas en el tratamiento de los trastornos depresivos en adultos? Un metaanálisis de estudios comparativos ” , Journal of Clinical Psychiatry , vol. 69, n o 11,2008, p. 1675–1685 ( PMID 18945396 , DOI 10.4088 / JCP.v69n1102 ).
- (in) Cuijpers P, van Straten A, J Schuurmans, van Oppen P, Hollon SD, Andersson G., " Psicoterapia para la depresión mayor crónica y distimia: un metanálisis " , Clinical Psychology Review , vol. 30, n o 1,2010, p. 51–62 ( PMID 19766369 , DOI 10.1016 / j.cpr.2009.09.003 ).
- (en) Gelenberg A y Karasu TB, " Guía de práctica para el tratamiento de pacientes con trastorno depresivo mayor (Segunda Edición) " , Am J Psychiatry , vol. 157, n o 4 Suppl,abril 2000, p. 1-45.
- (en) M Thase , “ La prevención de la recaída y la recurrencia de la depresión: una revisión breve de las opciones terapéuticas ” , espectros del SNC , vol. 11, n o 12 Suppl 15,2006, p. 12-21.
- Real Sociedad Farmacéutica de Gran Bretaña 2008 , p. 204.
- (En) Whooley MA, Simon GE, " Manejo de la depresión en pacientes ambulatorios médicos " , New England Journal of Medicine , vol. 343, n o 26,2000, p. 1942-1950 ( PMID 11136266 , DOI 10.1056 / NEJM200012283432607 , leer en línea ).
- (en) Zisook S, Rush AJ, Haight BR, Clines DC, Rockett CB, " Uso de bupropión en combinación con inhibidores de la recaptación de serotonina " , Psiquiatría biológica , vol. 59, n o 3,2006, p. 203–210 ( PMID 16165100 , DOI 10.1016 / j.biopsych.2005.06.027 ).
- (en) Niederehe, G. et al. , " Bupropion-SR, sertralina o venlafaxina-XR después del fracaso de los ISRS para la depresión " , New England Journal of Medicine , vol. 354, n o 12,2006, p. 1231–1242 ( PMID 16554525 , DOI 10.1056 / NEJMoa052963 ).
- (en) Trivedi MH, Fava M, Wisniewski SR, Thase ME, Quitkin F, Warden D, Ritz L, Nierenberg AA, Lebowitz BD, Biggs MM Luther JF, Shores-Wilson K, Rush AJ, " Socio de aumento de medicación después de la fracaso de los ISRS para la depresión ” , New England Journal of Medicine , vol. 354, n o 12,2006, p. 1243–1252 ( PMID 16554526 , DOI 10.1056 / NEJMoa052964 ).
- (in) Papakostas GI, Thase ME, Fava M, Nelson JC, Shelton RC, " ¿Son los fármacos antidepresivos serotoninérgicos y noradrenérgicos que combinan mecanismos de acción más eficaces que los inhibidores selectivos de la recaptación de serotonina en el tratamiento del trastorno depresivo mayor? Un metaanálisis de estudios de agentes más nuevos ” , Psiquiatría biológica , vol. 62, n o 11,2007, p. 1217–1227 ( PMID 17588546 , DOI 10.1016 / j.biopsych.2007.03.027 ).
- (En) Profesor Gordon Duff, " La Agencia Reguladora de Medicamentos y Productos Sanitarios (MHRA) " ,31 de mayo de 2006.
- (en) La depresión en los niños y jóvenes: Identificación y gestión en primaria, la comunidad y la atención secundaria , Instituto Nacional de NHS para la Salud y la Excelencia Clínica,2005( leer en línea ).
- (in) Baldwin DS y Mayers AG, " Los antidepresivos y su efecto es el sueño " , Psicofarmacología humana , vol. 20, n o 8,2005, p. 533–559 ( PMID 16229049 , DOI 10.1002 / hup.726 ).
- (en) " Información de prescripción de Lexapro para EE. UU. " [PDF] , Forest Laboratories ,2009(consultado el 9 de abril de 2009 ) .
- (en) Soldani F y Tsapakis EM, " Eficacia de los antidepresivos en la depresión juvenil: metaanálisis " , Br J Psychiatry , vol. 193, n o 1,2008, p. 10-17 ( DOI 10.1192 / bjp.bp.106.031088 ).
- (en) JC Nelson , " Una revisión sistemática y un metanálisis de estudios de antidepresivos controlados con placebo en personas con depresión y demencia " , Revista de la Sociedad Americana de Geriatría , vol. 59, n o 4,2011, p. 577–585 ( PMID 21453380 , DOI 10.1111 / j.1532-5415.2011.03355.x ).
- (en) Gates J y B Palmer, " Causas y manejo de la hiponatremia " , The Annals of Pharmacotherapy , vol. 37, n o 11,2003, p. 1694-1702 ( PMID 14565794 , DOI 10.1345 / aph.1D105 ).
- (en) Barbui C. y G. Guaiana, " Amitriptilina para la depresión " , Cochrane Database Syst Review , vol. 18, n o 3,2007, p. 11-17 ( PMID 17636748 , DOI 10.1002 / 14651858.CD004186.pub2 ).
- (en) Anderson IM , " Inhibidores selectivos de la recaptación de serotonina versus antidepresivos tricíclicos: un metanálisis de eficacia y tolerabilidad " , Journal of Affective Disorders , vol. 58, n o 1,2000, p. 19–36 ( PMID 10760555 , DOI 10.1016 / S0165-0327 (99) 00092-0 ).
- (en) Krishnan KR , " Revisando los inhibidores de la monoaminooxidasa " , Journal of Clinical Psychiatry , vol. 68 Supl 8,2007, p. 35-41.
- Bonnet U, “ Moclobemida: uso terapéutico y estudios clínicos ”, CNS Drug Rev , vol. 9, n o 1,2003, p. 97–140 ( PMID 12595913 , DOI 10.1111 / j.1527-3458.2003.tb00245.x ).
- (en) Chanaka Wijeratne , " Depresión resistente al tratamiento: revisión de los enfoques actuales " , Revista de Psiquiatría de Australia y Nueva Zelanda , vol. 42, n o 9,2008, p. 751–762 ( PMID 18696279 , DOI 10.1080 / 00048670802277206 ).
- (in) Barbee JG , " Depresión resistente al tratamiento: avances en la evaluación " , Psychiatric Times , vol. 25, n o 10,2008( leer en línea ).
- (en) Robert Langreth , "El estudio socava el caso de los antidepresivos " , Forbes ,2010( leer en línea ).
- (in) Jones ML Stone MB, " Revisión clínica: relación entre los fármacos antidepresivos y el suicidio en adultos " [PDF] , Resumen de la reunión del 13 de diciembre del Comité Asesor de Fármacos Psicofarmacológicos (PDAC) ,2006(consultado el 22 de septiembre de 2007 ) .
- (en) Holland C Levenson M, " Evaluación estadística de suicidios en adultos tratados con antidepresivos " [PDF] , Resumen de la reunión del 13 de diciembre del Comité Asesor de Drogas Psicofarmacológicas (PDAC) ,2006(consultado el 22 de septiembre de 2007 ) .
- (in) Marcus SC y Olfson M, " Terapia con medicamentos antidepresivos y suicidio en niños y adultos severamente deprimidos: un estudio de casos y controles " , Archives of General Psychiatry , vol. 63, n o 8,2006, p. 865–872 ( PMID 16894062 , DOI 10.1001 / archpsyc.63.8.865 ).
- (in) Hammad TA, " Revisión y evaluación de datos clínicos. Relación entre las drogas psiquiátricas y el suicidio pediátrico ” [PDF] , FDA,2004(consultado el 29 de mayo de 2008 ) .
- (en) Merry S y Hetrick S, “ inhibidores de la recaptación de serotonina (ISRS) para los trastornos depresivos en niños y adolescentes ” , Cochrane Database Syst Rev , n o 3,2007, CD004851 ( DOI 10.1002 / 14651858.CD004851.pub2 ).
- (en) Saperia J y Gunnell D, " Inhibidores selectivos de la recaptación de serotonina (ISRS) y suicidio en adultos: metanálisis de datos de compañías farmacéuticas de ensayos controlados aleatorios controlados con placebo enviados a la revisión de seguridad de la MHRA " , BMJ , vol. 330, n o 7488,2005, p. 385 ( PMID 15718537 , PMCID 549105 , DOI 10.1136 / bmj.330.7488.385 ).
- (in) Doucette y S Fergusson D, " Asociación entre intentos de suicidio e inhibidores selectivos de la recaptación de serotonina: revisión sistemática de ensayos controlados aleatorios " , BMJ , vol. 330, n o 7488,2005, p. 396 ( DOI 10.1136 / bmj.330.7488.396 ).
- (in) M Stone , " Riesgo de tendencias suicidas en ensayos clínicos de antidepresivos en adultos: análisis de datos patentados presentados a la Administración de Drogas y Alimentos de EE. UU. " , (. Investigación clínica ed) BMJ , vol. 339,2009, b2880 ( PMID 19671933 , DOI 10.1136 / bmj.b2880 ).
- (in) Akiskal Rihmer H y Z, " ¿Los antidepresivos t (h) reat (in) depresivos? Hacia una formulación clínicamente juiciosa de la advertencia de la FDA sobre antidepresivos suicidas a la luz de las estadísticas nacionales de suicidio en declive de muchos países ” , J Affect Disord , vol. 94, núms . 1-3,2006, p. 3 a 13 ( DOI 10.1016 / j.jad.2006.04.003 ).
- (en) I Sakinofsky , " Tratamiento del suicidio en la enfermedad depresiva. Parte I : controversias actuales ” , Canadian Journal of Psychiatry , vol. 52, n o 6 Supl 1,2007, p. 71S - 84S ( PMID 17824354 ).
- (in) "La FDA propone nuevas advertencias sobre el pensamiento suicida y el comportamiento de los adultos jóvenes que toman medicamentos antidepresivos " , FDA,2007(consultado el 29 de mayo de 2008 ) .
- (ja) Departamento de medicamentos y alimentos , “ Información de seguridad de productos farmacéuticos y dispositivos médicos ” [PDF] , 261 , sobre el Ministerio de Salud, Trabajo y Bienestar (Japón) .
- (in) RJ Baldessarini , " Tratamiento con litio y riesgo de suicidio en los principales trastornos afectivos: actualización y nuevos hallazgos " , The Journal of Clinical Psychiatry , vol. 64 Supl 5,2003, p. 44–52 ( PMID 12720484 ).
- (in) A. Cipriani , " Litio en la prevención del suicidio en los trastornos del estado de ánimo: revisión sistemática actualizada y metanálisis " , BMJ , vol. 346, n o 27 de junio 4 ,? '"` Uniq - nowiki-00000508-qinu` "'? . , f3646 - f3646 ( DOI 10.1136 / bmj.f3646 ).
- (in) Ellis SP y Sublette ME, " Metaanálisis de los efectos del ácido eicosapentaenoico (EPA) en ensayos clínicos en la depresión " , J Clin Psychiatry , vol. 72, n o 12,septiembre 2011, p. 1577–1584 ( DOI 10.4088 / JCP.10m06634 ).
- (in) Hannestad J y Bloch MH, " Ácidos grasos omega-3 para el tratamiento de la depresión: revisión sistemática y metanálisis " , Mol Psychiatry , vol. 17, n o 12,septiembre 2011, p. 1272–1282 ( DOI 10.1038 / mp.2011.100 ).
- (in) Estado bajo de ácidos grasos esenciales y vitamina B en un subgrupo de pacientes con esquizofrenia y su respuesta a la suplementación dietética
- Estudio INRA-INSERM sobre deficiencias de omega-3
- tratamiento de la deficiencia de vitamina D puede mejorar la depresión
- Okereke OI, Reynolds III CF, Mischoulon D et al. Efecto de la suplementación con vitamina D3 a largo plazo frente a placebo sobre el riesgo de depresión o síntomas depresivos clínicamente relevantes y sobre el cambio en las puntuaciones del estado de ánimo , JAMA, 2020; 324: 471-480
- Autorización de comercialización para un extracto de hierba de San Juan
- (en) Janine Joyce y Peter G Herbisons , " Reiki para la depresión y la ansiedad " , Base de datos Cochrane de revisiones sistemáticas ,3 de abril de, el año 2015( DOI 10.1002 / 14651858.CD006833.pub2 , leído en línea , consultado el 7 de mayo de 2021 )
- (en) Bonnie Meekums Vicky Karkou y E Andrea Nelson , " Terapia de movimiento de danza para la depresión " , Base de datos Cochrane de revisiones sistemáticas ,19 de febrero de 2015( DOI 10.1002 / 14651858.CD009895.pub2 , leído en línea , consultado el 7 de mayo de 2021 )
- Patrón dietético mediterráneo y prevalencia e incidencia de síntomas depresivos en mujeres de mediana edad: resultados de un gran estudio prospectivo comunitario
- Recomendaciones dietéticas para la prevención de la depresión
- "El azúcar no solo te pica, sino que también puede desencadenar depresión, ansiedad y estrés "
- Sophie Bartczak , " Depresión: el azúcar acusado y el pan blanco ", Le Point ,7 de agosto de 2015( lea en línea , consultado el 16 de julio de 2017 )
- Consumo de café y cafeína y depresión: un metaanálisis de estudios observacionales
- Alimentos que combaten la depresión y la ansiedad
- Ácidos grasos omega-3 en la depresión: revisión de tres estudios
- Ayuno en los trastornos del estado de ánimo: neurobiología y efectividad. Una revisión de la literatura
- Depresión y ansiedad: el ejercicio alivia los síntomas
- El ejercicio regular moderado o intenso previene un comportamiento similar a la depresión sin cambiar el contenido de triptófano del hipocampo en ratones estresados y con deficiencia crónica de triptófano
- Beneficios de la luz solar: un punto brillante para la salud humana
- Impacto de las ventanas y la exposición a la luz natural en la salud general y la calidad del sueño de los trabajadores de oficina: un estudio piloto de casos y controles
- (en) Asociación Americana de Psiquiatría , “ guía de práctica para el tratamiento de pacientes con trastorno depresivo mayor ” , American Journal of Psychiatry , vol. 157, n o Supp 4,2000, p. 1-45 ( PMID 10767867 , leer en línea ).
- (En) Reino Unido ECT Review Group , " Eficacia y seguridad de la terapia electroconvulsiva en los trastornos depresivos: una revisión sistemática y un metanálisis " , Lancet , vol. 361, n o 9360,2003, p. 799–808 ( PMID 12642045 , DOI 10.1016 / S0140-6736 (03) 12705-5 ).
- (en) Kellner CH y LN Bourgon, " Recaída de la depresión después de ECT: una revisión " , The Journal of ECT , vol. 16, n o 1,2000, p. 19–31 ( DOI 10.1097 / 00124509-200003000-00003 , leer en línea ).
- (en) RF Haskett y Sackeim HA, " Continuación de la farmacoterapia en la prevención de recaídas después de la terapia electroconvulsiva: un ensayo controlado aleatorio " , JAMA: Revista de la Asociación Médica Estadounidense , vol. 285, n o 10,2001, p. 1299–1307 ( DOI 10.1001 / jama.285.10.1299 , leer en línea ).
- (in) Mulsant BH y JD Tew, " Recaída durante la continuación de la farmacoterapia después de una respuesta aguda a la TEC: una comparación de la atención habitual frente al tratamiento protocolizado " , Annals of Clinical Psychiatry , vol. 19, n o 1,2007, p. 1–4 ( DOI 10.1080 / 10401230601163360 ).
- (in) Petrides G y M Frederikse, " Terapia electroconvulsiva de continuación y mantenimiento para el tratamiento de la enfermedad depresiva: una respuesta al aplazamiento del Instituto Nacional de Excelencia Clínica " , The Journal of ECT , vol. 22, n o 1,2006, p. 13-17 ( PMID 16633200 , DOI 10.1097 / 00124509-200603000-00003 , leer en línea ).
- (en) " Estimaciones de países de la OMS sobre enfermedades y lesiones " , Organización Mundial de la Salud (consultado el 11 de noviembre de 2009 ) .
- (in) T Your , " Años vividos con discapacidad (YLD) para 1160 secuelas de 289 enfermedades y lesiones 1990-2010: un análisis sistemático para el Estudio de carga global de enfermedad 2010 " , Lancet , vol. 380, n o 9859,2010, p. 2163–2196.
- (en) Caraveo-A. y Andrade L, “ Epidemiología de los episodios depresivos mayores: resultados de las encuestas del Consorcio Internacional de Epidemiología Psiquiátrica (ICPE) ” , Int J Methods Psychiatr Res , vol. 12, n o 1,2005, p. 3–21 ( DOI 10.1002 / mpr.138 , leer en línea ).
- (in) Berglund P y Kessler RC, " Distribución de la prevalencia de por vida y la edad de aparición de los trastornos del DSM- IV en la replicación de la Encuesta Nacional de Comorbilidad " , Archives of General Psychiatry , vol. 62, n o 6,2005, p. 593–602 ( DOI 10.1001 / archpsyc.62.6.593 ).
- (in) Laird NM y Murphy JM, " Una perspectiva de 40 años sobre la prevalencia de la depresión: el estudio del condado de Stirling " , Archives of General Psychiatry , vol. 57, n o 3,2000, p. 209–215 ( DOI 10.1001 / archpsyc.57.3.209 ).
- François Beck, Romain Guignard, " Depresión en Francia: evolución de la prevalencia, el recurso al cuidado y el sentimiento de información de la población en comparación con 2005 ", La Santé de l'homme , n o 421,2012.
- Sylvie Riou-Milliot y Elena Sender, " Comprensión y superación de la depresión: casi el 5% de la población se ve afectada por la depresión cada año ", Sciences et Avenir , n o 732,Febrero de 2008, p. 48.
- (de) / (fr) Peter Rüesch, Andreas Bänziger, Sibylle Juvalta, “ Recours et needs en santé psychiatrique a nivel regional en Suiza. Bases de datos, modelos estadísticos, selección de resultados: un estudio exploratorio ” [PDF] , Observatorio Suizo de Salud (Obsan), Neuchâtel ,4 de junio de 2013(consultado el 7 de junio de 2013 ) ,pág. 19.
- (en) C Kuehner , “ Diferencias de género en la depresión unipolar: Una actualización de los hallazgos epidemiológicos y posibles explicaciones ” , Acta Psychiatrica Scandinavica , vol. 108, n o 3,2003, p. 163-174 ( DOI 10.1034 / j.1600-0447.2003.00204.x ).
- (en) Anthony JC y Eaton WW, " Historia natural del programa de entrevistas de diagnóstico / depresión mayor del DSM-IV. Seguimiento de la zona de captación epidemiológica de Baltimore ” , Archives of General Psychiatry , vol. 54, n o 11,1997, p. 993–999.
- (en) Rickards H , " depresión en trastornos neurológicos: la enfermedad de Parkinson, esclerosis múltiple, y el accidente cerebrovascular " , Journal of Neurology Neurocirugía y Psiquiatría , vol. 76,2005, i48 - i52 ( DOI 10.1136 / jnnp.2004.060426 , leer en línea ).
- (in) Honig A y Strik JJ, " Depresión e infarto de miocardio: relación entre corazón y mente " , Progreso en Neuropsicofarmacología y psiquiatría biológica , vol. 25, n o 4,2001, p. 879–892 ( DOI 10.1016 / S0278-5846 (01) 00150-6 ).
- (in) Jorm AF , " ¿La vejez reduce el riesgo de ansiedad y depresión? Una revisión de los estudios epidemiológicos a lo largo de la vida adulta ” , Medicina Psicológica , vol. 30, n o 1,2000, p. 11-22 ( DOI 10.1017 / S0033291799001452 ).
- (en) Gelder, M., Mayou, R. y Geddes, J. 2005. Psiquiatría . 3ª ed. Nueva York: Oxford. página 105 .
- " Trastorno depresivo: atención al paciente y uso óptimo del sistema asistencial y pautas terapéuticas " , OPINIÓN DEL CONSEJO SUPERIOR DE SALUD n o 8155 , Consejo Superior de Salud,diciembre 2013(consultado el 4 de marzo de 2014 ) .
-
Aforismos (Hipócrates) / Sección 6 ( transl. Cap. V. Daremberg)
 ( Wikisource )
( Wikisource )
- Philippe Remacle ( traducido a Philippe Remacle, Philippe Renault, François-Dominique Fournier, JP Murcia, Thierry Vebr, Caroline Carrat), “ Hippocrate. Aforismos. ΑΦΟΡΙΣΜΟΙ: Sección 6 ” , sobre la Antigüedad griega y latina de la Edad Media : “ 23. Si el miedo o la tristeza persisten durante mucho tiempo es por melancolía ” .
- (en) presionar. (Dakota del Norte). “ Diccionario de etimología en línea ” (consultado el 30 de junio de 2008 ) .
- The Wolpert, " Tristeza maligna: la anatomía de la depresión " , The New York Times ,1993(consultado el 30 de octubre de 2008 ) .
- (en) Berrios GE , " Melancolía y depresión durante el siglo XIX: una historia conceptual " , British Journal of Psychiatry , vol. 153,1988, p. 298–304 ( DOI 10.1192 / bjp.153.3.298 ).
- (en) K Davison , " Aspectos históricos de los trastornos del estado de ánimo " , Psiquiatría , vol. 5, n o 4,2006, p. 115-118 ( DOI 10.1383 / psyt.2006.5.4.115 ).
- (en) AJ Lewis , " Melancholia: Una revisión histórica " , Journal of Mental Science , vol. 80,1934, p. 1–42 ( DOI 10.1192 / bjp.80.328.1 ).
- Asociación Americana de Psiquiatría, 2000 , p. 36–37, 40.
- (in) Schildkraut, JJ, " La hipótesis de las catecolaminas de los trastornos afectivos: una revisión de la evidencia de apoyo " , American Journal of Psychiatry , vol. 122, n o 5,1965, p. 509-522 ( PMID 5319766 , DOI 10.1176 / appi.ajp.122.5.509 ).
- Hiperestimulabilidades - la teoría de la desintegración positiva - los superdotados
- (in) Endicott J Spitzer RL, " El desarrollo de criterios de diagnóstico en psiquiatría " [PDF] (consultado el 8 de noviembre de 2008 ) .
- (en) Maier W y Philipp M, “ El concepto de la depresión mayor. Yo . Comparación descriptiva de seis definiciones operativas en competencia, incluidas ICD-10 y DSM- III -R ” ( Archivo • Wikiwix • Archive.is • Google • Que faire? ) , Archivos europeos de psiquiatría y neurociencia clínica ,1991( PMID 1829000 , DOI 10.1007 / BF02189537 ) ,pág. 258-265.
- (en) AM Gruenberg, " Clasificación de la depresión: Criterios de investigación y diagnóstico: DSM- IV y ICD-10 " [PDF] , wiley.com,2005(consultado el 30 de octubre de 2008 ) .
- (en) Tom G. Bolwig y Edward Shorter , " Melancholia: Beyond DSM beyond neurotransmisters. Actas de una conferencia, mayo de 2006, Copenhague, Dinamarca ” , Acta Psychiatrica Scandinavica Suppl , vol. 115, n o 433,2007, p. 4–183 ( DOI 10.1111 / j.1600-0447.2007.00956.x ).
- (in) Bolwig TG y Fink M, " Melancholia: Se recomienda la restauración en la clasificación psiquiátrica " , Acta Psychiatrica Scandinavica , vol. 115, n o 22007, p. 89–92 ( PMID 17244171 , DOI 10.1111 / j.1600-0447.2006.00943.x ).
- (en) David Healy , The Antidepressant Era , Cambridge, MA, Harvard University Press,1999, 317 p. ( ISBN 0-674-03958-0 , leer en línea ) , pág. 42.
- David Healy. Déjalos comer Prozac. La relación malsana entre la industria farmacéutica y la depresión. Prensa de la Universidad de Nueva York. 2004, pág. 10.
- Jean-Claude Maleval. "Una" burbuja "de depresión. 1ª parte: la invención de la enfermedad depresiva ”. Medicamento. Desde la medicina basada en la evidencia hasta nuestras prácticas. John Libbey Eurotext. 2009, vol 5, n ° 5, págs. 225-230.
- Jean-Claude Maleval. Una "burbuja" de depresión. Parte 2: ¿prevenir la supuesta enfermedad depresiva ?. Medicamento. Desde la medicina basada en la evidencia hasta nuestras prácticas. John Libbey Eurotext. 2009, vol 5, n ° 6, p. 268-271.
- Horwitz AV, Wakefield JC - La pérdida de la tristeza. Cómo la psiquiatría transformó el dolor normal en trastorno depresivo. Prensa de la Universidad de Oxford. 2007, pág. 161.
- (en) Wolf, Joshua, " Lincoln's Great Depression " en www.theatlantic.com The Atlantic ,Octubre de 2005(consultado el 10 de octubre de 2009 ) .
- (en) Maloney E, " Las guerras de la depresión: ¿el honesto Abe habría escrito el discurso de Gettysburg en Prozac? » , Revista Slate ,2005(consultado el 3 de octubre de 2008 ) .
- (in) Karasz A , " Diferencias culturales en modelos conceptuales de depresión " , Ciencias Sociales en Medicina , vol. 60, n o 7,2005, p. 1625–1635 ( PMID 15652693 , DOI 10.1016 / j.socscimed.2004.08.011 ).
- (in) F Tilbury , " Hay huérfanos en África que todavía buscan mis manos ': mujeres africanas refugiadas y las fuentes de angustia emocional " , Health Sociology Review , vol. 13, n o 1,2004, p. 54–64 ( DOI 10.5555 / hesr.2004.13.1.54 , leer en línea ).
- (in) F Tilbury , " Hay huérfanos en África que todavía buscan mis manos ': mujeres africanas refugiadas y las fuentes de angustia emocional " , Health Sociology Review , vol. 13, n o 1,2004, p. 54–64. ( PMID 11384889 , DOI 10.5555 / hesr.2004.13.1.54 , leer en línea )
- (en) Gordon Parker , " ¿Se sobrediagnostica la depresión? Sí ” , BMJ , vol. 335, n o 7615,2007, p. 328 ( DOI 10.1136 / bmj.39268.475799.AD , leer en línea ).
- (in) Bentall R Pilgrim D, " La medicalización de la miseria: un análisis realista crítico del concepto de depresión " , Journal of Mental Health , vol. 8, n o 3,1999, p. 261-274. ( DOI 10.1080 / 09638239917580 , leer en línea )
- (en) Steibel W ( Productor ), " ¿Es la depresión una enfermedad? » , Debatesdebates ,1998(consultado el 16 de noviembre de 2008 ) .
- (en) Hillman J (T Moore, Ed.) , A blue fire: Escritos seleccionados de James Hillman , Nueva York, NY, EE. UU., Harper & Row,1989( ISBN 0-06-016132-9 ) , pág. 152-153.
- (en) Miranda Seymour , Mary Shelley , Grove Press,2002, 655 p. ( ISBN 0-8021-3948-5 , leer en línea ) , pág. 560-561.
- (in) " Biography of Henry James " , Public Broadcasting Service (consultado el 19 de agosto de 2008 ) .
- (en) Burlingame, Michael , El mundo interior de Abraham Lincoln , Urbana, University of Illinois Press,1997( ISBN 0-252-06667-7 ).
- (en) E. Pita, " Una conversación íntima con ... Leonard Cohen " ,2001(consultado el 3 de octubre de 2008 ) .
- (En) Palmer BW, ND Jeste, " Tennessee Williams " , Revista estadounidense de psiquiatría geriátrica , vol. 12, n o 4,2004, p. 370–375 ( PMID 15249274 , DOI 10.1176 / appi.ajgp.12.4.370 ).
- (en) James H (Ed.) , Cartas de William James , Vol. 1 y 2, Montana, Estados Unidos, Kessinger Publishing Co,1920( ISBN 978-0-7661-7566-2 ) , pág. 147-148.
- Hergenhahn , 2005 , p. 311.
- (en) D. Cohen , JB Watson: El fundador del conductismo , Londres, Reino Unido, Routledge & Kegan Paul,1979, 297 p. ( ISBN 0-7100-0054-5 ) , pág. 7.
- (in) Andreasen NC , " La relación entre la creatividad y los trastornos del estado de ánimo " , Diálogos en neurociencia clínica , vol. 10, n o 22008, p. 251-255.
- (en) DK Simonton , " ¿Están relacionados el genio y la locura? Respuestas contemporáneas a una pregunta antigua ” , Psychiatric Times , vol. 22, n o 7,2005( > leer en línea ).
- (en) Heffernan CF , La musa melancólica: Chaucer, Shakespeare y la medicina temprano , Pittsburgh, PA, Estados Unidos, Duquesne University Press,1996, 185 p. ( ISBN 0-8207-0262-5 ).
- "Un dolor sin punzadas, vacío, oscuro y lúgubre, / Un dolor somnoliento, sofocado y sin pasión, / Que no encuentra salida o alivio natural / En palabras, suspiros o lágrimas"
- (en) Sterba R , " La 'crisis mental' de John Stuart Mill " , Psychoanalytic Quarterly , vol. 16, n o 21947, p. 271–272 ( leído en línea , consultado el 5 de noviembre de 2008 ).
- (en) " Perro Negro de Churchill:? La historia del 'Perro Negro' como una metáfora de la depresión " , página web del Instituto Perro Negro (consultado el 18 de de agosto de 2008 ) .
- (en) Jorm AF, Angermeyer M, Katschnig H, Necesidad insatisfecha en psiquiatría: problemas, recursos, respuestas , Cambridge (GB), Cambridge University Press,2000, 444 p. ( ISBN 0-521-66229-X ) , pág. 409.
- (en) Tylee A, Paykel ES, " La campaña de derrota a la depresión: psiquiatría en la arena pública " , American Journal of Psychiatry , vol. 154, n o 6 Supl,1997, p. 59–65 ( PMID 9167546 ).
- (En) Hart D Paykel ES, " Cambios en las actitudes públicas hacia la depresión durante la campaña Derrotar la depresión " , British Journal of Psychiatry , vol. 173,1998, p. 519–522 ( PMID 9926082 , DOI 10.1192 / bjp.173.6.519 ).
Obras mencionadas
- (en) Asociación Estadounidense de Psiquiatría , Manual diagnóstico y estadístico de trastornos mentales, cuarta edición, revisión del texto: DSM- IV -TR , Washington, DC, American Psychiatric Publishing, Inc.,2000, 943 p. ( ISBN 0-89042-025-4 )
- (en) Barlow , Psicología anormal: Un enfoque integrador (5a ed.) , Belmont, CA, Estados Unidos, Thomson Wadsworth,2005( ISBN 0-534-63356-0 )
- (en) (AT, Rush J, Shaw BF, Emery G) Beck , Terapia cognitiva de la depresión , Nueva York, NY, EE. UU., Guilford Press,1987( ISBN 0-89862-919-5 )
- (en) Karen Michele; Freeman, Arthur M.; Epstein, Norman Simon , Depresión en la familia , Nueva York, Haworth Press,1986( ISBN 0-86656-624-4 )
- (en) BR Hergenhahn , Introducción a la historia de la psicología , Belmont, CA, EE. UU., Thomson Wadsworth,2005, 672 p. ( ISBN 0-534-55401-6 , leer en línea )
- (en) Rolio May , El descubrimiento del ser: Escritos en psicología existencial , Nueva York, NY, Estados Unidos, WW Norton & Company,1994, 192 p. ( ISBN 0-393-31240-2 )
- (en) Dusan Hadzi-Pavlovic y Gordon Parker , Melancholia: un trastorno del movimiento y el estado de ánimo: una revisión fenomenológica y neurobiológica , Cambridge, Reino Unido, Cambridge University Press,1996( ISBN 0-521-47275-X )
- (en) Royal Pharmaceutical Society of Great Britain , British National Formulary (BNF 56) , Reino Unido, BMJ Group y RPS Publishing,2008( ISBN 978-0-85369-778-7 , leer en línea )
- (en) Benjamin James Sadock , Harold I. Kaplan y Virginia Alcott Sadock , Sinopsis de psiquiatría de Kaplan & Sadock: ciencias del comportamiento / psiquiatría clínica , Filadelfia, Lippincott Williams & Wilkins,2003( ISBN 0-7817-3183-6 )
Apéndices
Bibliografía
- Mélanie Klein , Duelo y depresión , Payot, 2004, ( ISBN 2-228-89813-9 )
- Éric Laurent y Pierre Vandel (eds.), Del estado de ánimo normal a la depresión en psicología cognitiva, neurociencias y psiquiatría , De Boeck Supérieur, 2016, 320 págs. ( ISBN 9782353273546 )
- Jean Bergeret , Depresión y estados fronterizos , Payot, 1992, coll. "Ciencia del hombre", ( ISBN 2-228-88597-5 )
- Roland Chemama, Depresión, la gran neurosis contemporánea , Erès, 2006
- Alain Ehrenberg , La fatiga de ser uno mismo. Depresión y sociedad , París, Odile Jacob, 2000
- Sigmund Freud , Duelo y melancolía , Obras completas , vol. XII . PUF, 1988
- Moussa Nabati , Depression , Ediciones Bernet-Danilo, 1989
- Moussa Nabati , Depresión: ¿una enfermedad o una oportunidad? , Fayard, 2005
- Emmy Gut, Depresión productiva e improductiva. Éxito o fracaso de un proceso vital , PUF, 1993
- André Haynal y Serge Lebovici , Depresión y creatividad: el significado de la desesperación , Césura Lyon Édition, 1987, ( ISBN 2-905709-06-5 )
- Edith Jacobson , Las depresiones. Estados normales, neuróticos y psicóticos , Payot 1979, ( ISBN 2-228-88131-7 )
- Jean-Michel Quinodoz, La domesticación de la soledad . Prensas Universitarias de Francia, 1992, ( ISBN 2-13-044472-5 )
- Mikkel Borch-Jacobsen , Varias locuras. De la histeria a la depresión , los impedimentos del pensamiento redondo, 2002
- David Healy, The Time of Depression , 1998, (traducción al francés: Les Empêcheurs de rire en rond, 2002)
- Philippe Pignarre , Cómo la depresión se convirtió en epidemia , París, La Découverte, 2001, 152 p. ( OCLC 48448883 )
- Étienne Payen, Depresión positiva: encontrar y orientarse en la depresión , Bruselas, Éditions De Boeck, 2007, 91 p. ( OCLC 156854767 )
- Christian St-Germain, Paxil Blues: Antidepresivos: Sociedad bajo la influencia , Montreal, ed. Boréal, 2005, 163 p. ( OCLC 63176445 )
- David Gourion, Henri Lôo, Las noches del alma: curación de la depresión , París, Éditions Odile Jacob, 2007, 288 p. ( OCLC 422121824 )
- Colectiva, para el Ministerio de Sanidad francés, Guía: depresión: Más información para salir de ella , París, Inpes ,octubre de 2007, 88 p. , PDF, tapa blanda ( ISBN 978-2-916192-02-4 , OCLC 470817853 , leer en línea )
- Frédéric Rouillon, Trastornos depresivos recurrentes , John Libbey Eurotext, 2004, 112 p. , ( ISBN 978-2-7420046-7-6 )
Artículos relacionados
- Teoría psicoanalítica de la depresión
- Depresión anaclítica
- Depresión resistente
- Posición depresiva
- Depresión perinatal
- Estado de ánimo deprimido
- Crisis existencial
- Aislamiento social
- Melancolía
- Suicidio
- Síndrome de enfermedad posorgásmica
- Depresión en niños y adolescentes
- Taedium vitae