Dificultad respiratoria
Dificultad respiratoria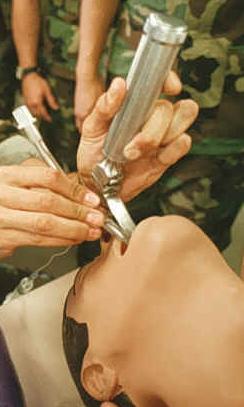 La intubación orotraqueal (aquí mostrada en un maniquí) es un tratamiento para la dificultad respiratoria.
La intubación orotraqueal (aquí mostrada en un maniquí) es un tratamiento para la dificultad respiratoria.
| Especialidad | Medicina de urgencias, neumología y reanimación. |
|---|
| CISP - 2 | R99 |
|---|---|
| ICD - 10 | J96.0 |
| Enfermedades DB | 6623 |
| eMedicina | 167981 |
| eMedicina | med / 2011 |
| Malla | D012131 |
| Síntomas | Disnea , cianosis . |
| Causas | Enfermedad pulmonar , insuficiencia cardíaca , síndrome de dificultad respiratoria aguda , descompensación de la EPOC . |
| Tratamiento | Oxigenoterapia y tratamiento de la causa. |
La dificultad respiratoria es una insuficiencia respiratoria que se produce de forma abrupta y se manifiesta como disnea importante (dificultad para respirar). El sistema respiratorio ya no puede garantizar el intercambio normal de gases de oxígeno y dióxido de carbono . Es una emergencia médica que puede poner en peligro la vida del paciente y causa alrededor de un tercio de las hospitalizaciones en las unidades de cuidados intensivos.
Hay dos tipos principales de dificultad respiratoria: hipoxémica , cuando solo se reduce la presión parcial de oxígeno en la sangre arterial, e hipercápnica , cuando se agrega un aumento en la presión parcial de dióxido de carbono .
El diagnóstico de dificultad respiratoria es sobre todo clínico: son necesarios pocos exámenes adicionales, y estos están dominados por la medición del contenido de oxígeno de la sangre por un saturómetro , el estudio de los gases de la sangre por una muestra arterial y el tórax x -ray . Sin embargo, otros exámenes permitirán afinar el diagnóstico etiológico e identificar el proceso que causa la falla.
Tanto los adultos como los niños pueden sufrir dificultad respiratoria. En los adultos, las infecciones pulmonares , las descompensaciones de la bronquitis crónica , el síndrome de dificultad respiratoria aguda (SDRA) y la insuficiencia cardíaca se encuentran entre las causas más comunes. En los niños pequeños, la bronquiolitis y las infecciones pulmonares bacterianas son las más afectadas. En los recién nacidos, el ARDS y la inhalación de meconio están involucrados principalmente.
El tratamiento de la dificultad respiratoria se basa principalmente en el suministro adicional de oxígeno inhalado. Esto se puede lograr en primera instancia con gafas de oxígeno , una máscara de alta concentración o un sistema de terapia de oxígeno nasal de alto flujo . Si este tratamiento es insuficiente, se configura la asistencia ventilatoria . Esto puede ser no invasivo , mediante una máscara nasolabial que proporciona aire presurizado al paciente, o invasivo, mediante intubación traqueal . Como último recurso, en algunos casos, se puede iniciar la oxigenación por membrana extracorpórea (ECMO). La causa de la dificultad respiratoria se trata en paralelo.
El tratamiento es seguido principalmente por síntomas, oxímetro de pulso y análisis de gases en sangre arterial.
El pronóstico de la dificultad respiratoria es muy variable según la causa. La letalidad global es aproximadamente del 30% y más alta para pacientes en edades extremas de la vida, aquellos con comorbilidades importantes y aquellos con mayor gravedad inicial. En los pacientes que sobreviven, la recuperación de la función pulmonar es prolongada, pero las secuelas respiratorias son generalmente moderadas. Sin embargo, la calidad de vida puede permanecer afectada durante varios años.
Epidemiología
La incidencia de dificultad respiratoria es, en Europa occidental, entre 78 y 150 por 100.000 habitantes.
Un estudio realizado en 2002 en aproximadamente 1.500 pacientes adultos ingresados en unidades de cuidados intensivos en 16 países encontró que el 32% ingresó por dificultad respiratoria. Entre los pacientes ingresados por otros motivos, el 35% presentó dificultad respiratoria durante el curso de su patología inicial.
En cuanto a los niños, este es un motivo frecuente de ingreso en cuidados intensivos pediátricos, afectando hasta a dos tercios de los pacientes. En un estudio británico sobre los motivos de ingreso en unidades de cuidados intensivos pediátricos, las causas respiratorias afectaron al 20% de los niños en 1982, al 19% en 1995 y al 27% en 2006.
Definición y fisiopatología
General
La insuficiencia respiratoria aguda ocurre cuando el sistema respiratorio de repente deja de proporcionar intercambio gaseoso de oxígeno y dióxido de carbono . Suele definirse por el análisis de gases disueltos en sangre arterial . Una presión parcial de oxígeno arterial ( PaO 2 ) de menos de 60 mmHg (es decir, 8,0 kPa ) es el valor umbral utilizado para definir el estado de hipoxemia . Esto se refleja en una disminución de la oximetría de pulso , con saturación periférica de oxígeno (SpO 2 ) entre 80 y 94%.
Tipos de dificultad respiratoria
Generalmente distinguimos:
- hipoxémica insuficiencia respiratoria , conocido como "Tipo 1",
- insuficiencia respiratoria hipercápnica , conocida como "tipo 2".
- Algunos médicos también distinguen entre insuficiencia respiratoria aguda, conocida como “tipo 3” (en contexto perioperatorio) y “tipo 4” (que ocurre durante un estado de shock hemodinámico ).
Insuficiencia respiratoria hipoxémica
La insuficiencia respiratoria hipoxémica puede ocurrir en varias circunstancias que conducen al fallo del pulmón mismo: una relación ventilación / perfusión inadecuada, aparición de un efecto de derivación , alteración de la difusión alveolo-capilar o hipoventilación alveolar.
Insuficiencia respiratoria hipercápnica
La insuficiencia respiratoria hipercápnica se produce durante anomalías en la mecánica de la ventilación que impiden la eliminación de CO 2 . La hipoxemia se acompaña de hipercapnia, definida por una PaCO 2 superior a 45 mmHg (es decir, 6,0 kPa ). La acumulación de CO 2 reduce el pH sanguíneo; una acidosis respiratoria se resuelve cuando se reduce a menos de 7,35 .
Caso especial de niños
Los niños, especialmente los más pequeños, tienen más probabilidades de tener dificultad respiratoria que los adultos. De hecho, las secciones más pequeñas de sus vías respiratorias aumentan la resistencia al flujo de aire y facilitan la obstrucción bronquial por secreciones o edema. La menor rigidez de su pared torácica también contribuye a un mayor trabajo ventilatorio. El diafragma y los músculos respiratorios accesorios también contienen fibras musculares menos lentas que las del adulto, lo que facilita el agotamiento respiratorio. Finalmente, los niños muy pequeños tienen un sistema nervioso inmaduro que los predispone a la apnea y bradipnea .
Signos clínicos
El diagnóstico de dificultad respiratoria es principalmente clínico y puede establecerse directamente en la cabecera del paciente. El cuadro clínico combina las consecuencias directas del ataque al sistema respiratorio y las medidas compensatorias implementadas por el cuerpo.
Los signos de lucha están dominados por un aumento de la frecuencia respiratoria ( polipnea ) que puede estar asociado con la tensión de los músculos respiratorios.
Los signos de gravedad, también llamados signos de quiebra, varían según los órganos afectados. Reflejan el impacto global de la dificultad respiratoria y con mayor frecuencia indican la necesidad de asistencia respiratoria. A nivel respiratorio, la respiración abdominal paradójica y la cianosis son los signos principales. Este último puede faltar en la anemia mayor, si el nivel de hemoglobina es inferior a 5 g · dl -1 . Neurológicamente, la hipercapnia, cuando está presente, causa asterixis y alteraciones en el estado de alerta y el comportamiento (agitación o coma). Finalmente, en el plan circulatorio, el cor pulmonale agudo es una insuficiencia cardíaca derecha. Se acompaña de un pulso paradójico y puede asociarse a insuficiencia cardiovascular hasta shock .
Cuando hay hipercapnia , el cuadro puede complementarse con sudoración profusa.
Los pacientes, tanto adultos como niños, portadores de enfermedades neuromusculares, pueden presentar pocos signos clínicos; en estas poblaciones, la dificultad respiratoria debe provocarse fácilmente y debe realizarse la medición de los gases arteriales. En los ancianos, los signos clínicos menos claros pueden llevar a un diagnóstico errático.
Exámenes adicionales
Las mediciones de las constantes fisiológicas ( frecuencia cardíaca y respiratoria , presión arterial , saturación de oxígeno ) completan el examen clínico y permiten una evaluación rápida de la gravedad de la situación. Son necesarios pocos exámenes adicionales para establecer el diagnóstico de dificultad respiratoria. En situaciones de emergencia, las radiografías de tórax y las pruebas de gasometría arterial son los únicos exámenes necesarios para hacer un diagnóstico. Sin embargo, según los primeros elementos de orientación, se podrían realizar otros exámenes para especificar la causa de la dificultad respiratoria. Sin embargo, no deben retrasar el inicio del tratamiento.
El análisis de sangre estándar puede apuntar a una causa: hiperleucocitosis en caso de infección bacteriana, aumento de la PCR en caso de inflamación, aumento del dímero D en caso de embolia pulmonar , BNP en caso de insuficiencia cardíaca.
El ecocardiograma y el pleural pueden ser útiles para diferenciar las causas de insuficiencia respiratoria hipoxémica. La tomografía computarizada (TC) de tórax puede buscar embolia pulmonar, signos de fibrosis o especificar lesiones más finas visualizadas en la radiografía de tórax. En un contexto infeccioso (fiebre o esputo purulento), el análisis del esputo , así como los hemocultivos pueden permitir la búsqueda de los gérmenes responsables. Se busca sistemáticamente una gripe durante las epidemias en el paciente febril.
La broncoscopia puede estar indicada cuando la causa de la dificultad respiratoria no es obvia. Permite tomar muestras con fines bacteriológicos, pero también explorar la morfología del árbol bronquial realizando biopsias si es necesario, y realizar un lavado broncoalveolar .
Procedimiento de diagnóstico
Hay muchas causas de dificultad respiratoria. El diagnóstico etiológico se basa en el examen clínico, complementado con radiografía de tórax y análisis de gases arteriales.
El primer paso de diagnóstico es comprobar la libertad de las vías respiratorias superiores. Este diagnóstico es clínico. La inhalación de un cuerpo extraño es la causa más común en niños y ancianos que padecen trastornos de la deglución, pero es probable que esté involucrada cualquier enfermedad que provoque una obstrucción laríngea o traqueal otorrinolaringológica. Por tanto, pueden estar implicados un tumor de laringe , estenosis traqueal estrecha, epiglotitis o angioedema . Cuando las vías respiratorias están libres, las radiografías de tórax y la auscultación pueden diagnosticar daños en la pleura y el parénquima pulmonar . A nivel pleural, es probable que cualquier derrame de gran abundancia ( neumotórax o derrame de líquido ) cause dificultad respiratoria. A nivel pulmonar, una atelectasia es la ausencia de ventilación de un territorio más o menos importante, muchas veces por obstrucción mecánica. Las enfermedades pulmonares , particularmente bacterianas, que afectan un volumen pulmonar significativo son una causa común de dificultad respiratoria, así como edema pulmonar, ya sea cardíaco ( edema pulmonar agudo ) o lesión ( síndrome de dificultad respiratoria aguda o SDRA). En el último caso, es importante tener en cuenta que es probable que la neumonía, ya sea bacteriana o viral (por ejemplo, Covid-19 ), sea la causa del SDRA. Finalmente, los ataques de enfermedad pulmonar intersticial pueden ser la causa de dificultad respiratoria. En pacientes en tratamiento por enfermedad cancerosa, es importante especificar la fecha de la última quimioterapia y, si corresponde, de un trasplante de médula ósea . De hecho, es probable que estos tratamientos produzcan inmunosupresión, por lo que deben buscarse infecciones oportunistas.
Cuando la radiografía y el examen clínico no son de gran ayuda, la medición de gases arteriales permite orientar el diagnóstico. La normalidad de la capnia (presión de CO 2 ) y del pH apunta hacia una embolia pulmonar o un asma aguda grave . La embolia se buscará mediante una TC torácica; la exploración física puede ser muy tosca, pero también incluye signos de insuficiencia cardíaca derecha y cor pulmonale agudo, especialmente en casos de embolia masiva y proximal. Cuando las mediciones de gases indican acidosis respiratoria, que se manifiesta como un aumento de capnia y bicarbonatos, la dificultad respiratoria suele ser el resultado de la descompensación de una patología crónica. Con mayor frecuencia es la exacerbación de la enfermedad pulmonar obstructiva crónica (EPOC). Puede estar involucrado daño neuromuscular como miastenia gravis o síndrome de Guillain-Barré . La poliomielitis fue una causa común hasta la introducción de la vacuna; la ventilación pulmonar de los pacientes se aseguró, después de la fase aguda, mediante un pulmón de acero . Finalmente, el daño parietal también puede ser responsable de la dificultad respiratoria. Las fracturas costales múltiples pueden estar involucradas, particularmente en pacientes cuyo estado ventilatorio básico es precario. Las miopatías , ya sean congénitas o adquiridas, también se ven afectadas en ocasiones, por una infracción de los músculos inspiratorios. En el caso de estas enfermedades crónicas, es necesario buscar el elemento que provocó la descompensación: la sobreinfección bronquial, la embolia pulmonar, la neumopatía, la cirugía de tórax o la insuficiencia cardíaca izquierda también pueden ser responsables de la dificultad respiratoria. También puede estar involucrado el envenenamiento con opiáceos u otras sustancias que tienen un efecto depresor respiratorio.
Causas
La dificultad respiratoria es inducida por la falta de surfactante pulmonar (surfactante cuyas proteínas surfactantes no solo facilitan el intercambio de oxígeno y CO2, sino que protegen contra virus como la influenza A ). Esta deficiencia de surfactante puede tener múltiples causas, a veces exacerbadas en los hombres porque la producción de surfactante pulmonar está ligada al sistema hormonal y principalmente controlada por el cromosoma X (los humanos solo tenemos uno). Por ejemplo, la dihidrotestosterona la inhibe en el feto masculino y femenino. Por el contrario, un antiandrógeno (p. Ej., Flutamida ) suprime el dimorfismo sexual en la producción de tensioactivos.
En adultos
En adultos, debido a estudios muy heterogéneos, faltan datos sobre la distribución global de las diversas causas de dificultad respiratoria.
Un estudio de 1995 sobre una cohorte alemana encontró infecciones pulmonares (15%, incluida la neumonía por aspiración ) como la etiología más común, seguida de causas cardíacas con shock cardiogénico (13%) e insuficiencia cardíaca izquierda (7, 6%).
Una cohorte escandinava estudiada en 1999 encontró infecciones pulmonares (23%) como causa primaria, seguidas de atelectasia (15%) y descompensaciones de enfermedad pulmonar obstructiva crónica (13%), luego insuficiencia cardíaca izquierda (9%); el shock cardiogénico está involucrado en sólo el 5% de los casos.
El análisis de una cohorte de Brasil en 2011 llevado a cabo en unidades médicas y quirúrgicas intensivos encontró, como la causa médica líder de dificultad respiratoria, síndrome de dificultad respiratoria aguda (SDRA) (10%) seguido de la neumonía (8%).), No sepsis pulmonar (7%), insuficiencia cardíaca (6%) y traumatismo torácico (6%). Sin embargo, la mayoría de los pacientes (38%) habían desarrollado insuficiencia respiratoria aguda inmediatamente después de la cirugía.
La neumonía bacteriana adquirida en la comunidad implica la hospitalización en solo el 20% de los casos; sólo el 10% de los cuales presentará dificultad respiratoria. Pero en pacientes inmunodeprimidos , la dificultad respiratoria es el primer motivo de hospitalización en cuidados intensivos y cuidados intensivos, principalmente por infecciones pulmonares; puede ser tanto una neumonía clásica transmitida por la comunidad como infecciones oportunistas , en particular infecciones fúngicas. Más raramente, puede ser un efecto secundario de algunos tratamientos contra el cáncer, particularmente la quimioterapia y ciertas terapias dirigidas pueden ser responsables de neumonitis por hipersensibilidad como neumonitis intersticial . En los pacientes con cáncer activo, sin embargo, la neumonitis bacteriana es la causa más común (47%), seguida de las infecciones oportunistas (31%), y en el 22% de los casos las causas no infecciosas.
El SDRA afecta a entre el 1,7 y el 19,5% de todos los pacientes ingresados en unidades de cuidados intensivos para adultos, y la mayoría de las veces se informa de cifras de alrededor del 7%.
En la enfermedad pulmonar intersticial , como la fibrosis pulmonar idiopática , la dificultad respiratoria puede ocurrir en dos casos principales. En pacientes ya diagnosticados, una exacerbación aguda corresponde al deterioro, durante menos de un mes, del estado respiratorio y de las lesiones observadas en la imagen, sin patología pulmonar asociada. Sin embargo, la dificultad respiratoria puede ser el modo de descubrimiento de la enfermedad intersticial, en particular de la fibrosis pulmonar idiopática, la conectivitis y vasculitis con afectación pulmonar y la fibrosis inducida por fármacos.
En ninos
La principal causa de dificultad respiratoria en los recién nacidos ( generalmente bebés prematuros ) es la deficiencia de surfactante pulmonar . Esta angustia se puede prevenir mediante la terapia prenatal con corticosteroides (que, sin embargo, es más eficaz en las niñas que en los niños); esta diferencia en la producción de tensioactivos pulmonares fetales según el sexo también se observa en el modelo animal , influido a priori por el receptor de andrógenos (RA).
Este tratamiento redujo significativamente el número de enfermedades de la membrana hialina y contribuyó a la reducción de la mortalidad infantil (menor morbilidad y mortalidad de los bebés prematuros).
En los recién nacidos a corto plazo, la causa más común de insuficiencia respiratoria es el SDRA, en el 43% de los pacientes, seguida de la inhalación de meconio (9,7%) y la neumonía o la sepsis (8,3%). La taquipnea transitoria del recién nacido está involucrada en el 4% de los casos, pero es particularmente común en niños nacidos por cesárea, incluso en niños nacidos a término. En ausencia del paso del feto en el canal de parto constreñido, los pulmones de hecho no se enjuagan del líquido pulmonar fetal que contienen.
Más raramente, algunas cardiopatías congénitas también pueden causar dificultad respiratoria.
En los niños pequeños, la bronquiolitis es responsable del 26,7% de la dificultad respiratoria y la neumonía bacteriana del 15,8%. Los edemas pulmonares lesionales son responsables de alrededor del 10% de los casos, y el SDRA causa poco más de la mitad de estos.
El niño con asma es menos responsable de la dificultad respiratoria debido a la aparición de nuevos FARME.
Soportado
Ésta es una emergencia médica . La dificultad respiratoria requiere atención hospitalaria, con transporte médico. Dependiendo del estado del paciente, puede haber un ingreso directo a cuidados intensivos. Se debe poner al paciente en reposo, en una posición semisentada si es posible. Se configura una infusión intravenosa.
En caso de inhalación de un cuerpo extraño , y si el paciente se encuentra asfixiado o no presenta tos eficaz, se debe realizar la maniobra de Heimlich con urgencia.
Terapia de oxigeno
Debido a la urgencia vital de la dificultad respiratoria, el tratamiento se inicia en la fase prehospitalaria. Después de garantizar la libertad de las vías respiratorias superiores, el primer tratamiento de emergencia es la oxigenoterapia . Esto se puede hacer de varias formas dependiendo de la gravedad: anteojos, mascarilla de alta concentración, sistema de flujo nasal alto.
El principal factor limitante de la oxigenoterapia con mascarilla de alta concentración es el flujo de oxígeno. Si puede alcanzar los 15 l / min , su eficacia clínica está sin embargo limitada por los flujos ventilatorios que el paciente es capaz de movilizar. De hecho, cuando el caudal inspiratorio máximo es mayor que el caudal de oxígeno suministrado, el volumen de aire inspirado se complementa con el aire de la habitación.
Los sistemas de oxigenoterapia nasal de alto flujo , hasta 60 l / min , superan esta limitación particular al permitir que el paciente inhale solo la mezcla de gas suministrada. Se complementan con un humidificador y un calentador que permiten una mejor tolerancia del gas entregado. Sus cánulas nasales también son mejor toleradas por los pacientes que las mascarillas faciales de alta concentración. Estos sistemas se usaron por primera vez en pediatría, pero ahora se extienden a los adultos. Reservado para pacientes con suficiente actividad ventilatoria espontánea, pueden evitar el cambio a asistencia ventilatoria genuina. Sin embargo, los numerosos sesgos de los estudios realizados en adultos no permiten evaluar la efectividad del tratamiento frente a la oxigenoterapia convencional.
Asistencia ventilatoria
La asistencia de ventilación es necesaria cuando la gravedad de la dificultad respiratoria pone en peligro la vida y se observan uno o más signos de insuficiencia. También se puede iniciar sobre los criterios gasométricos de hipoxemia resistente a la oxigenoterapia, o acidosis respiratoria por hipercapnia agregada.
La asistencia para la ventilación se puede proporcionar de dos formas: ventilación no invasiva e intubación traqueal. La ventilación no invasiva se puede realizar en la sala de emergencias o en una unidad de cuidados intensivos. La ventilación invasiva después de la intubación se realiza en la unidad de cuidados intensivos.
Ventilación no invasivaLa ventilación no invasiva (VNI) tiene todos los métodos de ventilación mecánica que no utilizan el primer endotraqueal donde la máscara nasobucal lleva aire a presión positiva. Al aliviar la carga de trabajo de los músculos del pecho, previene el agotamiento respiratorio. La presión espiratoria positiva que emite también permite el reclutamiento de los alvéolos pulmonares.
La VNI se reserva para las fallas respiratorias aisladas en pacientes que cooperan y debe iniciarse de manera temprana, sin esperar la aparición de la acidosis. Está contraindicado en pacientes con traumatismo en la cara o vías respiratorias superiores, traumatismo severo en el cerebro y en casos de inestabilidad hemodinámica .
La principal ventaja de las técnicas de VNI es evitar las complicaciones de la intubación y ayudar a restaurar la mecánica ventilatoria fisiológica. La tasa de fracaso, definida por la necesidad de intubación traqueal, es baja. El éxito de un tratamiento VNI se mide por la disminución de la frecuencia respiratoria, el aumento de los volúmenes de aire inspirado, la mejora de la vigilancia, un menor uso de los músculos inspiratorios accesorios, y en términos de medición de gases por una corrección de la hipoxemia y hipercapnia.
El desarrollo de las técnicas de VNI desde la década de 1990 ha permitido reducir el número de intubaciones. En el SDRA, el uso de VNI evita alrededor del 50% de las intubaciones. La VNI se recomienda como tratamiento de primera línea para las descompensaciones de la EPOC, donde reduce el número de intubaciones en un 65% y reduce la mortalidad en un 46%. En el edema agudo de pulmón, la VNI reduce el riesgo relativo de mortalidad hospitalaria, la tasa de intubación y la duración de la estancia. También es de gran utilidad en el tratamiento de traumatismos cerrados en el tórax con una reducción significativa de la mortalidad (3% frente a 22%). En cuanto a las patologías neuromusculares, se suele utilizar la VNI, pero la falta de estudios aleatorizados limita la posibilidad de recomendaciones. Su uso en el asma es controvertido y se recomienda no utilizarlo como tratamiento de primera línea en patologías pulmonares intersticiales debido al rápido empeoramiento de los pacientes. Sin embargo, la VNI tiene una función preventiva postoperatoria tras la cirugía abdominal supra-mesocólica, donde permite reducir el número de intubaciones. Su uso preventivo en cirugía torácica está poco probado.
El uso de una sedación ligera para mejorar la tolerancia a la VNI, en particular en el recién nacido, es delicado debido al carácter depresor respiratorio de los fármacos utilizados. La ausencia de la necesidad de sedación, a diferencia de la intubación, también se considera una de las ventajas de la técnica. Cuando se utiliza una sedación ligera, la monitorización debe ser más frecuente. Se han identificado varios factores de riesgo de fracaso de la VNI: asincronía entre el paciente y la máquina, claustrofobia, presencia de fármacos depresores respiratorios y la habitual falta de equipos asistenciales.
Cuando la ventilación no invasiva no es posible, o no mejora al paciente, es necesaria la intubación traqueal . La reevaluación de la VNI debe ser precoz, de 30 minutos a 2 horas después de su inicio, para no retrasar una intubación que se ha hecho necesaria.
Ventilación invasivaLa ventilación invasiva combina la intubación traqueal y la traqueotomía , dos técnicas cuyo propósito es llevar la mezcla de gases directamente a la tráquea del paciente. Un paciente con alteración de la vigilancia u otra contraindicación para la VNI puede beneficiarse de la intubación durante el tratamiento. Además, en caso de obstrucción de las vías respiratorias superiores, como por una estenosis de laringe o tráquea , la ventilación invasiva elimina la barrera para ventilar eficazmente al paciente. En el contexto particular de las patologías intersticiales, cuyas lesiones se consideran irreversibles, la necesidad de ventilación invasiva se asocia a tal gravedad de la enfermedad que algunos recomiendan intubar solo a pacientes que potencialmente podrían beneficiarse de un trasplante de pulmón. En estos pacientes, se recomienda evitar en la medida de lo posible la ventilación invasiva potencialmente irrazonable.
Se pueden utilizar varios modos de ventilación mecánica, según la presencia de sedación o no, pero también según la enfermedad subyacente. Los dos modos principales utilizados son la ventilación controlada y la ventilación asistida. En la asistencia ventilatoria, es la inspiración espontánea del paciente la que activa el ciclo de la máquina. Por lo general, se establece un umbral de frecuencia: cuando el paciente tarda mucho en inhalar, la máquina inicia su ciclo. Por el contrario, en ventilación controlada, el respirador administra un volumen o presión fijos a una frecuencia determinada; esto requiere la sedación del paciente para evitar problemas con el ventilador . En este caso, la sedación debe interrumpirse periódicamente para evaluar la capacidad del paciente para ventilar espontáneamente. En caso de atelectasia , las maniobras de reclutamiento pulmonar, que consisten en un aumento de la presión durante un período de tiempo prolongado, en ocasiones se recomiendan (con un nivel de evidencia bajo), o incluso se consideran como una medida preventiva.
Si la intubación se prolonga, se puede realizar una traqueotomía. Aproximadamente el 12% de los pacientes con dificultad respiratoria necesitarán una traqueotomía. El tiempo medio durante el cual se deja la traqueotomía en su lugar es de seis días.
La ventilación endotraqueal ayuda a proteger las vías respiratorias de la inhalación de saliva o líquido gástrico. También se facilita la aspiración de secreciones bronquiales.
Debido a su naturaleza invasiva, tanto la intubación como la traqueotomía pueden ser fuentes de complicaciones, en particular neumonía adquirida bajo ventilación mecánica . Estas son las infecciones nosocomiales más frecuentes en cuidados intensivos.
Del 7 al 28% de los niños con bronquiolitis requieren intubación. Para el asma infantil, del 5 al 17% de los ataques de asma agudos graves requieren intubación.
Oxigenación por membrana extracorpórea (ECMO)
Si a pesar de todo la asistencia ventilatoria no asegura una correcta oxigenación y descarboxilación, se puede iniciar la oxigenación por membrana extracorpórea (ECMO) en el ambiente de cuidados intensivos. Un circuito ECMO está formado por cánulas para drenar y luego reinyectar la sangre del paciente, una bomba y una membrana que permite el intercambio de gases. En las fallas respiratorias, se utiliza preferiblemente una ECMO venosa-venosa. Luego, la sangre se drena de la vena cava o de la aurícula derecha del corazón y se reinyecta en la aurícula derecha después de la oxigenación y descarboxilación. Se pueden colocar dos cánulas diferentes, pero también hay cánulas de doble flujo, que permiten recolectar sangre en la entrada de la aurícula derecha y volver a inyectarla cerca de la válvula tricúspide . Luego se mezcla con el flujo sanguíneo que no se ha integrado en el circuito de la bomba.
Algunos sistemas solo permiten realizar la descarboxilación, siendo más fácil el intercambio de CO 2 a través de la membrana que el del oxígeno. Esto se usa especialmente en descompensaciones de EPOC y asma severa, donde la hipercapnia puede ser mayor y más dañina que la hipoxemia. Más excepcionalmente, la ECMO se puede utilizar para permitir la espera de un trasplante de pulmón en los casos en que esté indicado.
En niños, el uso de ECMO en población pediátrica es debatido en determinadas indicaciones, en particular SDRA, donde no parece mejorar la supervivencia. Por otro lado, en recién nacidos sigue siendo recomendable su uso.
La duración del uso de un ECMO es generalmente menos de 28 días (84-88% de los pacientes), con una duración media de siete a ocho días. Las patologías respiratorias intersticiales generalmente requieren una mayor duración de asistencia. La razón más común para la retirada de ECMO es la recuperación de la función respiratoria, en el 54% de los pacientes. Sin embargo, la aparición de complicaciones puede requerir la interrupción de la ECMO.
Aunque las complicaciones neurológicas son menos frecuentes en la ECMO venoso-venosa que en otras formas de asistencia circulatoria, aún afectan al 8,5% de los pacientes adultos y hasta al 20% de los recién nacidos. Estas complicaciones neurológicas están dominadas por hemorragias intracraneales (42%), ictus (20%) y muerte cerebral (23,5%). De hecho, para evitar que la sangre se coagule en el circuito ECMO, es necesaria una anticoagulación a dosis curativa. Por tanto, pueden producirse complicaciones trombóticas y hemorrágicas.
La tasa de supervivencia global de los pacientes que requirieron ECMO por insuficiencia respiratoria es muy heterogénea según los estudios. En los adultos, está entre el 32 y el 90%. En los recién nacidos, la supervivencia está entre el 18 y el 50%, mientras que en los niños es del 22 al 66%.
Destete ventilatorio
Una vez que ha pasado el episodio agudo, se debe retirar el soporte ventilatorio lo antes posible.
Cuando un paciente está intubado, esta fase de destete ventilatorio puede ser compleja. A veces se puede realizar una traqueotomía; al reducir el trabajo ventilatorio, se lo facilita al paciente. No hay recomendaciones sobre cuánto tiempo se debe colocar una traqueotomía; el análisis debe realizarse caso por caso.
Antes de retirar la ventilación invasiva, se realizan una o más pruebas de retirada. A continuación, la asistencia mecánica se reduce al mínimo y se monitoriza la ventilación espontánea del paciente. También se controlan la medición de gases, la estabilidad hemodinámica y la comodidad del paciente. Si la prueba de destete falla, se debe reanudar el soporte ventilatorio durante al menos 24 horas.
Después de que la prueba de destete sea exitosa, se deben tomar varios pasos antes de la extubación. El paciente debe poder toser eficazmente por sí solo, estar bien despierto y tener poca secreción bronquial.
Después de la extubación, se puede realizar el soporte mediante VNI. Esto ayuda a reducir el riesgo de reintubación. Esto es particularmente adecuado en pacientes con factores de riesgo de falla en la extubación como hipercapnia, insuficiencia cardíaca y tos ineficaz, e incluso se recomienda en pacientes con EPOC. Luego, la VNI se detiene cuando no hay más signos clínicos o gasométricos de insuficiencia respiratoria.
También es posible utilizar oxigenoterapia nasal de alto flujo en lugar de VNI después de la extubación, especialmente en niños y bebés prematuros.
Otros tratamientos
Dependiendo de la causa de la dificultad respiratoria, se introducirán otros tratamientos más específicos: antibioterapia para neumonitis bacteriana, corticoterapia, etc. Se debe drenar un abundante derrame pleural . La embolia pulmonar requiere anticoagulación y, a veces, fibrinólisis . El asma aguda grave se tratará con broncodilatadores . Los pacientes con traumatismo torácico también se benefician de la analgesia epidural . En las descompensaciones de la miastenia gravis es necesaria la plasmaféresis o el tratamiento con inmunoglobulinas. Cuando se observa desnutrición hay que cuidarla de la forma habitual.
La fisioterapia torácica diaria es una parte importante del manejo. En pacientes conscientes, facilita el drenaje bronquial y mejora la capacidad respiratoria al reducir las atelectasias. En un nivel más general, la fisioterapia también permite luchar contra la neuropatía en cuidados intensivos , la pérdida de autonomía y las complicaciones del decúbito como las úlceras por decúbito .
Es común ponerse de pie y levantarse en la silla (o al menos levantar la cabecera de la cama en pacientes con ventilación invasiva).
Monitoreo y seguimiento
Desde la década de 1980, la oximetría de pulso ha hecho posible monitorear de manera no invasiva la saturación de oxígeno periférico. Sin embargo, su fiabilidad se ve debilitada en caso de mala perfusión tisular (por ejemplo, durante un estado de shock circulatorio), uso de tratamientos vasoconstrictores como la noradrenalina o incluso hipotermia . Por lo tanto, las decisiones terapéuticas relativas a la asistencia respiratoria deben tomarse en una medición directa de PaO 2 , pH y PaCO 2 mediante la realización de una medición de gas arterial, que sigue siendo el examen de referencia. Si bien se puede usar sangre capilar para estimar estos valores, las muestras de sangre venosa periférica no son adecuadas para estas mediciones.
La relación P / F se calcula dividiendo la PaO 2 por la fracción de oxígeno en el aire inspirado. Permite seguir la evolución de los edemas pulmonares lesionales, en particular el SDRA .
En caso de asistencia ventilatoria, en particular intubación, es posible monitorizar indirectamente la capnia mediante capnografía . Este es el análisis de los gases exhalados, lo que permite cuantificar el CO 2 exhalado .
El seguimiento diario de la radiografía de tórax es debatido en el paciente con ventilación mecánica, por la mala calidad de las imágenes tomadas en decúbito. Sin embargo, es necesario tomar una radiografía después de colocar una sonda de intubación o un catéter venoso central para verificar su posición, y conserva un valor de examen claro durante el seguimiento.
Pronóstico
Mortalidad
El pronóstico de la insuficiencia respiratoria aguda depende en gran medida de la causa, así como de la gravedad inicial.
La mortalidad global de los adultos con dificultad respiratoria es del 31%. Los factores generales de mal pronóstico son la presencia de comorbilidades importantes y desnutrición. En patologías pulmonares intersticiales, el pronóstico es muy malo, con una mortalidad intrahospitalaria global del 50%, que puede llegar al 96%, y una esperanza de vida que rara vez supera los seis meses. De los pacientes que logran salir del hospital, el 42% muere en un año. La mortalidad de los adultos con SDRA es del 35 al 45%.
En los niños, la mortalidad global es muy variable según las series, oscilando entre el 24 y el 34%. En 2012, las infecciones pulmonares fueron responsables del 2% de la mortalidad entre los niños menores de cinco años en los Estados Unidos, en comparación con el 18% en todo el mundo. Sin embargo, la mortalidad global de los niños que presentaron edema pulmonar lesional es más alta, cercana a la de los adultos (27%). Los factores de mal pronóstico son las edades extremas de la vida y la presencia de comorbilidades, en particular las enfermedades respiratorias crónicas y la inmunosupresión. Por ejemplo, la mortalidad puede alcanzar el 90% en pacientes jóvenes con leucemia.
En la población pediátrica, la supervivencia global de los pacientes que requieren ECMO es del 57%, con grandes variaciones según la causa de la dificultad respiratoria: los pacientes con tos ferina solo sobreviven en el 39% de los casos, frente al 83% de los asmáticos.
Secuelas
Los pacientes, adultos o niños, que han experimentado un episodio de dificultad respiratoria tienen un mayor riesgo de desarrollar enfermedad pulmonar crónica, ya sea obstructiva (como asma , EPOC , enfisema pulmonar ) o restrictiva .
La recuperación de la función pulmonar es lenta, hasta un año después del alta hospitalaria. El daño observado inicialmente puede consistir en un síndrome obstructivo, restrictivo o mixto, con o sin reducción de la difusión alveolo-capilar. La mayoría de las veces es moderada y pocos pacientes se quejan de disnea.
Nutricionalmente, los pacientes perdieron un promedio del 18% de su peso corporal al ser dados de alta de la unidad de monitoreo continuo , pero el 71% recuperó su peso saludable en un año. Si la calidad de vida se ve afectada al alta de la hospitalización, tiende a mejorar durante el año siguiente. Cinco años después del SDRA, los pacientes adultos tienen una función pulmonar subnormal. Sin embargo, aún presentan una limitación en el ejercicio y una calidad de vida deteriorada.
En los niños, faltan datos sobre las secuelas cognitivas a largo plazo.
Referencias
- Klaus Lewandowski , " Contribuciones a la epidemiología de la insuficiencia respiratoria aguda ", Critical Care , vol. 7, n o 4,2003, p. 288–290 ( ISSN 1364-8535 , PMID 12930552 , leído en línea , consultado el 27 de diciembre de 2019 ).
- (en) El grupo FINNALI-estudio , Rita Linko , Marjatta Okkonen y Ville Pettilä , “ insuficiencia respiratoria aguda en unidades de cuidados intensivos. FINNALI: un estudio de cohorte prospectivo ” , Medicina de Cuidados Intensivos , vol. 35, n o 8,agosto de 2009, p. 1352–1361 ( ISSN 0342-4642 y 1432-1238 , DOI 10.1007 / s00134-009-1519-z , leído en línea , consultado el 20 de enero de 2020 ).
- (en) Jean-Louis Vicente , Serdar Akca , Arnaldo de Mendonça y Philip Haji-Michael , “ La Epidemiología de la insuficiencia respiratoria aguda en pacientes críticamente enfermos ” , Pecho , vol. 121, n o 5,Mayo de 2002, p. 1602–1609 ( DOI 10.1378 / chest.121.5.1602 , leído en línea , consultado el 19 de diciembre de 2019 ).
- Schneider et al 2012 ..
- (en) Poongundran Namachivayam , Frank Shann , Lara Shekerdemian et Anna Taylor , « Three decades of pediatric intensive care: Who was admitted, what happened in intensive care, and what happened afterward*: » , Pediatric Critical Care Medicine , Vuelo. 11, n o 5,septiembre 2010, p. 549–555 ( ISSN 1529-7535 , DOI 10.1097 / PCC.0b013e3181ce7427 , leído en línea , consultado el 13 de enero de 2020 ).
- College of Neumology Teachers, " Adult Respiration Distress " (consultado el 9 de febrero de 2020 ) .
- Roussos et al 2003 ..
- Michael E. Hanley y Roger C. Bone , “ insuficiencia respiratoria aguda ”, Postgraduate Medicine , vol. 79, n o 1,1 st de enero de 1 986, p. 166-176 ( ISSN 0032-5481 , DOI 10.1080 / 00325481.1986.11699244 , leído en línea , consultado el 14 de enero de 2020 ).
- Friedman et al 2018 .
- Rajnish K. Gupta y David A. Ewards, " Monitoreo de la depresión respiratoria debida a opiáceos " , en Anesthesia Patient Safety Foundation ,junio 2018(consultado el 7 de enero de 2020 ) .
- Markou et al 2004 .
- (en) Bishwajit Bhattacharya y Kimberly Davis , "Evaluación y manejo de la dificultad respiratoria aguda en la UCI" en Terapia de cuidados críticos quirúrgicos , Springer International Publishing,2018( ISBN 978-3-319-71711-1 , DOI 10.1007 / 978-3-319-71712-8_15 , leer en línea ) , pág. 161–169.
- (en) Jean-Yves Fagon , " Insuficiencia respiratoria aguda en ancianos " , Critical Care , vol. 10, n o 4,2006, p. 151 ( PMID 16887005 , PMCID PMC1751014 , DOI 10.1186 / cc4982 , leído en línea , consultado el 27 de diciembre de 2019 ).
- (en) Hiroshi Sekiguchi , Louis A. Schenck , Ryohei Horie y Jun Suzuki , " La ecografía de cuidados intensivos diferencia el SDRA, el edema pulmonar y otras causas en las primeras etapas del curso de la insuficiencia respiratoria aguda hipoxémica " , Chest , vol. 148, n o 4,octubre de 2015, p. 912–918 ( DOI 10.1378 / chest.15-0341 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Jonathan Dakin y Mark Griffiths , “ El médico pulmonar en el cuidado de 1 críticas: pulmonar investigaciones por insuficiencia respiratoria aguda ” , Thorax , vol. 57, n o 1,1 st de enero de de 2002, p. 79–85 ( PMID 11809996 , PMCID PMC1746170 , DOI 10.1136 / thorax.57.1.79 , leído en línea , consultado el 20 de enero de 2020 ).
- (en) David Schnell , Julien Mayaux , Jérôme Lambert y Antoine Roux , “ Evaluación clínica para identificar causas de la insuficiencia respiratoria aguda en pacientes con cáncer ” , European Respiratory Journal , vol. 42, n o 2agosto 2013, p. 435-443 ( ISSN 0903-1936 y 1399-3003 , DOI 10.1183 / 09031936.00122512 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Paola Faverio , Federica De Giacomi , Luca Sardella y Giuseppe Fiorentino , “ Manejo de la insuficiencia respiratoria aguda en las enfermedades pulmonares intersticiales: descripción general y conocimientos clínicos ” , BMC Pulmonary Medicine , vol. 18, n o 1,diciembre 2018, p. 70 ( ISSN 1471-2466 , PMID 29764401 , PMCID PMC5952859 , DOI 10.1186 / s12890-018-0643-3 , leído en línea , consultado el 16 de enero de 2020 ).
- (en) Albert Dahan , Leon Aarts y Terry W. Smith , " Impacto, reversión y prevención de la depresión respiratoria inducida por opioides: " , Anestesiología , vol. 112, n o 1,enero 2010, p. 226–238 ( ISSN 0003-3022 , DOI 10.1097 / ALN.0b013e3181c38c25 , leído en línea , consultado el 7 de enero de 2020 ).
- (en) KL Hartshorn , EC Crouch , R. White y P Eggleton , " Evidencia de un papel protector de la proteína D (SP-D) del surfactante pulmonar contra los virus de la influenza A". ” , Revista de Investigación Clínica , vol. 94, n o 1,1 st de julio de 1994, p. 311–319 ( ISSN 0021-9738 , PMID 8040272 , PMCID PMC296311 , DOI 10.1172 / JCI117323 , leído en línea , consultado el 14 de mayo de 2020 )
- (en) Heber C. Nielsen , Sr. Howard Zinman y John S. Torday , " dihidrotestosterona Inhibe Rabbit Fetal surfactante pulmonar Producción " , Journal of Clinical Investigation , vol. 69, n o 3,1 st de marzo de 1 982, p. 611-616 ( ISSN 0021-9738 , PMID 6916770 , PMCID PMC371018 , DOI 10.1172 / JCI110488 , leído en línea , consultado el 14 de mayo de 2020 )
- (en) Kuiama Lewandowski , Jutta Metz , Christel Deutschmann , Heinrich Preiss , Ralf Kuhlen , Antonio Artigas y Konrad J. Falke , " Incidencia, gravedad y mortalidad de la insuficiencia respiratoria aguda en Berlín, Alemania. ” , Revista Estadounidense de Medicina de Cuidados Intensivos y Respiratorios , vol. 151, n o 4,Abril de 1995, p. 1121–1125 ( ISSN 1073-449X y 1535-4970 , DOI 10.1164 / ajrccm.151.4.7697241 , leído en línea , consultado el 20 de enero de 2020 ).
- (en) Owe R. Luhr , Kristian Antonsen , Magnus Karlsson y Sidsel Aardal , " Incidencia y mortalidad después de insuficiencia respiratoria aguda y síndrome de dificultad respiratoria aguda en Suecia, Dinamarca e Islandia " , American Journal of Respiratory and Critical Care Medicine , vuelo. 159, n o 6,Junio de 1999, p. 1849–1861 ( ISSN 1073-449X y 1535-4970 , DOI 10.1164 / ajrccm.159.6.9808136 , leído en línea , consultado el 20 de enero de 2020 ).
- (in) Suelene Aires Franca Carlos Toufen André Luiz D. Hovnanian y André Luís P. Albuquerque , " La epidemiología de la insuficiencia respiratoria aguda en pacientes hospitalizados: un estudio de cohorte prospectivo brasileño " , Revista de cuidados críticos , vol. 26, n o 3,junio 2011, p. 330.e1–330.e8 ( DOI 10.1016 / j.jcrc.2010.10.010 , leído en línea , consultado el 20 de enero de 2020 ).
- (in) Simon V. Baldwin , " El médico pulmonar en cuidados intensivos 3: Manejo de cuidados críticos de la neumonía adquirida en la comunidad " , Thorax , vol. 57, n o 3,1 st de marzo de de 2002, p. 267–271 ( PMID 11867834 , PMCID PMC1746268 , DOI 10.1136 / thorax.57.3.267 , leído en línea , consultado el 20 de enero de 2020 ).
- (en) Bruno L. Ferreyro y Laveena Munshi , “ Las causas de la insuficiencia respiratoria aguda en el huésped inmunocomprometido: ” , Current Opinion in Critical Care , vol. 25, n o 1,febrero de 2019, p. 21-28 ( ISSN 1070-5295 , DOI 10.1097 / MCC.0000000000000569 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Jean-Louis Vincent , Yasser Sakr y Marco Ranieri , " Epidemiología y resultado de la insuficiencia respiratoria aguda en pacientes de la unidad de cuidados intensivos: " , Medicina de cuidados intensivos , vol. 31, n o Suplemento,Abril de 2003, S296 - S299 ( ISSN 0090-3493 , DOI 10.1097 / 01.CCM.0000057906.89552.8F , leído en línea , consultado el 20 de enero de 2020 ).
- .
- (en) Jeevarathi Gnanaratnem y Neil N. Finer , " Insuficiencia respiratoria aguda neonatal: " , Opinión actual en pediatría , vol. 12, n o 3,Junio de 2000, p. 227-232 ( ISSN 1040-8703 , DOI 10.1097 / 00008480-200006000-00009 , leído en línea , consultado el 4 de febrero de 2020 ).
- (En) Heber C. Nielsen , Sr. Howard Zinman y John S. Torday , "La dihidrotestosterona inhibe la producción de tensioactivo pulmonar fetal de conejo " , Revista de investigación clínica , vol. 69, n o 3,1 st de marzo de 1 982, p. 611-616 ( ISSN 0021-9738 , PMID 6916770 , PMCID PMC371018 , DOI 10.1172 / JCI110488 , leído en línea , consultado el 14 de mayo de 2020 )
- (en) Reese H. Clark , “ El Epidemiología de la insuficiencia respiratoria en recién nacidos a una edad gestacional estimada de 34 semanas o más ” , Journal of Perinatología , vol. 25, n o 4,Abril de 2005, p. 251-257 ( ISSN 1476-5543 , DOI 10.1038 / sj.jp.7211242 , leído en línea , consultado el 5 de febrero de 2020 ).
- (es) Peter G. Dahlem , Willem MC van Aalderen , Marije E. Hamaker , Marcel GW Dijkgraaf y Albert P. Bos , “ Incidencia y corto plazo resultado de la lesión pulmonar aguda en niños con ventilación mecánica ” , Europeo Revista respiratoria , vol. 22, n o 6,1 st de diciembre de de 2003, p. 980–985 ( ISSN 0903-1936 y 1399-3003 , DOI 10.1183 / 09031936.03.00003303 , leído en línea , consultado el 13 de enero de 2020 ).
- (en) JR Masclans , P. Pérez-Terán y O. Roca , “ El papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda ” , Medicina Intensiva (edición en inglés) , vol. 39, n o 8,noviembre 2015, p. 505–515 ( DOI 10.1016 / j.medine.2015.05.004 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Jeffrey J. Ward, , “ de alto flujo Administración de oxígeno por cánula nasal para adultos y pacientes perinatales ” , Respiratory Care , vol. 58, n o 1,1 st de enero de 2013, p. 98-122 ( ISSN 0020-1324 y 1943-3654 , DOI 10.4187 / respcare.01941 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Dominic Wilkinson , Chad Andersen , Colm PF O'Donnell y Antonio G De Paoli , “ alto flujo cánula nasal de asistencia respiratoria en recién nacidos prematuros ” , Cochrane Database of Systematic Reviews ,22 de febrero de 2016( DOI 10.1002 / 14651858.CD006405.pub3 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Sr. Nishimura , " Oxigenoterapia con cánula nasal de alto flujo en adultos: beneficios fisiológicos, indicación, beneficios clínicos y efectos adversos " , Cuidados respiratorios , vol. 61, n o 4,1 st de abril de el año 2016, p. 529-541 ( ISSN 0020-1324 y 1943-3654 , DOI 10.4187 / respcare.04577 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Amanda Corley , Claire M Rickard , Leanne M Aitken y Amy Johnston , " Cánulas nasales de alto flujo para medios respiratorios en pacientes adultos de cuidados intensivos " , Base de datos Cochrane de revisiones sistemáticas ,30 de mayo de 2017( PMID 28555461 , PMCID PMC6481761 , DOI 10.1002 / 14651858.CD010172.pub2 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Christian R Osadnik , Vanessa S Tee , Kristin V Carson-Chahhoud y Joanna Picot , “ ventilación no invasiva para la gestión de insuficiencia respiratoria aguda hipercápnica debido a la exacerbación de la enfermedad pulmonar obstructiva crónica ” , Cochrane Base de datos de revisiones sistemáticas ,13 de julio de 2017( PMID 28702957 , PMCID PMC6483555 , DOI 10.1002 / 14651858.CD004104.pub4 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) " Conferencias de Consenso Internacional de Medicina de Cuidados Intensivos: no invasiva ventilación con presión positiva en la insuficiencia respiratoria aguda: organizado conjuntamente por la American Thoracic Society, la European Respiratory Society, la Sociedad Europea de Medicina de Cuidados Intensivos, y la Sociedad de Réanimation de Langue Française, y aprobado por la Junta Directiva de la ATS, diciembre de 2000 ” , American Journal of Respiratory and Critical Care Medicine , vol. 163, n o 1,Enero de 2001, p. 283–291 ( ISSN 1073-449X y 1535-4970 , DOI 10.1164 / ajrccm.163.1.ats1000 , leído en línea , consultado el 27 de diciembre de 2019 ).
- Giuseppe Bello , Paolo De Santis y Massimo Antonelli , “ ventilación no invasiva en el edema pulmonar cardiogénico ”, Annals of Translational Medicine , vol. 6, n o 18,septiembre 2018, p. 355–355 ( PMID 30370282 , PMCID PMC6186545 , DOI 10.21037 / atm.2018.04.39 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Dean R. Hess , " ventilación no invasiva para la insuficiencia respiratoria aguda " , Respiratory Care , vol. 58, n o 6,1 st de junio de 2013, p. 950–972 ( ISSN 0020-1324 y 1943-3654 , DOI 10.4187 / respcare.02319 , leído en línea , consultado el 26 de diciembre de 2019 ).
- Barbas et al 2013 .
- (en) Aylin Ozsancak Ugurlu y Mehmet Ali Habesoglu , " Epidemiología de VIN para la insuficiencia respiratoria aguda en pacientes con EPOC: resultados de las encuestas internacionales vs. el “Mundo Real” ” , EPOC: Revista de Enfermedad Pulmonar Obstructiva Crónica , vol. 14, n o 4,4 de julio de 2017, p. 429–438 ( ISSN 1541-2555 y 1541-2563 , DOI 10.1080 / 15412555.2017.1336527 , leído en línea , consultado el 7 de enero de 2020 ).
- (en) Josep Masip y Arantxa Mas , “ Ventilación no invasiva en insuficiencia respiratoria aguda ” , International Journal of Chronic Obstructive Pulmonary Disease ,agosto 2014, p. 837 ( ISSN 1178-2005 , PMID 25143721 , PMCID PMC4136955 , DOI 10.2147 / COPD.S42664 , leído en línea , consultado el 26 de diciembre de 2019 ).
- Davidson et al 2016 .
- Rochwerg et al 2017 .
- (en) Nicolas Berbenetz , Yongjun Wang , James Brown y Charlotte Godfrey , " ventilación con presión positiva no invasiva (CPAP o NPPV binivel) para el edema pulmonar cardiogénico " , Cochrane Database of Systematic Reviews ,5 de abril de 2019( PMID 30950507 , PMCID PMC6449889 , DOI 10.1002 / 14651858.CD005351.pub4 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Colmillo Luo , Djillali Annane David Orlikowski y Li Él , " invasiva versus ventilación no invasiva para la insuficiencia respiratoria aguda en la enfermedad neuromuscular y trastornos de la pared torácica " , Base de Datos Cochrane de Revisiones Sistemáticas ,4 de diciembre de 2017( PMID 29199768 , PMCID PMC6486162 , DOI 10.1002 / 14651858.CD008380.pub2 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Wei Jie Lim , Redhuan Mohammed Akram , Kristin V Carson y Satya Mysore , " Ventilación con presión positiva no invasiva para el tratamiento de la insuficiencia respiratoria debido a exacerbaciones agudas graves del asma " , Base de datos Cochrane de revisiones sistemáticas ,12 de diciembre de 2012( DOI 10.1002 / 14651858.CD004360.pub4 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Ganesh Raghu , Bram Rochwerg , Yuan Zhang y Carlos Cuello A. García , " Guía oficial de práctica clínica de ATS / ERS / JRS / ALT: tratamiento de la fibrosis pulmonar idiopática. Una actualización de la Guía de práctica clínica de 2011 ” , American Journal of Respiratory and Critical Care Medicine , vol. 192, n o 215 de julio de 2015, e3 - e19 ( ISSN 1073-449X y 1535-4970 , DOI 10.1164 / rccm.201506-1063ST , leído en línea , consultado el 16 de enero de 2020 ).
- (in) Debora AS Faria , Edina MK da Silva Álvaro N Atallah y Flávia MR Vital , " Ventilación no invasiva con presión positiva para insuficiencia respiratoria aguda después de cirugía abdominal superior " , Base de datos Cochrane de revisiones sistemáticas ,5 de octubre de 2015( DOI 10.1002 / 14651858.CD009134.pub2 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Maria FS Torres , Gustavo JM Porfirio Alan PV Carvalho y Rachel Riera , " Ventilación con presión positiva no invasiva para la prevención de complicaciones después de la resección pulmonar en pacientes con cáncer de pulmón " , Base de datos Cochrane de revisiones sistemáticas ,6 de marzo de 2019( PMID 30840317 , PMCID PMC6402531 , DOI 10.1002 / 14651858.CD010355.pub3 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Roberto Bellù , Koert A de Waal y Rinaldo Zanini , " Opioides para recién nacidos que reciben ventilación mecánica enviada " , Base de datos Cochrane de revisiones sistemáticas ,23 de enero de 2008( DOI 10.1002 / 14651858.CD004212.pub3 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (in) Fahad M Al-hameed y Sat Sharma , " Resultado de los pacientes ingresados en la unidad de cuidados intensivos por exacerbación aguda de la fibrosis pulmonar idiopática " , Canadian Respiratory Journal , vol. 11, n o 22004, p. 117-122 ( ISSN 1198-2241 , DOI 10.1155 / 2004/379723 , leído en línea , consultado el 16 de enero de 2020 ).
- (En) John P. Kress , Anne S. Pohlman , Michael F. O'Connor y Jesse B. Hall , " Interrupción diaria de infusiones de sedantes en pacientes críticamente enfermos sometidos a ventilación mecánica " , New England Journal of Medicine , vol. 342, n o 20,18 de mayo de 2000, p. 1471–1477 ( ISSN 0028-4793 y 1533-4406 , DOI 10.1056 / NEJM200005183422002 , leído en línea , consultado el 16 de enero de 2020 ).
- Alhazzani, W. Møller, MH Arabi, M. Loeb y col. , Campaña de supervivencia a la sepsis: directrices sobre el tratamiento de adultos críticamente enfermos con enfermedad por coronavirus 2019 (COVID-19) - Prueba aceptada sin editar , Sociedad Europea de Medicina de Cuidados Intensivos y Sociedad de Medicina de Cuidados Intensivos,2020( DOI 10.1007 / s00134-020-06022-5 , lea en línea )
- Thomas Godet, Audrey Johanny y Emmanuel Futier, “¿ Cuándo y cómo realizo una maniobra de reclutamiento alveolar en el quirófano? » , MAPAR ,2016
- (in) Nora H. Cheung y Lena M. Napolitano , " Traqueostomía: epidemiología, indicaciones, tiempo, técnica y resultados " , Cuidados respiratorios , vol. 59, n o 6,1 st de junio de 2014, p. 895–919 ( ISSN 0020-1324 y 1943-3654 , DOI 10.4187 / respcare.02971 , leído en línea , consultado el 27 de diciembre de 2019 ).
- JL Trouillet, " Neumopatías adquiridas bajo ventilación mecánica " , en Sociedad Francesa de Anestesia-Reanimación ,3 de marzo de 2009(consultado el 16 de enero de 2020 ) .
- P. Seguin y K. Hervé, " Prevención de la neumonía adquirida bajo ventilación mecánica " , en sofia.medicalistes.fr ,2012.
- .
- .
- (in) Viviane G. Nasr , Lakshmi Raman , Ryan P. Barbaro y Yigit Guner , " Aspectos destacados de la Life Support Registro Organización extracorpórea: 2006-2017 " , ASAIO Diario , vol. 65, n o 6,agosto 2019, p. 537-544 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0000000000000863 , leído en línea , consultado el 14 de enero de 2020 ).
- Simon Erickson , “ extra-corpórea membrana de oxigenación en pediátrica aguda síndrome de dificultad respiratoria: sobrevalorado o infrautilizados? ”, Anales de Medicina Traslacional , vol. 7, n o 19,octubre de 2019, p. 512-512 ( PMID 31728365 , PMCID PMC6828785 , DOI 10.21037 / atm.2019.09.27 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Ryan P. Barbaro , Yuejia Xu , Santiago Borasino y Edward J. Truemper , " ¿Mejora la oxigenación por membrana extracorpórea la supervivencia en la insuficiencia respiratoria aguda pediátrica? ” , Revista Estadounidense de Medicina de Cuidados Intensivos y Respiratorios , vol. 197, n o 9,Mayo de 2018, p. 1177-1186 ( ISSN 1073-449X y 1535-4970 , PMID 29373797 , PMCID PMC6019927 , DOI 10.1164 / rccm.201709-1893OC , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Soo Jin Na , Jae-Seung Jung , Sang-Bum Hong y Woo Hyun Cho , “ Los resultados clínicos de los pacientes que recibieron la oxigenación por membrana extracorpórea prolongada de asistencia respiratoria ” , avances terapéuticos en la enfermedad respiratoria , vol. 13,enero 2019, p. 175346661984894 ( ISSN 1753-4666 y 1753-4666 , PMID 31090503 , PMCID PMC6535699 , DOI 10.1177 / 1753466619848941 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Matthew L. Paden , Steven A. Conrad , Peter T. Rycus y Ravi R. Thiagarajan , " Informe de registro de organización de soporte vital extracorpóreo 2012: " , Revista ASAIO , vol. 59, n o 3,2013, p. 202–210 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0b013e3182904a52 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Nikkole Sr. Haines , Peter T. Rycus , Joseph B. Zwischenberger y Robert H. Bartlett , " Informe de registro de soporte vital extracorpóreo 2008: Casos cardíacos neonatales y pediátricos: " , Revista ASAIO , vol. 55, n o 1,enero de 2009, p. 111-116 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0b013e318190b6f7 , leído en línea , consultado el 14 de enero de 2020 ).
- (in) Roberto Lorusso Fabio Barili , Michele Di Mauro y Sandro Gelsomino , " Complicaciones neurológicas intrahospitalarias en pacientes adultos sometidos a oxigenación de membrana extracorpórea venoarterial: resultados del registro de organizaciones de soporte vital extracorpóreo " , Medicina de cuidados críticos , vol. 44, n o 10,octubre de 2016, e964 - e972 ( ISSN 0090-3493 , DOI 10.1097 / CCM.0000000000001865 , leído en línea , consultado el 14 de enero de 2020 ).
- (en) Yue-Nan Ni Jian Luo , He Yu y Dan Liu , " ¿Puede la cánula nasal de alto flujo reducir la tasa de reintubación en pacientes adultos después de la extubación? Un metaanálisis ” , BMC Pulmonary Medicine , vol. 17, n o 1,diciembre de 2017, p. 142 ( ISSN 1471-2466 , PMID 29149868 , PMCID PMC5693546 , DOI 10.1186 / s12890-017-0491-6 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) William D Schweickert , Mark C. Pohlman , Anne S Pohlman y Celerina Nigos , " Terapia física y ocupacional temprana en pacientes críticamente enfermos con ventilación mecánica: un ensayo controlado aleatorio " , The Lancet , vol. 373, n o 9678,Mayo de 2009, p. 1874–1882 ( DOI 10.1016 / S0140-6736 (09) 60658-9 , leído en línea , consultado el 13 de enero de 2020 ).
- (en) Gerald S. Zavorsky , Jiguo Cao , Nancy E. Mayo y Rina Gabbay , “ Arterial frente a los gases en sangre capilar: Un meta-análisis ” , Fisiología Respiratoria y Neurobiología , vol. 155, n o 3,Marzo de 2007, p. 268–279 ( DOI 10.1016 / j.resp.2006.07.002 , leído en línea , consultado el 7 de enero de 2020 ).
- (en) Michael W. Quasney , Yolanda M. López-Fernández , Miriam Santschi y R. Scott Watson , “ Los resultados de los niños con síndrome de dificultad respiratoria aguda pediátrica: Actas de la lesión pulmonar aguda pediátrica Conferencia de consenso ” , Medicina de cuidados intensivos pediátricos , vol. dieciséis,junio 2015, S118 - S131 ( ISSN 1529-7535 , DOI 10.1097 / PCC.0000000000000438 , leído en línea , consultado el 13 de enero de 2020 ).
- (en) Maki Kobayashi Yoko Shibata , Sumitomo Inoue y Akira Igarashi , " Predictores de mortalidad por insuficiencia respiratoria en una población general " , Scientific Reports , vol. 6,16 de mayo de 2016( ISSN 2045-2322 , PMID 27180927 , PMCID 4867438 , DOI 10.1038 / srep26053 , leído en línea , consultado el 21 de enero de 2020 ).
- (en) Whitney D. Gannon , David J. Lederer , Mauer Biscotti y Azka Javaid , " Resultados y predicción de mortalidad Modelo de críticamente enfermos adultos con insuficiencia respiratoria aguda y la enfermedad pulmonar intersticial " , Chest , Vol. 153, n o 6,junio 2018, p. 1387-1395 ( PMID 29353024 , PMCID PMC6026289 , DOI 10.1016 / j.chest.2018.01.006 , leído en línea , consultado el 16 de enero de 2020 ).
- (en) Demóstenes Bouros , Andrew G. Nicholson , Vlasis Polychronopoulos y Roland M. du Bois , " Neumonía intersticial aguda " , European Respiratory Journal , vol. 15, n o 2Febrero de 2000, p. 412 ( DOI 10.1034 / j.1399-3003.2000.15b31.x , leído en línea , consultado el 16 de enero de 2020 ).
- (en) Jason Phua , Joan R. Badia , Neill KJ Adhikari y Jan O. Friedrich , " ¿Ha disminuido la mortalidad por síndrome de dificultad respiratoria aguda con el tiempo?: Una revisión sistemática " , American Journal of Respiratory and Critical Care Medicine , vol. 179, n o 3,Febrero de 2009, p. 220–227 ( ISSN 1073-449X y 1535-4970 , DOI 10.1164 / rccm.200805-722OC , leído en línea , consultado el 13 de enero de 2020 ).
- (en) Margaret S. Herridge , Angela M. Cheung , Catherine M. Tansey et Andrea Matte-Martyn , « One-Year Outcomes in Survivors of the Acute Respiratory Distress Syndrome » , New England Journal of Medicine , Vuelo. 348, n o 8,20 de febrero de 2003, p. 683–693 ( ISSN 0028-4793 y 1533-4406 , DOI 10.1056 / NEJMoa022450 , leído en línea , consultado el 13 de enero de 2020 ).
- .
- (en) Margaret S. Herridge , Catherine M. Tansey , Andrea mate y George Tomlinson , " Funcional Discapacidad 5 años después de desolación respiratoria agudo Síndrome " , The New England Journal of Medicine , vol. 364, n o 14,7 de abril de 2011, p. 1293–1304 ( ISSN 0028-4793 y 1533-4406 , DOI 10.1056 / NEJMoa1011802 , leído en línea , consultado el 14 de enero de 2020 ).
Ver también
Bibliografía
Fisiopatología- (en) Charis Roussos y Antonia Koutsoukou , " Insuficiencia respiratoria " , European Respiratory Journal , vol. 22, n o Suplemento 47,16 de noviembre de 2003, p. 3s - 14s ( ISSN 0903-1936 y 1399-3003 , DOI 10.1183 / 09031936.03.00038503 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Nicolaos K. Markou , Pavlos M. Myrianthefs y George J. Baltopoulos , " Insuficiencia respiratoria: una visión general " , Critical Care Nursing Quarterly , vol. 27, n o 4,octubre de 2004, p. 353–379 ( ISSN 0887-9303 , DOI 10.1097 / 00002727-200410000-00006 , leído en línea , consultado el 16 de enero de 2020 ).
- (in) James Schneider y Todd Sweberg , " Insuficiencia respiratoria aguda " , Clínicas de cuidados críticos , vol. 29, n o 2abril 2013, p. 167–183 ( DOI 10.1016 / j.ccc.2012.12.004 , leído en línea , consultado el 7 de enero de 2020 ).
- (en) Matthew L. Friedman y Mara E. Nitu , " Insuficiencia respiratoria aguda en niños " , Pediatric Annals , vol. 47, n o 7,1 st 07 2018, e268 - e273 ( ISSN 1938-2359 , DOI 10.3928 / 19382359-20180625-01 , leído en línea , consultado el 26 de diciembre de 2019 ).
- (en) Carmen Sílvia Valente Barbas , Alexandre Marini Ísola , Augusto Manoel de Carvalho Farias y Alexandre Biasi Cavalcanti , “ Recomendaciones brasileñas de ventilación mecánica 2013. Parte 2 ” , Revista Brasileira de Terapia Intensiva , vol. 26, n o 3,2014( ISSN 0103-507X , PMID 25295817 , PMCID PMC4188459 , DOI 10.5935 / 0103-507X.20140034 , leído en línea , consultado el 16 de enero de 2020 ).
- (en) Bram Rochwerg , Laurent Brochard , Mark W. Elliott y Dean Hess , " Guías oficiales de práctica clínica ERS / ATS: ventilación no invasiva para la insuficiencia respiratoria aguda " , European Respiratory Journal , vol. 50, n o 2agosto 2017, p. 1602426 ( ISSN 0903-1936 y 1399-3003 , DOI 10.1183 / 13993003.02426-2016 , leído en línea , consultado el 4 de febrero de 2020 ).
- (en) Para Craig Davidson , Stephen Banham , Mark Elliott y Daniel Kennedy , “ Guía BTS / ICS para el manejo ventilatorio de la insuficiencia respiratoria hipercápnica aguda en adultos ” , Thorax , vol. 71, n o Suppl 2,abril de 2016, ii1 - ii35 ( ISSN 0040-6376 y 1468-3296 , DOI 10.1136 / thoraxjnl-2015-208209 , leído en línea , consultado el 4 de febrero de 2020 ).
Artículos relacionados
Causas comunes de dificultad respiratoria- Neumopatía
- Insuficiencia cardíaca y edema agudo de pulmón
- Exacerbación de la EPOC
- Síndrome de distrés respiratorio agudo
- Terapia de oxígeno nasal de alto flujo
- Ventilación no invasiva
- Ventilación invasiva: intubación y traqueotomía
- Oxigenación por membrana extracorpórea
- Respirador artificial
enlaces externos
- Dificultad respiratoria: información para pacientes , Claudia Steurer-Stey, Revue Médicale Suisse (2015; volumen 11, páginas 1965-1966).
- Qué hacer con la insuficiencia respiratoria aguda , colegio nacional de profesores de reanimación médica.
- Revisión general de ventilación artificial , Bhakti K. Patel, Manuel Merck , abril de 2018.
- Ventilación insuficiente , Bhakti K. Patel, Manuel Merck , abril de 2018.