Endometriosis
Endometriosis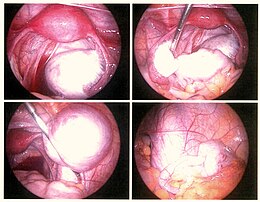
| Especialidad | Ginecología |
|---|
| CISP - 2 | X99 |
|---|---|
| ICD - 10 | N80 |
| CIM - 9 | 617,0 |
| OMIM | 131200 |
| Enfermedades DB | 4269 |
| MedlinePlus | 000915 |
| eMedicina | 271899 y 795771 |
| eMedicina | med / 3419 ped / 677 emerg / 165 |
| Malla | D004715 |
| Droga | Danazol , hidroxiprogesterona , leuprorelina , noretindrona , diacetato de etinodiol ( en ) , desogestrel ( en ) , nafarelina ( en ) , goserelina acetato ( en ) , levonorgestrel , etonogestrel ( en ) , goserelina , etinil estradiol / noretindrona ( d ) , medroxiprogesterona ( en ) , leuprorelina y etisterona ( en ) |
| Paciente del Reino Unido | Endometriosis-pro |
La endometriosis es una enfermedad ligada a la presencia de tejido similar al revestimiento uterino fuera del útero. A veces puede causar dolor debilitante y problemas de infertilidad .
Este fenómeno se observa principalmente en la cavidad peritoneal y en los ovarios . Este tejido ectópico también se puede encontrar en los órganos digestivos, incluido el recto , en la vejiga , incluso en los riñones , diafragma , peritoneo y excepcionalmente en los pulmones , tejidos blandos , huesos y cerebro . El tejido endometrial es sensible a las hormonas. Como el endometrio , sigue el ciclo menstrual .
La endometriosis, descrita por primera vez por Karel Rokitansky en 1860, es una enfermedad ginecológica generalmente mal entendida. Su modo de aparición y desarrollo ha dado lugar a muchas hipótesis; su etiología , su evolución, su fisiopatología aún se están investigando.
En 2021, el Ministerio de Salud ha lanzado en Francia una campaña de sensibilización para el público y el personal sanitario.
Epidemiología
Se estima que entre el 10 y el 20% de las mujeres padecen endometriosis. Sin embargo, no todos son diagnosticados, ya que muchos padecen formas no muy extensas. La endometriosis es la causa de casi la mitad de los períodos dolorosos ( dismenorrea ). Además, del 5 al 15% de los casos de infertilidad o subfertilidad se atribuyen a la endometriosis. La endometriosis causaría dificultades reproductivas hasta en un 50% de los casos.
La prevalencia de endometriosis aumenta con la edad. Afecta principalmente a mujeres de alrededor de treinta años, pero, no obstante, se puede encontrar ya en la adolescencia. Es más común en la menopausia tardía o en mujeres que han tenido su primer período temprano.
Su frecuencia parece estar aumentando en los países desarrollados, pero no se sabe si se trata de un aumento real o de un mejor diagnóstico. Aunque es extremadamente raro, también se han informado casos de endometriosis en hombres.
Mecanismo hipotético
Si la causa precisa (etiología) permanece desconocida hasta ahora, existen diferentes hipótesis que intentan explicar la génesis de la endometriosis:
Hipótesis del reflujo menstrual
La hipótesis de John A. Sampson (en) , propuesta en 1921, sugiere que es el reflujo de sangre el origen de la endometriosis. De hecho, durante la menstruación, es posible que la sangre menstrual no fluya completamente a través de la vagina: parte de esta sangre puede fluir de regreso a los tubos e inundar la cavidad peritoneal. Esta sangre contiene de forma natural células endometriales vivas que pueden injertarse en tejido peritoneal o en otros órganos (un poco como las células cancerosas) gracias a diversas enzimas (MMP o metaloproteinasas de la matriz).
Diferentes elementos apoyan esta hipótesis del trasplante de reflujo tubárico, entre los que destacan el hallazgo de sangre por vía laparoscópica en el fondo de saco de Douglas durante la menstruación, así como la aparición de células endometriales en el líquido de diálisis peritoneal en mujeres en diálisis peritoneal.
Hipótesis metaplásica
El segundo conjunto de hipótesis contempla la metaplasia de células extrañas al endometrio. La hipótesis metaplásica celómica supone una transformación de los tejidos del peritoneo que recubren los órganos presentes en la cavidad abdominal, tejidos que derivarían de un tejido embriológico denominado celómico y tendrían células pluripotentes. Se dice que estas células tienen la capacidad de diferenciarse y someterse a una transformación metaplásica en otros tejidos, como el tejido endometrial. Se desconocen los estímulos capaces de generar esta diferenciación.
Una hipótesis muy cercana es la de la inducción, que prevé una transformación de las células del peritoneo bajo el efecto de factores hormonales o inmunológicos.
Una tercera hipótesis se basa en la metaplasia de los restos del conducto de Müller bajo el efecto de los estrógenos.
El descubrimiento de casos de endometriosis en mujeres sin endometrio y en hombres tratados con altas dosis de estrógenos ha llevado a la imaginación más reciente de una cuarta vía, la de la metaplasia a partir de células madre ectópicas o células progenitoras de la médula espinal.
Hipótesis de metástasis
La última hipótesis mencionada es la teoría del trasplante o inducción. Sugiere que durante la menstruación, los diversos vasos (arteriolas espirales, vasos linfáticos, etc.) succionan las células endometriales hacia la circulación sistémica y provocan un enjambre en todo el cuerpo. Esta hipótesis tiene la ventaja de explicar la aparición de endometriosis en una pluralidad de localizaciones.
Como ninguna hipótesis puede explicar todas las localizaciones por sí sola, es probable que estos tres mecanismos funcionen juntos.
Los tres factores importantes que influyen son:
- la presencia de reflujo de sangre menstrual en la cavidad peritoneal;
- la presencia de macrófagos ineficaces (no inmunocompetentes) o los que superan las cantidades a absorber;
- el hecho de estar regulada, por lo tanto de tener la menstruación.
Hipótesis etiológicas
Hipótesis autoinmune
A pesar de la demostración de numerosas anomalías del sistema inmunológico ( factor de necrosis tumoral , interleucinas, etc.), nunca se han encontrado anticuerpos específicos de endometriosis, ni relación con una patología inmunitaria mayor conocida comme la Thyroïdite de Hashimoto , la polyarthrite rhumatoïde , le syndrome des anti-phospholipides … Et même s'il existe des anomalies dans l'immunité locale, rien ne permet de dire s'il s'agit d'une cause ou d 'una consecuencia.
Hipótesis tóxica
Las dioxinas han sido acusadas de algunos argumentos. Pero, en 2009, no se estableció nada más convincente.
Supuesto ambiental
Entre las hipótesis consideradas se encuentra el papel de la exposición a determinados productos tóxicos o contaminantes ambientales. En particular, la comida y / o la exposición (posiblemente en el útero, durante la infancia o durante la adolescencia) a disruptores endocrinos podrían estar involucrados, pero ninguna de estas hipótesis ha hecho que el caso sea objeto de evidencia científica sólida (en particular, la hipótesis del anticonceptivo píldora durante un tiempo mencionado como provocador ha sido invalidada). Los estudios sobre posibles vínculos entre los ftalatos (o sus metabolitos), la fertilidad, las anomalías del sistema reproductor femenino, la pubertad precoz o la endometriosis sugieren un vínculo entre los niveles plasmáticos o urinarios de ftalatos o sus metabolitos y la endometriosis.
- Un estudio ha sugerido firmemente que la exposición a los ftalatos , que se encuentran especialmente en los tampones , podría provocar endometriosis.
- En Italia, Cobellis et al. (2003) compararon los niveles sanguíneos de dos ftalatos ( DEHP y MEHP ) en 35 mujeres víctimas de lesiones endometriósicas y 24 mujeres sin endometriosis diagnosticada que consultaron por quistes ováricos o dolor pélvico regular (pero sin dificultad de reproducción a priori). DEHP y MEHP estaban presentes en la sangre de la mayoría de las mujeres, con un nivel medio de DEHP más de 3 veces mayor en aquellas con endometriosis (0,57 mg / l) en comparación con el grupo de control (0, 18 mg / l). No se observaron diferencias para MEHP.
- En India, Reddy et al. (2006) estudiaron los niveles de ftalato en sangre de 49 pacientes infértiles con endometriosis pélvica (diagnosticadas por laparoscopia ), comparándolas con 38 mujeres infértiles y 21 mujeres fértiles (que también se sometieron a laparoscopia pero por otras razones ginecológicas). Los niveles medios de DEHP, DNOP, BBP y DBP fueron mayores en pacientes con endometriosis (2,44, 3,32, 0,66 y 0,44 mg / l respectivamente) que en los 2 grupos de mujeres sin endometriosis, con tasas que tienden a ser mayores cuanto más graves la endometriosis.
- Itoh y col. investigó en 2009 una posible correlación entre los ftalatos urinarios y la gravedad de la endometriosis en 137 mujeres japonesas con problemas de infertilidad y diagnosticadas por laparoscopia. Los 6 metabolitos cuantificados en la primera orina de la mañana (MEP, MBP, MEHP, MEHHP, MEOHP, MBzP) se encontraron en casi todas las muestras (97% para MBzP). Los niveles medios más altos de estos metabolitos se observaron en pacientes con la endometriosis más grave, pero los análisis que tuvieron en cuenta las variabilidades individuales de la dilución de la orina (con creatinina ) no mostraron una relación dosis-respuesta.
Los primeros 3 estudios son descriptivos y no eliminan algunos factores de confusión, y están además limitados por el hecho de que la vida media de los ftalatos en la sangre es corta (menos de una hora para el DEHP) y no refleja, por lo tanto, no la real. exposición en el momento e incluso menos exposición pasada (la exposición intrauterina o adolescente posiblemente también podría estar involucrada). Además, en determinados casos, es posible que el equipo utilizado para la toma de muestras de sangre contenga ftalatos que contaminen la muestra sometida a análisis. Por el contrario, Itoh et al. utilizó un cuestionario estandarizado diseñado para abordar diferentes factores de confusión. La evidencia de la posible existencia de un vínculo entre los ftalatos y la endometriosis es hasta ahora muy limitada.
Hipótesis infecciosa
Aunque nunca se demostró, la etiología infecciosa sigue siendo plausible. Entonces estaría más bien vinculado a fenómenos de tipo priónico viral o patógeno .
Hipótesis genética
La hipótesis genética se ha considerado durante muchos años. Numerosas publicaciones han demostrado variantes genéticas más frecuentes en pacientes con endometriosis. Una mutación en el gen Kras (gen que estimula el crecimiento y la proliferación de tejidos) en el nivel let-7 aumentaría el riesgo de desarrollar endometriosis. Las mutaciones en otros genes ocurrirían de manera similar. Todo esto sugiere que ciertas variantes genéticas juegan un papel facilitador o inhibidor en el desarrollo de la endometriosis. Sin embargo, la endometriosis no es una enfermedad genética, incluso si la prevalencia es mayor en las hijas o hermanas de un paciente con endometriosis.
Aspecto
En la mayoría de los casos, la endometriosis se localiza fuera del útero. Sin embargo, también puede ubicarse en el músculo uterino. A esto se le llama adenomiosis .
La endometriosis puede adquirir aspectos muy diferentes según el tipo de lesiones, su extensión o los órganos afectados. Estas diferencias están sujetas a su propia clasificación.
Tipos de lesiones
- Las lesiones superficiales abultadas son lesiones relativamente azuladas, rojas o blancas en la superficie del peritoneo o los ovarios. Miden unos milímetros y no invaden en profundidad.
- Los quistes ováricos o endometriomas se forman por la inclusión gradual de lesiones superficiales en el ovario. Estos quistes se forman porque la endometriosis (como el endometrio) sangra durante la menstruación. Estos quistes, a veces llamados "chocolate" por su color marrón, están llenos de un líquido derivado de esta sangre vieja. Pueden medir desde 15 mm hasta más de 10 cm .
- Nódulos profundos: son lesiones que invaden en profundidad un órgano o la zona subperitoneal. Aún existen grandes incertidumbres sobre si estos nódulos profundos son una evolución de los nódulos superficiales o se crean inmediatamente de esta forma. Todo sugiere, sin embargo, que ambos tipos de formación son posibles. Las ubicaciones privilegiadas de estos nódulos profundos son los ligamentos uterosacros (ligamento que conecta el útero con el sacro por detrás), la zona rectovaginal, la vagina, el recto, el hoyuelo ovárico y los ligamentos anchos, más raramente la vejiga o el colon sigmoide e incluso más raramente cualquier otro órgano abdominal. El tamaño de estos nódulos varía desde unos pocos milímetros hasta 5 o 6 centímetros.
- Adhesiones entre órganos: la endometriosis tiende a "pegar" los órganos por fenómenos inflamatorios. A diferencia de las adherencias postinfecciosas, estas son adherencias muy estrechas y muy vascularizadas. Las ubicaciones más frecuentes son debajo de los ovarios detrás del útero y entre el útero y el ovario, pero todas las ubicaciones son posibles.
Órganos afectados
La peculiaridad de la endometriosis es su polimorfismo. La endometriosis puede limitarse a unos pocos nódulos superficiales milimétricos en los ligamentos uterosacros, pero puede llegar hasta quistes bilaterales asociados con nódulos profundos y adherencias que abarcan toda la pelvis y crean lo que se llama una pelvis congelada . Todos los intermediarios son posibles, incluidos los ataques unilaterales aislados.
Extensión de lesiones y clasificaciones
La extensión de las lesiones tanto en profundidad como en número de órganos afectados llevó lógicamente a proponer clasificaciones. El primero fue propuesto por Kistner hacia 1960, el segundo por Da Costa en 1973. Desaparecieron a favor de la clasificación AFS ( American Fertility Society ) publicada en 1978 y revisada en 1995.
Esta clasificación (r-AFS) permite asignar puntos según la ubicación de las lesiones en peritoneo, trompas, ovarios y fondo de saco de Douglas según su tamaño y extensión de profundidad. Tiene en cuenta de igual forma las adherencias según su extensión, su tipo y la extensión para cada órgano. Estos puntos se suman para dar una puntuación general. Según esta puntuación, la endometriosis se clasifica en cuatro etapas:
- etapa 1 o mínima para puntajes 1 a 5
- etapa 2 o leve para puntuaciones de 6 a 15
- etapa 3 o moderada para puntajes de 16 a 42
- etapa 4 o grave para puntuaciones superiores a 42
- En un momento se propuso crear una etapa 5 o extensa para puntajes superiores a 70.
Una puntuación y un estadio pueden corresponder a lesiones muy diferentes, lo que hace que esta puntuación tenga un interés bastante limitado. Además, esta puntuación solo tiene un valor descriptivo relativo y no un valor pronóstico. El vínculo entre la intensidad de los signos dolorosos y la puntuación es limitado. En cuanto a la infertilidad, su valor predictivo es aún menor, salvo en la etapa extensa. A pesar de este valor relativo, todas las publicaciones se refieren a esta puntuación.
Signos clínicos
Es posible que la endometriosis no cause ningún síntoma. De lo contrario, los dos signos clínicos son dolor e infertilidad. Se pueden asociar. Las complicaciones graves de la endometriosis son raras.
Los dolores
Los dolores más característicos son la dismenorrea (períodos dolorosos). La intensidad es muy variable pero puede llegar hasta la necesidad de tomar analgésicos potentes, o incluso en los casos más severos la incapacidad para trabajar. Aparecen con las reglas y duran de 12 a 72 horas según el caso. Estos son calambres o dolores sordos en la pelvis que pueden irradiarse hacia la espalda, los muslos y el ano. La mayoría de las personas describen un dolor que comenzó alrededor de los 16 años y luego desapareció o al menos disminuyó considerablemente al tomar la píldora. Cuando se detuvo, el dolor reapareció después de unos meses. Estos dolores pueden ir de la mano con signos digestivos (estreñimiento) o urinarios (ganas frecuentes de orinar), lo que lleva al temor de dañar el recto o la vejiga. Estos dolores pueden ir desde una simple molestia hasta una verdadera discapacidad social para las personas que interrumpen todas las actividades profesionales y sociales en el momento de su menstruación.
El segundo tipo de dolor es la dispareunia (dolor durante y después del sexo). Puede ser constante o solo en ciertos puntos del ciclo. Es más común en determinadas posiciones. Su intensidad también es muy variable, desde un malestar moderado hasta una virtual incapacidad para tener relaciones sexuales, lo que tiene un fuerte impacto psicológico.
Esterilidad
Del 30 al 50% de las mujeres con endometriosis tienen problemas de fertilidad. Los mecanismos no están claros y, a veces, son múltiples.
Complicaciones
Las complicaciones son raras y de diversa gravedad. Las rupturas de quistes endometriósicos provocan un dolor repentino e insoportable que requiere una intervención de emergencia. El daño de la vejiga puede provocar hematuria (sangre en la orina).
El daño ureteral puede conducir a una sintomatología del tipo cólico renal mínimo, pero puede progresar hasta un bloqueo completo con hidronefrosis. El daño rectal o intestinal puede provocar la presencia de sangre en las heces, estreñimiento persistente, obstrucción excepcional.
En enero de 2020, Endofrance llevó a cabo una encuesta junto con el laboratorio Gedeon Richter y el instituto Ipsos. La encuesta revela que el 65% de las mujeres con endometriosis creen que su enfermedad afecta su bienestar en el trabajo.
Diagnóstico
El diagnóstico se puede realizar con virtual certeza:
- si el examen clínico (examen vaginal) encuentra un nódulo rectovaginal;
- si la ecografía vaginal muestra un quiste endometriósico (endometrioma) en un ovario.
En todos los demás casos, hablamos de sospecha de endometriosis y son necesarios exámenes adicionales.
Los argumentos a favor de la endometriosis son principalmente clínicos: dismenorrea , dispareunia , manchado premenstrual (pequeña pérdida de sangre antes de la menstruación), estreñimiento o diarrea durante la menstruación, dolor provocado por el examen vaginal detrás del útero, relativa fijación del útero ... Sin embargo, el examen puede ser estrictamente normal y sigue siendo menos sensible y específico que la ecografía transvaginal o la resonancia magnética (IRM).
Los exámenes paraclínicos tienen una contribución bastante limitada para establecer el diagnóstico:
- la vía trans vaginal por ultrasonidos permite visualizar los endometriomas o adenomiosis, permitiendo su caracterización. También permite visualizar las localizaciones rectal o sigmoidea de la endometriosis. No detecta lesiones superficiales y nódulos mucho más grandes;
- La resonancia magnética es muy eficaz;
- Se han propuesto muchos marcadores biológicos en la sangre. El nivel de CA 125 puede ser alto, pero su especificidad y sensibilidad son bajas.
Al final, siempre surge la cuestión de realizar una laparoscopia para tratar quirúrgicamente. La decisión de laparoscopia depende de la importancia de la sospecha pero también de los contextos de dolor e infertilidad, de la edad… Esta operación quirúrgica permite visualizar lesiones de endometriosis en forma de manchas parduscas o pequeñas vesículas.
Evolución
La endometriosis es una enfermedad con un curso espontáneo relativamente impredecible, a veces con regresiones espontáneas.
La edad de inicio de la endometriosis es entre la pubertad y los 35 años, pero el tiempo entre el inicio de la enfermedad y su diagnóstico es en promedio de 7 años.
Tras un tratamiento quirúrgico conservador, la recidiva es bastante frecuente tras un retraso que puede oscilar entre unos meses y unos años.
Durante el embarazo, hay una regresión de la endometriosis y las mujeres que han estado embarazadas tienen la mitad de riesgo de recurrencia que las que no.
La endometriosis tiende a retroceder naturalmente alrededor de los 40 a 45 años y casi con certeza se resuelve en la menopausia o con la histerectomía con ooforectomía (extirpación del útero y los ovarios).
Existe poca relación entre el curso de la endometriosis y la etapa de descubrimiento.
El riesgo de desarrollar cáncer de ovario aumenta ligeramente.
Tratamiento
El manejo de la endometriosis fue objeto de publicaciones de recomendaciones de la "Sociedad Europea de Reproducción Humana y Embriología" que datan de 2005 y se actualizaron en 2014. La calidad de los 17 estudios que fueron objeto de una revisión de Cochrane de 2014 se califica como muy bajo a moderado.
Estrictamente hablando, no existe tratamiento para la endometriosis si por tratamiento se entiende un método terapéutico que no deja secuelas y ofrece una probabilidad de recuperación superior al 90%.
Por tanto, es más racional hablar de medios terapéuticos y estrategia terapéutica. Esta estrategia terapéutica depende del contexto y, en particular, del síntoma principal que puede ser el dolor o la infertilidad (o más excepcionalmente una complicación).
Medicamentos
El principio del tratamiento médico se basa en cuatro principios:
- las lesiones de la endometriosis dejan de progresar después de la menopausia, de ahí el uso de análogos de GnRH que bloquean la glándula pituitaria y crean una menopausia artificial;
- la endometriosis sufre una fuerte regresión durante el embarazo bajo el efecto de la progesterona, de ahí la idea de administrar progestinas de forma continua y en altas dosis;
- el dolor de la endometriosis está presente principalmente durante la menstruación, de ahí el concepto de bloquear la menstruación con análogos de GnRH, progestinas continuas pero también simplemente por la clásica píldora que se toma sin interrupción;
- El dolor debido a la endometriosis se debe a una liberación excesiva de prostaglandinas de ahí la prescripción de antiinflamatorios no esteroideos que bloquean su liberación.
Los análogos de GnRH bloquean la secreción de estrógenos por los ovarios. Se bloquea el crecimiento del endometrio y la endometriosis. Pero cuando se detiene el tratamiento, el proceso de endometriosis generalmente se reanuda. Esta es una prescripción prolongada que suele durar de 3 a 6 meses en forma inyectable diferida: 1 inyección por mes o por tres meses. Los efectos secundarios de estos productos son importantes: sofocos, tendencia a la depresión, pequeña pérdida de sangre y riesgo de osteoporosis si se prescriben después de los doce meses. Durante su uso, el bloqueo de la glándula pituitaria y la ovulación hace que el embarazo sea poco probable. Los productos más utilizados en Francia son Decapeptyl 3 mg u 11 mg y Enantone (lista no exhaustiva).
Los beneficios esperados en comparación con un placebo o ningún tratamiento son de un bajo nivel de evidencia.
ProgestinasSu uso es antiguo. Inicialmente, las progestinas del tipo noesteroide ( Norluten , Lutometrodiol ) se utilizaron principalmente durante períodos de tres a seis meses. Pero su efecto androgénico y anabólico hace que apenas se utilicen más porque en ocasiones provocaban aumento de peso e hirsutismo. El danazol es un producto similar, pero apenas se usa por las mismas razones. La progesterona natural ( Utrogestan y otros) es relativamente ineficaz . Por tanto, se prefieren las progestinas del tipo pregnano tales como Lutenyl , Surgestone o Lutéran . Tienen menos efectos secundarios de tipo anabólico (aumento de peso). Durante su ingesta continua, no hay posibilidad de embarazo porque bloquean la ovulación. Por otro lado, se emite una alerta sobre un mayor riesgo de meningioma asociado al uso de acetato de nomegestrol (Lutenyl o genéricos) o acetato de clormadinona (Lutéran o genéricos). Las progestinas también se pueden usar en forma de DIU de progesterona ( Mirena ) que libera continuamente una pequeña dosis de progesterona en el área pélvica.
Píldora de estrógeno-progestágenoLa pastilla de estrógeno-progestágeno se puede tomar de forma continua, es decir, no respetando la clásica parada de 7 días entre dos plaquetas. El efecto es doble. Esta prescripción provoca atrofia endometrial (y por tanto endometriosis) y previene los períodos dolorosos. Esto no tiene consecuencias perjudiciales adicionales en comparación con la toma tradicional de píldoras. Bajo este tipo de tratamiento, puede ocurrir la aparición de una pequeña pérdida de sangre que no debería provocar la interrupción. En esta indicación, se prefieren las denominadas píldoras de primera o segunda generación como Minidril o Adepal . Por supuesto, no hay posibilidad de embarazo con este tratamiento. Sin embargo, la enfermedad puede continuar progresando con la píldora continua y se recomiendan controles regulares.
Fármacos anti-inflamatorios no esteroideosLos medicamentos antiinflamatorios no esteroides (AINE) inhiben la secreción de prostaglandinas, lo que reduce el dolor. Son tanto más efectivos cuando se toman temprano en los primeros síntomas. Los principales AINE prescritos son Ponstyl , Antadys , Biprofenid (lista no exhaustiva). Los principales efectos secundarios de los AINE son quemaduras digestivas y problemas renales; se recomienda evitar este tratamiento a largo plazo.
La superioridad del tratamiento con AINE sobre los placebos se desconoce según una meta-revisión Cochrane.
Otros medicamentos que se están probandoLa melatonina redujo las puntuaciones de dolor diario con una mejor calidad del sueño.
Tratamientos no farmacológicos
- En Francia, el HAS reporta una mejora en la calidad de vida del paciente, que puede justificar, además de otras terapias, el uso de acupuntura , osteopatía o yoga .
- Ecografía : en 2017 , un ensayo clínico realizado en el Hospital Croix Rousse ( Lyon ) tiene como objetivo probar la eficacia de la ecografía en el tratamiento de la endometriosis. Los médicos han experimentado con éxito con el tratamiento HIFU (ultrasonido enfocado de alta intensidad) en 4 pacientes, utilizando una herramienta diseñada originalmente para tratar el cáncer de próstata por vía endorrectal . Esta es una primicia mundial y el ensayo clínico continúa actualmente; El proceso desarrollado con INSERM (laboratorio de Ultrasonido Terapéutico, LabTau de la Universidad Claude Bernard Lyon 1 ) pronto podría beneficiarse de una sonda mejorada, más adaptada a la morfología femenina.
Cirugía
Hay dos modalidades de tratamiento quirúrgico: tratamiento radical y tratamiento conservador.
Tratamiento radicalLa extirpación del útero y los ovarios crea la menopausia. La operación se realiza por laparoscopia o por laparotomía (apertura del abdomen). Este tratamiento radical imposibilita cualquier embarazo posterior. Lamentablemente no garantiza la desaparición de los síntomas.
La extirpación del útero ( histerectomía ), aunque preserva los ovarios, hace que el dolor desaparezca en el 70% de los casos, pero no induce la menopausia y, sin embargo, la endometriosis puede continuar progresando.
Tratamiento conservadorSu objetivo es eliminar las lesiones de la endometriosis y levantar las adherencias, al tiempo que preserva el útero y los ovarios. Los tipos de intervención varían según el tipo de lesión. Estos procedimientos se realizan por laparoscopia en casi todos los casos.
Lesiones superficiales del ovario y el peritoneo.Se pueden quitar con una tijera, coagular eléctricamente o vaporizar con un láser. Desde hace varios años, la tecnología Plasma ha dado resultados muy satisfactorios preservando la fertilidad de las pacientes
Endometriosis, quistes ováricos o endometriomasHay dos principios: o la extirpación del quiste (cistectomía) o la destrucción de la pared interna del quiste por electrocoagulación , por láser o por chorro de plasma. El tiempo de funcionamiento es más o menos el mismo. Los estudios que comparan la destrucción (láser o electricidad) con la cistectomía más bien argumentan a favor de la cistectomía porque hay menos recurrencia, más embarazo y, por otro lado, un mayor riesgo de dañar la reserva ovárica de ovocitos. El chorro de plasma (chorro de argón ionizado) es demasiado reciente para haber sido objeto de suficientes estudios.
Lesiones profundas de endometriosisSu simple destrucción por láser o electrocoagulación es imposible o insuficiente. Por tanto, es necesario realizar la escisión. La cirugía de lesiones profundas es difícil de resumir en unas pocas líneas ya que puede asumir diversos aspectos debido a los órganos involucrados y la gravedad del daño. Solo mencionaremos las posibles acciones e insistiremos en puntos importantes.
Las lesiones de los ligamentos uterosacros se resecan, a menudo con la necesidad de disecar los uréteres. Lo mismo ocurre con las lesiones debajo de los ovarios.
Los nódulos rectovaginales se resecan con posible extracción del fondo de ojo vaginal. Cuando el recto está comprometido, en ocasiones es necesario realizar una resección rectal en un “pellet” o incluso realizar una resección segmentaria que consiste en extirpar unos diez cm de este órgano.
En caso de lesiones del sigmoides o de otra parte del intestino, es necesaria una resección segmentaria digestiva. Todos estos procedimientos digestivos a veces requieren un ano artificial temporal (2 a 3 meses).
En caso de afectación de la vejiga, puede ser necesario extirpar parte de la vejiga si la lesión endometriósica afecta al músculo de la vejiga.
Si un uréter está dañado, puede ser posible simplemente liberarlo, pero si el daño es más severo, puede ser esencial una resección de unos centímetros o incluso un reimplante del uréter en la vejiga.
AdherenciasLa eliminación de adherencias en caso de endometriosis es parte del tratamiento. A menudo es difícil porque implica adherencias muy estrechas y vascularizadas. En el caso de adherencias que afecten en particular al tracto digestivo, el riesgo de complicaciones no es despreciable.
Estas intervenciones pueden ser muy sencillas y durar solo unos minutos. Pueden ser complejas, durar varias horas y requerir la intervención de un urólogo o un cirujano digestivo además del ginecólogo. Esta cirugía expone a complicaciones graves en 1 a 2% de los casos: principalmente fístulas urinarias o digestivas. La mayoría de los procedimientos se realizan por laparoscopia, pero una laparotomía puede ser útil, especialmente en el caso de lesiones digestivas. El valor de realizar resecciones completas, en particular con resecciones digestivas, sigue siendo objeto de controversia. En general, se admite un riesgo de recurrencia de la lesión del orden del 10 al 20% incluso después de una cirugía conservadora completa. Esta cirugía está particularmente indicada en pacientes estériles y aquellos jóvenes sin niños que presentan dolor incapacitante.
Después de la cirugía conservadora, el 80% de los pacientes se alivian total o parcialmente de su dolor. Los resultados son menos convincentes sobre la infertilidad con tasas de parto del 30 al 35%.
Estimulación de la ovulación
Se ha demostrado que la estimulación de la ovulación con FSH o HMG es eficaz en la infertilidad por endometriosis después de una cirugía conservadora.
Procreación médicamente asistida
La endometriosis representa una indicación importante para la reproducción médicamente asistida (AMP), ya sea fertilización in vitro (FIV) o inseminación intrauterina (IIU).
La FIV da resultados satisfactorios en esta indicación y no expone a un riesgo particular de reiniciar la endometriosis o de encender una endometriosis existente. Las IIU solo se pueden concebir en casos específicos que veremos más adelante. La FIV simple o con microinyección es posible en todos los casos de esterilidad.
Los resultados de la FIV en caso de endometriosis son similares a los obtenidos para las otras indicaciones, es decir, 20 a 25% de entrega por intento. Se trata de una cifra media que puede variar con la edad de la paciente, el número de embriones transferidos, la inclusión de embriones congelados y la reserva ovárica. El resultado es independiente de la etapa de la endometriosis. Los resultados acumulados después de 4 intentos de FIV están entre el 45 y el 60% de los partos.
Psicoterapia
La endometriosis no se considera una enfermedad psicosomática en el estado actual del conocimiento, pero el dolor intenso y repetitivo, los trastornos sexuales debidos a la dispareunia pueden tener un impacto psicológico importante, lo que justifica la ayuda psicológica más que los psicofármacos. Existen asociaciones de pacientes que padecen endometriosis dispuestas a ayudar a otras mujeres.
Cuidado terapéutico
Varía según el síntoma principal (dolor o infertilidad), la edad y el deseo posterior de embarazo. Los siguientes párrafos proporcionan una actualización de las estrategias de gestión recomendadas por las sociedades científicas.
El manejo del dolorA menudo se sospecha endometriosis y se realiza una laparoscopia que permitirá el diagnóstico y el tratamiento quirúrgico. Entonces surge la pregunta de un tratamiento adicional si la mujer no quiere un hijo de inmediato.
En caso de tratamiento completo, la opción más elegida es la píldora continua, pero nunca se ha demostrado claramente que prevenga la recurrencia. En cualquier caso previene la reaparición del dolor.
En caso de tratamiento incompleto, existen dos opciones: progestágenos a largo plazo o análogos de GnRH por un período de 3 a 6 meses (seguidos de la píldora o de progestágenos).
En estos casos, deben evitarse las cirugías iterativas para no comprometer el potencial de reproducción posterior. Sin embargo, esta posibilidad puede resultar esencial en algunos casos, especialmente en el caso de recurrencia de la endometriosis rectovaginal. Pero hay que tener cuidado, en particular, en el tratamiento del daño ovárico (endometriomas) para no afectar demasiado al stock de ovocitos.
En las niñas o incluso adolescentes con dismenorrea severa en particular, la cuestión de la laparoscopia se discute inmediatamente a favor de un tratamiento de prueba con píldora continua.
En pacientes mayores con niños que ya no los quieren, puede ser eficaz tomar un progestágeno o insertar un DIU de progesterona. En caso de fracaso, el recurso a la histerectomía (con ooforectomía) es la mejor solución médica, pero su carácter claramente invasivo hace que no siempre sea fácilmente aceptado a nivel psicológico.
Manejo de la infertilidadRecomendaciones del CNGOF (colegio nacional de ginecólogos y obstetras franceses ):
- en caso de sospecha de endometriosis o endometriosis comprobada, es preferible recurrir a la laparoscopia, salvo que exista otra indicación formal para realizar una fecundación in vitro (esperma muy alterado, trompas de Falopio faltantes o dañadas)
- durante esta laparoscopia, se realiza un tratamiento quirúrgico conservador siempre que no exista un riesgo importante de complicación;
- después de la laparoscopia surgen tres casos:
- en el caso de un tratamiento quirúrgico notoriamente incompleto, es preferible la derivación directa a FIV,
- en caso de tratamiento completo, pero si existen factores negativos (edad mayor de 38 años, esterilidad mayor de 8 años, afectación tubárica, adherencias severas, espermatozoides marcadamente alterados), es preferible la derivación directa a FIV,
- en caso de tratamiento completo y en ausencia de factores negativos, se recomienda no dar tratamiento postoperatorio como análogos de GnRH o progestágenos y tratar de lograr el embarazo de forma inmediata. La adición de clomifeno (Clomid) no tiene ningún beneficio. Se respetará un periodo de 6 a 12 meses dependiendo de la edad antes de plantearse un tratamiento de segunda línea. La probabilidad de embarazo durante este tiempo varía del 30 al 50% según la edad.
- Si al final de este período no hay embarazo, existen dos hipótesis:
- si hay una probable recurrencia de la endometriosis detectada en la recurrencia del dolor o en la ecografía o en el examen clínico, es preferible la derivación a FIV,
- si no hay indicios a favor de una recurrencia, se recomienda recurrir a la estimulación de la ovulación asociada a la IIU para una serie máxima de 3 a 4. Esta actitud no es aceptada por todos.
- Si no hay embarazo después de la IIU, es necesaria la derivación a FIV;
- antes del tratamiento de FIV y en todos los casos en los que la endometriosis persista (sin tratamiento quirúrgico, tratamiento incompleto o recurrencia) es preferible tratar médicamente la endometriosis con análogos de GnRH durante tres meses y completar el intento de FIV durante el tercer mes (protocolo ultra largo );
- una recurrencia de endometriosis antes o durante un intento de FIV no requiere detener el protocolo ni una nueva cirugía. En caso de endometrioma, se puede ofrecer la alcoholización, pero su evaluación sigue siendo parcial en la actualidad;
- Debe evitarse la nueva cirugía entre ciclos de TAR a menos que haya una complicación de la endometriosis o un dolor debilitante resistente al tratamiento médico. De hecho, es muy posible entre dos FIV tratar médicamente el dolor, en particular tomando la píldora continuamente;
- La reintervención solo se propone después de dos o tres fracasos de la FIV, en particular con una mala respuesta ovárica a la FIV (pocos ovocitos o de mala calidad). Nunca se ha demostrado interés;
- en caso de una mala respuesta al tratamiento de estimulación y / o una tasa de fecundación deficiente, incluida la ICSI, se puede proponer el uso de la donación de ovocitos.
Finalmente, entre la cirugía, la IIU y la FIV, dos de cada tres mujeres quedarán embarazadas. Esta figura debe modularse hacia arriba o hacia abajo en función de la edad, la reserva ovárica y la resistencia psicológica a los tratamientos repetitivos dolorosos y estresantes.
Manejo de ciertas complicacionesLa aparición de complicaciones graves es rara. Puede requerir acciones de emergencia o semi-emergencia:
- la estenosis de un uréter requiere la colocación de un catéter ureteral de emergencia seguida de resección o reimplante ureteral;
- la aparición de una estenosis digestiva con signos de suboclusión puede requerir la colocación de una derivación del ano abdominal (ileostomía o colostomía) al mismo tiempo que la resección del área intestinal afectada, seguida por segunda vez para restablecer la continuidad digestiva con la extirpación del ano de derivación;
- la rotura de un quiste endometriósico requiere una intervención rápida para lavar la cavidad peritoneal y extirpar el quiste;
- La superinfección de un endometrioma después de la punción de la FIV crea un absceso en el ovario que debe drenarse, pero a veces requiere la extirpación del ovario.
Notas y referencias
- (in) Carlo Bulletti Maria Elisabetta Coccia , Silvia Battistoni y Andrea Borini , " Endometriosis e infertilidad " , Revista de Reproducción Asistida y Genética , vol. 27, n o 8,25 de junio de 2010, p. 441–447 ( ISSN 1058-0468 , PMID 20574791 , PMCID PMC2941592 , DOI 10.1007 / s10815-010-9436-1 , leer en línea )
- Jean Belaïsch, Endometriosis , Elsevier Masson,2003, p. 24.
- Krina T. Zondervan, D.Phil., Christian M. Becker, MD, y Stacey A. Missmer, Sc.D Endometriosis https://www.nejm.org/doi/full/10.1056/NEJMra1810764?query=TOC
- " Endometriosis " , en solidarites-sante.gouv.fr ,16 de marzo de 2021
- (en) Burney RO, Giudice LC, “ Patogenia y fisiopatología de la endometriosis ” , Fertil Steril , vol. 98, n o 3,2012, p. 511-9. ( PMID 22819144 , PMCID PMC3836682 , DOI 10.1016 / j.fertnstert.2012.06.029 , leer en línea [html] )
- (in) Cynthia Farquhar " Endometriosis " BMJ 2007; 334: 249-253
- Anis Fadhlaoui, Jean Ramo de la Jolinière y Anis Feki, “ La endometriosis e infertilidad: ¿Cómo y cuándo tratar? », Fronteras en Cirugía ,2014( PMID 25593948 , DOI 10.3389 / fsurg.2014.00024 )
- " Ch @ t: Endometriosis " , en los médicos de Allo ,29 de abril de 2010(consultado el 24 de septiembre de 2020 ) .
- (in) JD Martin Jr y AE Hauck, " Endometriosis in the male " , The American Surgeon , Flight. 51, n o 7,Julio de 1985, p. 426-430. ( ISSN 0003-1348 , PMID 4014886 )
- (in) Masaharu Fukunaga , " Endometriosis paratesticular en un hombre con una terapia hormonal prolongada para el carcinoma de próstata " , Patología, investigación y práctica , vol. 208, n o 1,15 de enero de 2012, p. 59-61. ( ISSN 1618-0631 , PMID 22104297 , DOI 10.1016 / j.prp.2011.10.007 )
- (en) Sampson JA. " Endometriosis peritoneal debido a la diseminación menstrual del tejido endometrial en la cavidad peritoneal " Am J Obstet Gynecol . 1927; 14: 442–69.
- (de) Halban J. “ Hysteroadenosis metastica [ Histeroadenosis metastásica ]” Wien klin Wochenschr . 1924; 37: 1205–6.
- (en) Kaylon L. Bruner-Tran, Grant R. Yeaman, Marta A. Crispens, Sr. Toshio Igarashi, Kevin G. Osteen, "La dioxina puede promover el desarrollo de la endometriosis relacionado con la inflamación " , Fertilidad y esterilidad , vol. 89, n o 5,Mayo de 2008, p. 1287-1298. ( ISSN 0015-0282 , PMID 18394613 , DOI 10.1016 / j.fertnstert.2008.02.102 , leído en línea , consultado el 7 de octubre de 2012 )
- (en) Guo SW, Simsa P Kyama CM Mihályi A Fülöp V Othman EE D'Hooghe TM, " Reevaluación de la evidencia del vínculo entre dioxinas y endometriosis: de la biología molecular a la epidemiología clínica " , Mol Hum Reprod , vol. 15, n o 10,2009, p. 609-24. ( PMID 19744969 , DOI 10.1093 / molehr / gap075 , leer en línea [html] )
- (en) Sung Hoon Kim, SiHyun Cho Hyo Jin Ihm, Young Sang Oh, Seung-Ho Heo, Sail Chun Hosub Im, Hee Dong Chae Chung-Hoon Kim, Byung Moon Kang, " Posible papel del ftalato en la patogenia de la endometriosis : Datos in vitro, animales y humanos ” , The Journal of Clinical Endocrinology & Metabolism , vol. 100, n o 12, octubre de 2015. ( ISSN 1945-7197 , PMID 26439087 , DOI 10.1210 / jc.2015-2478 , leído en línea , consultado el 30 de marzo de 2016 )
- COBELLIS L, LATINI G, DE FELICE C, RAZZI S, PARIS I, et al. Altas concentraciones plasmáticas de di- (2-etilhexil) -ftalato en mujeres con endometriosis. Hum Reprod. 2003; 18: 1512-1515
- reproducción y el medio ambiente , INSEM, publicación electrónica (véase el Capítulo 34- ftalatos; estudios epidemiológicos )
- REDDY BS, ROZATI R, REDDY BV, RAMAN NV. Asociación de ésteres de ftalato con endometriosis en mujeres indias. BJOG. 2006; 113: 515-520
- ITOH H, IWASAKI M, HANAOKA T, SASAKI H, TANAKA T & al. (2009). Monoésteres de ftalato urinario y endometriosis en mujeres japonesas infértiles . Sci Total Aprox; 408: 37-42
- (in) Olga Grechukhina Rafaella Petracco, Shota Popkhadze Efi Massasa, Trupti Paranjape, Elcie Chan Idhaliz Flores, Joanne B. Weidhaas Hugh S. Taylor, " Un polimorfismo en un sitio de unión de microARN let-7 de KRAS en mujeres con endometriosis " , EMBO Molecular Medicine , vol. 4, n o 3,marzo 2012, p. 206–217. ( ISSN 1757-4684 , PMID 22307873 , DOI 10.1002 / emmm.201100200 , leído en línea , consultado el 7 de octubre de 2012 )
- (en) Nyholt DR, Low SK, Anderson CA, Painter JN et al. “ El metanálisis de asociación de todo el genoma identifica nuevos loci de riesgo de endometriosis ” Nature Genet . 2012; 44: 1355-9
- EndoFrance , “ ¿Qué es la adenomiosis? » , Sobre la Asociación EndoFrance (consultado el 15 de marzo de 2019 )
- EndoFrance , " What is Endometriosis " , en Association EndoFrance (consultado el 15 de marzo de 2019 )
- Diccionario de la Academia Nacional de Medicina, Quiste endometrial ,2016( leer en línea ) , http://dictionary.academie-medecine.fr/?q=kyste%20endom%C3%A9trial.
- (en) Rock JA. “ La clasificación revisada de la endometriosis de la American Fertility Society: reproducibilidad de la puntuación. Grupo de estudio de endometriosis ZOLADEX » Fertil Steril . 1995; 63 (5): 1108-10.
- JM Wenger, P Loubeyre, R Marci, JB Dubuisson, “ Apoyo a la endometriosis [ Endometriosis: revisión de la literatura y manejo clínico ] ”, Rev med suisse , vol. 5, n o 222,21 de octubre de 2009, p. 2085-2086, 2088-2090. ( ISSN 1660-9379 , PMID 19947450 , lea en línea )
- (en) Macer ML, Taylor HS, " Endometriosis e infertilidad: una revisión de la patogénesis y el tratamiento de la infertilidad asociada a la endometriosis " Obstet Gynecol Clin North Am . 2012; 39: 535-49.
- " Endometriosis: implicaciones importantes para el bienestar en el trabajo " en Bio en un (consultado el 1 st de septiembre de 2020 )
- (in) Abrao MS, MO Gonçalves Dias JA Jr, Podgaec S, Chamie LP Blasbalg R " Comparación entre examen clínico, ecografía transvaginal y resonancia magnética para el diagnóstico de endometriosis profunda " Hum Reprod . 2007; 22: 3092-7. [PDF]
- Corinne Balleyguier , " Contribución de la imagenología en el diagnóstico de endometriosis ", Rev Med Suisse , n . 646,15 de julio de 2001( leído en línea , consultado el 7 de octubre de 2012 )
- Moore J, Copley S, Morris J, Lindsell D, Golding S, Kennedy S, Una revisión sistemática de la precisión del ultrasonido en el diagnóstico de endometriosis , Ultrasound Obstet Gynecol, 2002; 20: 630-4
- Van Holsbeke C, Van Calster B, Guerriero S et al. Endometriomas: sus características ecográficas , Ultrasound Obstet Gynecol, 2010; 35: 730-40
- Hudelist G, English J, Thomas AE, Tinelli A, Singer CF, Keckstein J, Precisión diagnóstica de la ecografía transvaginal para el diagnóstico no invasivo de la endometriosis intestinal: revisión sistemática y metanálisis , Ultrasound Obstet Gynecol, 2011; 37: 257- 63
- May KE, Conduit-Hulbert SA, Villar J, Kirtley S, Kennedy SH, Becker CM, Biomarcadores periféricos de endometriosis: una revisión sistemática , Hum Reprod Update, 2010; 16: 651-74
- Hickey M, Ballard K, Farquhar C, Endometriosis , BMJ, 2014; 348: g1752
- Kim HS, Kim TH, Chung HH, Song YS, Riesgo y pronóstico del cáncer de ovario en mujeres con endometriosis: un metaanálisis , Br J Cancer, 2014; doi: 10.1038 / bjc
- Kennedy S, Bergqvist A, Chapron C et al. Guía ESHRE para el diagnóstico y tratamiento de la endometriosis , Hum Reprod, 2005; 20: 2698-704
- “ Dunselman G et al. Directriz ESHRE: Manejo de mujeres con endometriosis. Reproducción humana 2014 »
- Brown y J. Farquhar C, " Endometriosis: una visión general de las revisiones Cochrane " revisión sistemática Cochrane , n o CD009590,10 de marzo de 2014( DOI 10.1002 / 14651858.CD009590.pub2 )
- ANSM - Lutényl / Lutéran y genéricos: recomendaciones preliminares tras la confirmación del aumento del riesgo de meningioma - Point d'Information .
- TIENE, " Gestión de la endometriosis Enfoque diagnóstico y el tratamiento médico " , en has-sante.fr ,diciembre de 2017
- (en) Schwertner A, Conceição dos Santos CC, Dalferth G Costa et al. “Eficacia de la melatonina en el tratamiento de la endometriosis: ensayo de fase II , aleatorizado, doble ciego y controlado con placebo” Pain 2013; 154: 874-81. .
- " Endometriosis: nuevo tratamiento con ultrasonido, primero en el mundo en Lyon " , en www.reseau-chu.org (consultado el 23 de febrero de 2020 )
- Uso de ondas HIFU para tratar la endometriosis ; Nota de prensa publicada el 12-04-2017 por el CHU de Lyon (con video)
- H. Fernandez para el grupo de trabajo CNGOF, “ Endometriosis: un consenso terapéutico [Endometriosis: un consenso] ”, Revista de Ginecología Obstétrica y Biología Reproductiva , vol. 36, n o 2 abril 2007, p. 91 ( ISSN 0368-2315 , PMID 17382193 , DOI 10.1016 / j.jgyn.2007.03.003 , leído en línea , consultado el 11 de enero de 2013 )
Bibliografía
- Delphine Lhuillery, Érick Petit y Éric Sauvanet ( pref. Amandine Bégot ), Todo sobre la endometriosis: aliviar el dolor, curar enfermedades , ediciones Odile Jacob , coll. "OJ Medicine",20 de febrero de 2019, 288 p. ( ISBN 978-2738146007 ).